Какого микроорганизм боятся все врачи и не хотят видеть его в результатах анализов? Конечно же, это синегнойная палочка, или по-латински Pseudomonas aeruginosa.
Она настолько опасна и возведена в ранг ужасных и непредсказуемых, что при её обнаружении специалисты хватаются за голову. Основания для этого есть и очень веские.
Что же делать, если у пациента обнаружена эта злосчастная бактерия?
Синегнойная палочка у детей и взрослых
Мы показываем вам этого хищника, потому что любого вражеского агента необходимо визуализировать и помнить о его существовании.
Перепутать его с каким-либо иным микроорганизмом достаточно сложно. У пациента, в котором поселилась синегнойная палочка будет непередаваемый отвратительный аромат.
Этот запах будет более жутким, когда процесс зайдёт очень далеко в своём развитии.
Видов синегнойной палочки несколько:
- Дикий вид. Обычно такой микроб попадает в стационары вместе с пациентом из внешнего мира;
- Госпитальный вид. Данная бактерия живёт в больничных условиях и является наиболее опасной, потому что имеет устойчивость к большому спектру антибактериальных препаратов;
Места обитания синегнойной палочки
Чаще всего микроб располагается в тёплых и влажных местах, а это различные водоёмы, раковины, ёмкости с дезинфектантами, фурациллином, наркозные аппараты и диализные жидкости.
Таким образом, при высевании синегнойной палочки в отделении необходимо проводить замену всего сантехнического оборудования, а также напольных покрытий вокруг раковин, унитазов, ванн, душевых. При этом не стоит применять фурациллин со сроком изготовления более суток.
Должна быть запрещена просушка комплектующих трубок для аппаратуры искусственной вентиляции лёгких.
Где микроб обитает в организме человека?
- трахеостомическими трубками;
- мокнущими раневыми поверхностями;
- свищевыми ходами;
- пролежнями и цистостомами;
- ожоговыми ранами;
- катетерами.
Эти условия крайне привлекательны для палочки. Также стоит отметить, что роговица глаза является прекрасным субстратом для размножения синегнойной бактерии. Она может за несколько часов так повредить глаз, что его уже нельзя будет спасти.
К чему может привести деятельность синегнойной палочки?
На данный момент известны следующие патологические состояния, которые возникают в результате патологической деятельности этого микроба:
- гангренозная пневмония;
- эмпиема и наружный отит;
- септицемия и эндокардит;
- инфекционные заболевания глаз, чаще после хирургических вмешательств и травм;
- фурункулёз и менингит.
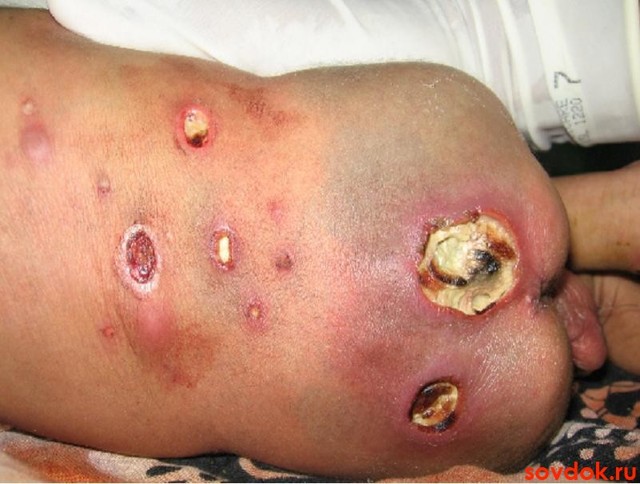
 Синегнойная палочка приводит к инфицированию свищей, изъязвлению пролежней, инфицированию ожоговых поверхностей.
Синегнойная палочка приводит к инфицированию свищей, изъязвлению пролежней, инфицированию ожоговых поверхностей.
При каких состояниях чаще происходит заражение Pseudomonas aeruginosa?
Наиболее частыми причинами размножения синегнойной палочки в организме человека являются иммунодефицитные состояния или же антибактериальная терапия массивного характера. Синегнойная палочка устойчива ко многим антибиотикам. Это её природная особенность. Уничтожая её конкурентов, мы сами придаём бактерии сил и селективное преимущество.
Применение в стационарах цефалоспоринов последних поколений приводит к выведению новых ещё более устойчивых и злых микробов, которые более патогенны и ненасытны.
По большей части синегнойная палочка в стационарных условиях распространяется при помощи недоработок медицинского персонала, врачей.
Откуда берётся синегнойная палочка в клиниках?
Возбудитель разносится посредством рук, фонендоскопов, полотенец в процедурных, ординаторских, манипуляционных, мобильных телефонах, шариковых ручках и др.
При появлении пациента в отделении с этим микробом и при нарушении медперсоналом правил антисептики и асептики уже спустя 12 часов обсеменение всего отделения будет достигать 100%.
Дальнейшие возможности развития будут зависеть от организма пациента. Однако часто инфицирование происходит и развивается в неприятности. Чем же можно вылечить данное заболевание?
Возможное лечение синегнойной палочки
На самом деле нет подтверждения, что цефоперазон цефоперазон/сульбактам являются высокоэффективными средствами для лечения синегнойной инфекции. На данный момент доказанным подобным эффектом обладает только цефтазидим, который находится на первом месте в лечении инфекции.
На самом деле не очень понятно, откуда появились российские представления о чувствительности к данным препаратам. Нужно сказать, что комбинация цефоперазон и сульбактам имеется лишь в Турции и России, а в остальных странах данные препараты вместе при синегнойной инфекции не применяют. Регистрация этой комбинации FDA было быстро отменена.
Препараты с реальной антисинегнойной активностью

- Цефтазидим. Препарат относится к цефалоспоринам 3 поколения. Антисинегнойная активность его очень высока. С момента появления лекарственного средства и в течение нескольких лет он был самым активным борцом с грамотрицательной флорой. Однако спустя некоторое время бактерии с продуцированием бета-лактамаз снизили его эффективность и на данный момент его использование сужено — он применяется для тестирования на наличие бета-лактамаз расширенного спектра. К примеру, если не действует цефтазидим на какую-нибудь бактерию, то уже не будет приниматься в расчёт ни цефотаксим, ни цефтриаксон. При отсутствии антибиотикограммы пациент всё же получает лечение. Если цефтазидим не действует, то все цефалоспорины 3 поколения будут неэффективны и не стоит начинать их применение. Наоборот. Если пациент лечился цефалоспоринами 3 поколения (цефотаксим, цефтриаксон), лечение цефтазидимом может быть возможным и эффективным, потому как он не разрушается бета-лактамазой цефуроксимазой и уничтожает синегнойную палочку. Цефтазидим к тому же может проникать в ликвор и создавать там терапевтическую концентрацию. Таким образом, он ещё используется и для лечения менингитов, которые были вызваны микрофлорой грамотрицательного типа;
- Цефепим. Данное лекарственное средство представляет группу цефалоспоринов 4 поколения. Антисинегнойная активность его очень ярко выражена, однако этот препарат достаточно дорогой по сравнению с цефтазидимом, при этом его нельзя использовать в качестве теста на бета-лактамазы расширенного спектра;
- Карбопенемы. Эти препараты намного слабее цефтазидима, но также обладают антисинегнойной активностью. Чаще всего их применяют в сочетании с другими противосинегнойными антибиотиками;
- Амикацин является наравне с ципрофлоксацином самым эффективным лекарственным средством в борьбе с таким микроорганизмом, как синегнойная палочка у детей и взрослых. Его бактерицидное действие более мощное по сравнению с выше описанными препаратами, причём аллергические реакции при его применении ничтожны и редки. Однако его не стоит использовать на первых этапах лечения синегнойной инфекции, то есть препарат должен рассматриваться как лекарственное вещество резерва. Для нас важным является сохранение чувствительности бактерии к данному антибиотику в течение как можно боле е длительного времени;
- Ципрофлоксацин. Этот препарат является одним из наиболее безопасных и эффективных лекарственных антибактериальных препаратов. Только скоро чувствительность к нему патогенных бактерий сведётся к минимуму, потому что врачи амбулаторного звена назначают его очень часто и порой необоснованно. К тому же препарат достаточно демократичен по стоимости. Именно в связи с этими действиями препарат назначается уже по 800-1200 мг, а не по 400 мг как ещё недавно. Ципрофлоксацин должен оставаться препаратом резерва, подобно амикацину. Использование его может быть введено только под контролем клинического фармаколога.
Синегнойная палочка резистентная ко всем антибиотикам
Встретиться с данным типом микроорганизма никому в практике не пожелаешь. Такая синегнойная палочка невосприимчива ни к одном у известному антибиотику, поэтому против неё нет никаких средств и никакой защиты.
Основной задачей ставится недопущение появления её в условиях стационара. Для этого стоит соблюдать всем известные и простые правила антисептики и асептики, соблюдать медработникам и пациентам личную гигиену.
Источник: https://sovdok.ru/?p=3978
Синегнойная палочка (синегнойная инфекция)
Синегнойная инфекция является достаточно опасной и агрессивной, с высокой частотой встречаемости среди населения.
До 20% всех внутригоспитальных или назокомиальных инфекций вызвано именно синегнойной палочкой.
До 35% инфекций мочевыделительной системы вызывается этой палочкой, также как и 25% гнойных хирургических процессов. Четверть случаев первичных бактериемий также вызвано P. aeruginosa.
Синегнойная инфекция – острое инфекционное заболевание, вызванное микроорганизмами рода Pseudomonas, поражающими дыхательную систему, желудочно-кишечный тракт, мягкие ткани, нервную и другие системы организма.
Синегнойная палочка (Pseudomonas aeruginosa) – условно-патогенный микроорганизм рода Pseudomonas (псевдомонады). Это грамм-отрицательная (окраска по Грамму не вызывает фиолетового прокрашивания) бактерия в форме палочки с закругленными концами, размером от 0,5 до 1 мкм.
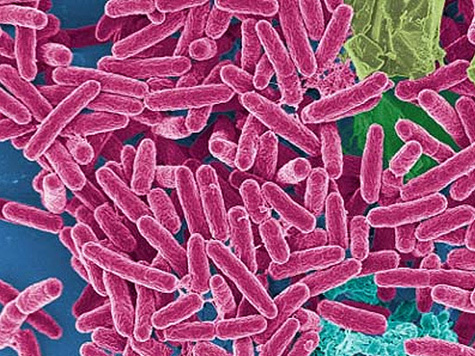
Подвижна, плотной капсулы не имеет, спор не образует. Является облигатным аэробом (размножается при доступе кислорода, повышенной влажности).
При бактериологическом обследовании растет на специальных питательных средах (мясопептонный агар – МПА, мясопептонный бульон – МПБ и другие), где при ее росте появляются синевато-зеленоватые колонии со свечением (флюоресцирующие), имеющие запах жасмина.
Имеет соматический О- и жгутиковый Н-антигены, а также капсульный K-антиген. H-антиген (жгутиковый) позволяет выделять около 60 сероваров синегнойной палочки. Достаточно устойчива к действию многих дезинфицирующих растворов, в некоторых из которых может размножаться.
Губительно на нее действуют только 5%-й раствор хлорамина, 3%-й раствор перекиси водорода и 2%-й раствор фенола (карболовой кислоты). В природе встречается в почве, воде открытых водоемах, на растениях. Оптимальная температура роста 37°С.
Синегнойная палочка может быть патогенной для человека. Часто встречается при воспалительных процессах (гнойные раны, абсцессы), нередко вызывает инфекции мочевыводящих путей и кишечника. С высокой частотой вызывает внутрибольничные инфекции в силу распространенности у лиц с иммунодефицитами (хронические болезни, оперативные вмешательства, инфекции и другие).
Синегнойную палочку можно обнаружить в дыхательных путях человека, толстом кишечнике, в наружном слуховом проходе, а также на поверхности кожи в области складок (подмышечных, паховых).
При нормальном иммунитете синегнойная палочка встречает конкурентное сопротивление со стороны представителей нормальной флоры, который подавляют ее рост и вызывают гибель (например, в кишечнике).
- Факторы патогенности синегнойной палочки – это:1) подвижность за счет жгутиков; 2) способность выработки токсинов (эндотоксин, экзотоксин, эндогемолизин, фермент лейкоцидин), которые вызывают поражение эритроцитов, клеток печени, запуск интоксикации, гибель лейкоцитов в очагах;
- 3) высокая устойчивость к ряду антибактериальных средств за счет способности образовывать вокруг своих колоний слизеподобную капсулу — гликокаликс (в частности, устойчива к бета-лактамам, аминогликозидам, фторхинолонам), что затрудняет эффективность лечебных мероприятий у таких больных.
Причины возникновения синегнойной инфекции
Источник синегнойной инфекции – человек и животные, как больные, так и носители синегнойной палочки. Наибольший риск инфицирования несут пациенты с воспалением легких и открытыми гнойными ранами.
Пути заражения – это контактно-бытовой, воздушно-капельный, пищевой. Факторы передачи – пищевые продукты (молоко, мясные продукты), вода, а также предметы окружающей обстановки (чаще больничной) – раковины, краны, ручки кранов, дверей, унитазы, общие полотенца, руки медперсонала и плохо обработанный медицинский инструментарий.
Именно эти общие факторы объясняют высокий риск инфицирования синегнойной палочкой при госпитализации и возникновении внутригоспитальных инфекций. Группу риска по синегнойной инфекции составляют ожоговые стационары, хирургические отделения больниц, акушерские и педиатрические стационары.
Здесь могут возникать даже эпидемические вспышки синегнойной инфекции (при нарушении санитарно-эпидемиологического режима отделений).
Наиболее восприимчивы пациенты со сниженной иммунной защитой в силу сопутствующих острых или хронических заболеваний, а также определенные возрастные группы – пожилые лица и дети. Дети в разы чаще переносят эту инфекцию. Наиболее уязвимые детские группы – это новорожденные и детки первых 2-3х месяцев жизни, а также недоношенные малыши.
- Группы риска по развитию синегнойной инфекции№ Пациенты с определенными состояниями Возможные проявления синегнойной инфекции1 Частые внутривенные процедуры Остеомиелит, эндокрдит2 Лейкозы Сепсис, периректальный абсцесс3 Болезни злокачественного роста Пневмония4 Ожоги Сепсис, целлюлит5 Операции на органах ЦНС Менингит6 Трахеостомия Пневмония7 Язвы роговицы Панофтальмит8 Катетеризация сосудов Гнойный тромбофлебит9 Катетеризация мочевых путей Инфекции мочеполовой системы
- 10 Период новорожденности Менингит, диарея
Стадии возникновения синегнойной инфекции
Инфицирование и возникновение инфекции происходит 3 стадии:
- 1) прикрепление синегнойной палочки к поврежденной ткани и размножение ее в месте прикрепления, то есть первичный очаг инфекции; 2) распространение инфекции в глубокие ткани – так называемая локальная инфекция (она еще сдерживается иммунитетом);
- 3) проникновение возбудителя в кровь с развитием бактериемии и растпространением инфекции на другие органы и ткани (септицемия).
Симптомы синегнойной инфекции
Синегнойная палочка может вызвать воспаление многих органов и систем, мы рассмотрим лишь наиболее частые ее проявления.
Синегнойная инфекция желудочно-кишечного тракта характеризуется появлением острого энтероколита или гастроэнтероколита. Выраженность проявлений зависит как от возраста пациента, так и от исходного состояния иммунитета и самого кишечника.
Так, у детей старшего возраста и взрослых острое начало с рвоты, болей в области желудка (эпигастрии), а затем по всему животу, появляется слабость, плохой аппетит, тошнота, температура чаще субфебрильная (до 38°), стул до 5-7 раз в день кашицеобразный, с патологическими примесями (слизь, кровь), по цвету коричневато-зеленоватый.
Длительность болезни не более 3-4 дней.
Дети раннего детского возраста переносят инфекцию тяжелее – температура более высокая (до 39°), частые срыгивания или рвота, отказ от приема пищи, вялость, частый жидкий стул до 6, а иногда до 10-15 раз в сутки, стул также зеленоватый с патологическими примесями (слизь, кровь), имеет характерный зловонный запах, вздутие живота, громкое урчание. Наряду с острым течением случаются варианты с маловыраженными симптомами, но само заболевание длится до 4х недель.
Особенность в раннем детском возрасте – опасность развития кишечного кровотечения, обезвоживания, а в более старшем возрасте – аппендицита и холецистита. Сопутствующее заболевание при поражении кишечника – развитие дисбактериоза, которое требует длительной терапии в период реабилитации.
Синегнойная инфекция мочевыводящих путей (МВП) проявляется возникновением циститов, уретритов, пиелонефритов. Заносится инфекция в мочевыделительную систему чаще при катетеризации мочевого пузыря.
Симптомы конкретных заболеваний схожи с таковыми при других инфекциях. В большинстве случаев инфекция МВП протекает хронически по нескольку месяцев и даже лет.
В редких случаях инфекция из данного первичного очага распространяется на другие органы и ткани.
Синегнойная инфекция дыхательной системы чаще развивается на фоне хронического бронхолегочного заболевания (бронхит, муковисцидоз, бронхоэктатическая болезнь), в группе риска также больные отделений реанимации и интенсивной терапии (на искусственной вентиляции легких, после проведения эндотрахеальной интубации). Возможно развитие как первичного воспаления легких, так и вторичной пневмонии, которая характеризуется затяжным течением, плохой эффективностью антибактериальной терапии, склонностью к деструктивным процессам. Симптомы пневмонии схожи с симптомами при других инфекционных поражениях легких.
Синегнойная инфекция мягких тканей и кожи возникает в местах открытых раневых, ожоговых поверхностей, ран после хирургических вмешательств, трофических язв на конечностях. Понять, что развивается синегнойная инфекция можно по отделяемому из раны, которое приобретает сине-зеленый цвет. Именно такого цвета станет раневая повязка у больного.
Также при ранениях возможно развитие синегнойного остеомиелита (поражение костной ткани).
Синегнойная инфекция уха проявляется в виде гнойного наружного отита, при котором появляется боль в ухе, гнойное отделяемое с примесью крови, реже развивается средний отит и мастоидит (воспаление сосцевидного отростка).
Синегнойная инфекция глаз развивается в результате оперативного вмешательства на глаза или травматического повреждения. Может развиться гнойный конъюктивит, возможно повреждение роговицы и самого глазного яблока. При этом у пациентов чувство «инородного тела» в глазу, боли, нарушение зрения, выделения гнойного характера.
Синегнойная инфекция нервной системы возникает у остабленных пациентов и является одним из тяжелых проявлений этого заболевания. Может развиться менингит (воспаление мягкой мозговой оболочки), менингоэнцефалит (поражение еще и вещества головного мозга).
В большинстве случаев заносится инфекция из первичного очага при септическом процессе. Первично размножение синегнойной палочки в центральной нервной системе возможно после травм и оперативных вмешательств.
Характерна картина гнойного менингита или менингоэнцефалита, практически не отличающегося от других инфекций.
При люмбальной пункции – высокое содержание клеток в ликворе (плеоцитоз) до нескольких тысяч в мл, преобладание нейтрофилов над лимфоцитами, высокое содержание белка, жидкость при вытекании мутная с зеленоватыми хлопьями. Прогноз чаще неблагоприятный.
Из других проявлений синегнойной инфекции – это эндокардит (поражение сердечнососудистой системы), артриты, гаймориты, фронтиты, синуситы и, наконец, сепсис – генерализованная синегнойная инфекция с поражением многих органов и систем.
Обобщая вышесказанное можно выделить важные особенности синегнойной инфекции:- При остром течении высокая частота неблагоприятных исходов в силу высокой устойчивости P. aeruginosa к ряду антибактериальных препаратов, что создает трудности в лечении и является причиной упущенного времени.
— Склонность к затяжному и хроническому течению инфекции с частыми рецидивами различной степени выраженности, что требует длительного лечения.
Диагностика синегнойной инфекции
1) Предварительный диагноз затруднителен, поскольку клинически специфических симптомов для синегнойной инфекции нет. Настораживающие факторы в плане P.
aeruginosa являются затяжное течение инфекции не смотря на проводимую антибактериальную терапию, которая не имеет своего успеха, а также связь возникновения инфекции с медицинскими манипуляциями в больницах, оперативными вмешательствами, травмами.
2) Окончательный диагноз выставляется после лабораторного обследования. Ведущий метод обследования – бактериологический с последующей бактериоскопией.
Материал для исследования может быть любой в зависимости от клинической формы – от слизи носоглотки и испражнений до мочи, спинномозговой жидкости, отделяемого из ран. Материал желательно забрать до начала антибактериального исследования.
Материал засевается на специальную питательную среду, где выращиваются колонии сине-зеленого цвета с флуоресценцией, а затем они исследуются под микроскопом.
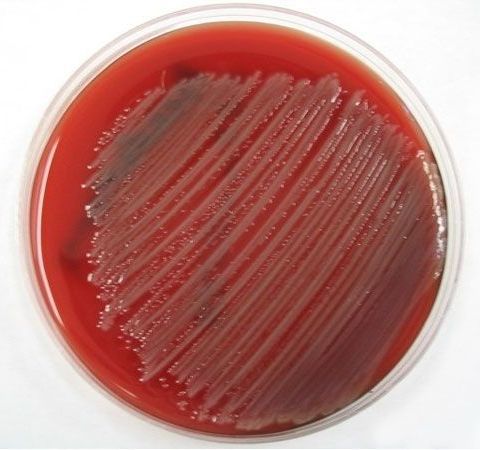
Колонии P. aeruginosa
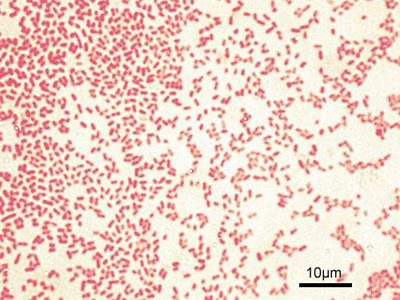
Синегнойная палочка при бактериоскопии
Обычно сразу же проводится и другое исследование – антибиотикограмма (определение чувствительности к определенным антибактериальным препаратам).
Дополнительным методом исследования служит серологические исследования крови на антитела к P. aeruginosa, что применяется в основном ретроспективно (то есть для подтверждения инфекции).Общеклинические методы (анализ мочи, крови, биохимия и так далее), а также инструментальные методы исследования служат помощью доктору для постановки только клинической формы синегнойной инфекции.
Лечение синегнойной инфекции
1) Организационно-режимные мероприятия сводятся к госпитализации больных с тяжелыми проявлениями инфекции в любой стационар по профилю. Постельный режим на весь период интоксикации.
2) Медикаментозное лечение.Этиотропная терапия является достаточно сложной при синегнойной инфекции.
Высока частота встречаемости антибиотикорезистентных штаммов P. aeruginosa. Несмотря на это, существуют определенные группы антибактериальных препаратов или отдельные их представители внутри группы, которые при синегнойной инфекции сохранили свою эффективность.
К ним относятся некоторые цефалоспорины (цефтазидим, цефепим), карбапенемы (имипинем, карбапинем), современный аминогликозид (амикацин), некоторые фторхинолоны (ципрофлоксацин). Доказана устойчивость P.
aeruginosa к тетрациклинам, быстрое возникновение резистентности к фторхинолонам (левофлоксацин и другие).
Патогенетическая терапия и посиндромальная терапия назначается в зависимости от клинического проявления синегнойной инфекции.
Профилактика синегнойной инфекции
Основные профилактические мероприятия сводятся к профилактике иммунодефицитов (своевременному лечению хронических заболеваний, хронических инфекций), профилактике простудных заболеваний.
Профилактика инфицирования детей, в чем порою виноваты сами родители (укрепления здоровья малыша, контроль питания, потребления воды, купания в открытых водоемах).
Профилактика внутрибольничной передачи инфекции, как правило, зависит только от медперсонала.
Источник: https://medicalj.ru/diseases/infectious/1044-sinegnoinaya-palochka
Синегнойная палочка
Синегнойная палочка – это подвижная бактерия, являющаяся возбудителем огромного количества инфекционных болезней. Опасность синегнойной палочки заключается в том, что она устойчива к подавляющему большинству противомикробных лекарств. Своё название бактерия получила потому, что она окрашивает питательную среду, в которой растёт, в зелено-синий оттенок.
Этиология
Не всегда при попадании в организм человека эта бактерия вызывает заболевание. Из-за этого синегнойную палочку считают условно патогенной. К тому же, чаще всего бактерия попадает в организм во время пребывания человека в лечебном учреждении. Причины, увеличивающие вероятность заражения данным типом бактерии и дальнейшего развития патологий, которые она может вызвать:
- большое количество бактерии, попавших в организм;
- ослабленный иммунитет;
- длительное нахождение в больнице;
- продолжительное использование проникающих способов терапии. Это катетеризация вен либо мочевого пузыря, искусственная вентиляция лёгких, введение в желудок зонда и т. д.;
- продолжительное употребление антибиотиков с широким спектром действия и/или гормональных препаратов;
- заболевания органов дыхания;
- неправильное развитие органов мочеполовой системы;
- синдром приобретённого иммунодефицита;
- возраст. Сильнее остальных пациентов синегнойной инфекции подвержены новорождённые и, напротив, люди преклонного возраста (старше 65 лет).
Эту бактерию называют внутрибольничной инфекцией, ведь она вызывает около 50% заболеваний в стационаре. Это обусловлено не просто плохим санитарным режимом учреждения, но и поразительной невосприимчивостью бактерии к антибиотикам и дез. средствам.
Пути передачи
Синегнойная палочка передаётся от носителей инфекции (от человека и животных) следующими способами:
- контактно-бытовые пути. Это наиболее распространённый метод передачи заболевания. Зачастую инфекция переходит на здорового человека через предметы бытового обихода;
- пищевой путь. Вы можете получить эту бактерию, если съедите мясо или выпьете молоко либо воду, содержащие синегнойную палочку;
- воздушно-капельный путь. Попадание микроба происходит во время вдыхания воздуха, который содержит инфекцию.
Наибольшую опасность представляют люди, страдающие воспалением лёгких или имеющие гнойные раны. Даже своевременное начатое грамотное лечение таких пациентов может не принести ожидаемых результатов.
Симптоматика и патогенез
В зависимости от локализации заболевания симптомы и механизм развития различаются. Место воспаления зависит от того, каким путём инфекция проникла в организм. В особо тяжёлых случаях поражается не один, а несколько органов.
- инфекция ЦНС. Это одно из наиболее тяжёлых и опасных поражений синегнойной палочкой. Специалисты выделяют первичное и вторичное воспаления ЦНС. Во время первичного развития, инфекция попадает в ЦНС такими способами: осуществление спинномозговой пункции, травмы головы, спинальная анестезия. Вторичное же поражение предполагает занесение микроба с иных очагов заражения через кровь. Доктора выделяют следующие клинические формы заражения синегнойной палочкой: менингит и менингоэнцефалит. Как известно, эти недуги могут быть объяснены активностью другого возбудителя. Симптомы всегда одинаковы, поэтому человек может какое-то время и не знать, что у него именно синегнойный менингит либо менингоэнцефалит и проходить обычное лечение от указанных заболеваний;
- заболевание ушей. Зачастую синегнойная палочка в ухе является причиной появления наружного отита. Его основной признак – кровянисто-гнойные выделения, которые продолжаются длительное время. К тому же человек может жаловаться на дискомфорт в ушах. Иногда бактерия способствует появлению поражения среднего уха и сосцевидного отростка;
- инфекция в зеве. Симптомы синегнойной палочки в зеве: отёк и покраснение слизистой, неприятные ощущения в горле, воспаление гланд, трещины на губах, увеличение температуры тела;
- заболевание носа. Эта бактерия вызывает продолжительный ринит и хронический гайморит (реже фронтит). Симптомы заболеваний, вызванных данной палочкой, и недугов, вызванных другими микробами, одинаковы;
- инфекция в ЖКТ. Синегнойная палочка может быть причиной недуга практически каждого отдела пищеварительного тракта. Зачастую воспаление ЖКТ наблюдается у взрослых людей, страдающих иммунодефицитными состояниями, и у новорождённых детей. В любом случае воспаление имеет несколько периодов развития. Скрытый период – это время от непосредственного проникновения микроба в организм до проявления недуга – равняется нескольким часам. В некоторых случаях скрытый период длится до пяти суток. Затем всё зависит от возраста человека.
У маленьких детей поражается толстый либо тонкий кишечник, а в особо тяжёлых случаях воспаление распространяется и на желудок (появляется гастроэнтероколит).
У детей увеличивается температура тела, начинается рвота и ухудшается общее самочувствие. Кроме этого, появляется жидкий стул зелёного цвета со слизью.
Если же синегнойная палочка попала в организм детей школьного возраста или же взрослых людей, то развитие болезни идёт по принципу пищевого отравления:
- заболевания мягких тканей и кожи. Синегнойная палочка способна легко проникнуть в организм человека через повреждённые покровы кожи, глубокие раны, язвы и пролежни. Зачастую воспаление начинается у грудных детей и взрослых людей с плохим иммунитетом;
- инфекция в мочевыводящих органах. Зачастую воспаление возникает у детей, людей преклонного возраста и пациентов с плохим иммунитетом. Инфекция проявляется появлением уретрита, цистита и пиелонефрита;
- заболевания лёгких. Недуг может появиться у людей любого возраста, но наиболее часто он наблюдается у детей в первые два года жизни. Если в лёгких человека присутствует синегнойная палочка, то пневмонии протекают очень долго и крайне тяжело, ведь лечить их привычными средствами нельзя;
- инфекция в глазах. В большинстве случаев воспаление появляется после травмы глазного яблока либо операции. Бактерия способствует развитию конъюнктивита, кератита или же панофтальмита. Человека начинает беспокоить дискомфорт в глазу и постоянное ощущение того, что в глазном яблоке есть посторонний предмет. Иногда присутствуют гнойные выделения. Если вовремя не начать лечение, то состояние пациента будет только ухудшаться, и он может даже лишиться зрения.
Протекание недуга у детей
У детей синегнойная инфекция протекает гораздо тяжелее, чем у взрослых. Всё дело в неокрепшем организме ребёнка. Кроме этого, синегнойная палочка может вызвать опасные заболевания, с которыми малышу будет очень сложно бороться. Специалисты выделяют несколько особенностей протекания этой инфекции у ребят:
- дети болеют этим недугом в десять раз чаще, чем взрослые люди;
- зачастую заболевание поражает недоношенных детей и малышей в первые несколько месяцев их жизни;
- в организме ребёнка бактерия может жить очень долго, из-за чего инфицированные ребята представляют опасность для других детей;
- у ребёнка школьного возраста эта инфекция встречается крайне редко;
- чаще всего микроб попадает в организм ребёнка через пупочный канатик, кожу и ЖКТ;
- труднее всего у ребёнка протекает воспаление ЖКТ. Это объясняется токсическими проявлениями и сильным обезвоживанием.
Последствия
В большинстве случаев инфекция протекает тяжело. Согласно статистике, порядка 70% людей, страдающих менингитом, инфекцией кишечника, воспалением лёгких и сепсисом, умирают, даже если их вовремя начинает лечить профессионал.
Если же у пациента наблюдается хроническая форма заболевания, то корректная терапия даёт положительный результат. К сожалению, это не касается людей с муковисцидозом, заражённых этой инфекцией.
Лечить таких пациентов очень сложно, ведь на их организм не действует привычная терапия.
Лечение
Лечение начинается только после того, как доктор подтвердил диагноз. Для выявления синегнойной инфекции специалисты берут посев из воспалённого места и кровь (на предмет обнаружения антигенов данной бактерии). Врач назначает только комплексное лечение, включающее в себя:
- антибиотики. Специалисты выбирают препарат, учитывая чувствительность возбудителя к определённому средству, тяжесть заболевания, форму недуга и индивидуальные особенности человека. При лечении ребёнка доктор заменяет антибиотик, если он не приносит никакого результата после пяти суток использования;
- бактериофаги. Здесь тоже нужно определить чувствительность палочки к определённому бактериофагу. Такое лечение направлено на избавление от инфекции, локализующейся в любом месте;
- вакцина. Такое лечение формирует активный иммунитет против указанного микроба. Помните, что вакцину не вводят в организм ребёнка (возраст пациента должен составлять не менее 18 лет);
- пробиотики и пребиотики. Эти средства направлены на лечение заболеваний ЖКТ и восстановление нормальной микрофлоры в кишечнике. Пребиотики можно вводить даже в организм грудного ребёнка.
- общеукрепляющее лечение. Это специальная диета, которая исключает жареные, жирные и острые продукты. Кроме этого, человек должен принимать витамины. Особенно это касается ребёнка, ведь его организм ещё не окреп.
Народная медицина
Некоторые люди используют не только антибиотики, пробиотики, пребиотики, витамины, бактериофаг, вакцину, но и лечение народными средствами. Но важно помнить, что данные средства должны применяться только в комплексе с основной терапией, особенно если нужно лечить ребёнка. Люди пользуются следующими народными средствами:
- отвар из ягод калины;
- отвар из осиновых, брусничных или хвощевых листьев;
- примочка из подсолнечного масла и масла чайного дерева;
- мази с прополисом.
Профилактика
Профилактика этого заболевания сложна из-за того, что бактерия устойчива к огромному количеству дезинфицирующих средств:
- в больницах персонал регулярно обрабатывает оборудование раствором хлорамина, карболовой кислоты и перекиси водорода. Кроме этого, сотрудники медицинских учреждений должны систематически кипятить и автоклавировать оборудование;
- профилактика проникновения микроба в пупочную рану новорождённых предполагает соблюдение правил асептики во время её обработки;
- грамотное лечение хронических недугов;
- поддержание иммунитета на высоком уровне;
- здоровый образ жизни, включающий не только правильное питание, но и мероприятия, укрепляющие организм;
- применение бактериофага. Это специфическая профилактика, которая используется, если есть угроза заражения пациента. Бактериофаг часто применяют во время обработки послеоперационных ран;
- вакцинация. Так доктора защищают своих пациентов от заражения бактерией перед проведением плановой операции.
Во внебольничной среде риск заражения этой бактерией очень мал, но каждому человеку нужно стараться следовать указанным мероприятиям для профилактики заражения. Ведь развитие недуга легче предупредить, чем потом его лечить.
Источник: https://SimptoMer.ru/bolezni/infektsii-parazity/1014-sinegnoynaya-palochka-simptomy
Синегнойная палочка. Возможна ли победа?
Синегнойная палочка (Pseudomonas aeruginosa) – широко распространенная в окружающей среде, грамотрицательная подвижная бактерия, которая является возбудителем множества инфекционных заболеваний. Спор не образует, имеет один жгутик, с помощью которого передвигается. Называется синегнойной, так как продуцирует специальный пигмент, который окрашивает питательную среду в сине-зеленый цвет.
Синегнойная палочка обитает в воде и почве. Может входить в состав нормальной микрофлоры кожи (подмышечной и паховой области, около ушей, носа) и слизистой оболочки (например, глотки). Эта бактерия занимает особое место среди возбудителей инфекции в связи с тем, что отличается особой, крайне выраженной природной устойчивостью к большинству антимикробных препаратов.
Для человека синегнойная палочка считается условно патогенной, так как не во всех случаях при ее попадании в организм развивается заболевание.
Считается, что вероятность заболевания значительно повышается при большом количестве возбудителя (синегнойной палочки), попавшего в организм, а также в случае иммунодепрессии или иммунодефицита, у ослабленных, истощенных людей, с тяжелыми общими сопутствующими заболеваниями.
С учетом этих двух составляющих, а также высокой устойчивости синегнойной палочки к противомикробным препаратам, заражение человека чаще всего может произойти во время пребывания именно в лечебном учреждении. Поэтому синегнойную палочку относят к одной из самых распространенных нозокомиальных (от лат. nosocomium — больница) инфекций, то есть к внутрибольничной инфекции.
Синегнойная палочка и понятие о внутрибольничной инфекции
По определению ВОЗ (всемирной организации здравоохранения), под термином «нозокомиальная инфекция» понимается любое клинически распознанное инфекционное заболевание, которое возникает у пациента в результате его обращения или пребывания в лечебном учреждении или вследствие работы в нем, вне зависимости от времени появления симптомов.
Как правило, внутрибольничная инфекция (в том числе, и синегнойная палочка) передается через зараженные предметы обихода, полотенца, растворы, реже — через инструменты или аппаратуру, которые не были обработаны дезинфицирующими средствами или в случае, если эта обработка оказалась неэффективной. Источником заражения в лечебном учреждении, как правило, является больной человек. Синегнойная палочка обнаруживается в большинстве гнойных ран, абсцессов, выявляется при энтеритах и циститах, внутрибольничном поражении дыхательных путей и лор-органов и т.д.
Клиническая картина инфицирования синегнойной палочкой
Клинические проявления инфицирования синегнойной палочкой, как правило, неспецифические и зависят от локализации, так как синегнойная палочка может поражать многие органы и ткани.
Отличительной же особенностью именно синегнойной инфекции является длительное течение заболевания (при хронической форме) или острая инфекция, которые практические не поддаются стандартному антибактериальному лечению.
Как правило, в случае возникновения хронического заболевания, оно длится месяцами, с периодами ремиссии и обострения, вызывает хроническую интоксикацию, постепенно прогрессирует.
Периодически синегнойная инфекция проявляется субфебрильной температурой и усилением проявлений заболевания.
После лечения симптоматика может угасать, чтобы через некоторое время (сезонно, при обострении сопутствующих заболеваний или вместе с прочими острыми инфекциями) опять проявиться. Иногда лечение оказывается вообще малоэффективным.
Наиболее частая локализация синегнойной инфекции
Поражение лор-органов. Проявляется хроническими ринитами, аденоидитами, отитами, гайморитами, фронтитами, бронхитами, пневмониями.
Поражение синегнойной палочкой мочевыводящих путей (хронические и острые циститы, пиелонефриты, уретриты) — чаще всего встречается после лечения в урологических отделениях стационаров. Наиболее частая причина — катетеризация мочевого пузыря.
Также синегнойная палочка может попасть в мочевые пути во время операций на почках, мочевом пузыре или мочеточниках (в том числе, по поводу мочекаменной болезни).
Поражение мягких тканей и кожи.
- При трофических язвах практически всегда в отделяемом из них обнаруживается синегнойная палочка.
- При гангрене вследствие сахарного диабета или облитерирующего атеросклероза при длительном не заживлении раны из нее может быть получена синегнойная палочка.
- Нередко при длительно существующих пролежнях присоединяется синегнойная инфекция, особенно при стационарном лечении или неправильном уходе за пролежнями.
- Абсцессы (особенно одонтогенные — вследствие заболеваний зубов), флегмоны, микробная экзема, фурункулез тоже могут поддерживаться инфицированием синегнойной палочкой.
- У ожоговых больных — вследствие большой раневой поверхности, через которую из окружающей среды может проникнуть синегнойная палочка и прочие микроорганизмы.
- Поражение желудочно-кишечного тракта — энтерит, колит, дисбактериоз, вызванные синегнойной палочкой, трудно поддающиеся классическому лечению, особенно у детей после перенесенных тяжелых заболеваний, которые лечили в стационаре.
Диагностика синегнойной инфекции
Для того чтобы поставить диагноз синегнойной инфекции, необходимо высеять синегнойную палочку в отделяемом из пораженного органа (слизи, гное, моче и т.д.). При этом критического уровня обсеменения синегнойной палочкой, как такового, не существует. А для окончательной оценки и выбора эффективного метода лечения необходимо рассматривать также и симптоматику поражения.
Дополнительными критериями диагностики синегнойной инфекции являются:
- Пребывание больного в лечебном учреждении.
- Неэффективность проведенного стандартного лечения.
- Ослабленный иммунитет.
- СПИД.
- Сахарный диабет.
- Муковисцидоз.
- Перенесенные операции, истощение, онкологические заболевания.
- Пожилой возраст.
- В общем анализе крови — лейкоцитоз, повышение СОЭ.
- Длительный субфебрилитет (при хроническом течении).
- При поражении мочевых путей в анализе мочи — лейкоцитоз. При посеве мочи выделяют синегнойную палочку.
Почему лечение синегнойной инфекции такое сложное
- Высокая распространенность синегнойной палочки облегчает инфицирование ею.
- Внутрибольничное циркулирование синегнойной палочки делает ее типичной нозокомиальной инфекцией, поражающей больных и персонал.
- Синегнойная палочка крайне устойчива к воздействию антибактериальных препаратов и дезинфицирующих средств.
- Синегнойная инфекция особо тяжело лечится у лиц с ослабленным иммунитетом, истощенных. Она проявляет свои патогенные свойства преимущественно при попадании в органы с нарушенными защитными механизмами.
- Неспецифичность клинического течения заболеваний, вызванных синегнойной палочкой, обусловливает позднюю диагностику заболевания и выявление возбудителя.
Лечение инфекционных заболеваний, вызванных синегнойной палочкой
Лечение синегнойной инфекции должно быть комплексным и длительным. Обязательным является проведение как местного, так и общего лечения. Разумеется, лечить заболевания, вызванные синегнойной палочкой, должен только доктор. В некоторых случаях предпочтение отдается стационарному лечению. Самолечение и применение исключительно только народных средств лечения запрещено!
Основным компонентом лечения синегнойной инфекции является антибиотикотерапия.
Однако, в связи с высокой устойчивостью возбудителя к антибиотикам, назначение препаратов производится только после посева (мочи, слизи, гноя, крови — в зависимости от локализации) с выделением возбудителя и определения его чувствительности к препаратам. Длительность лечения определяется индивидуально, но, как правило, не менее 10-14 дней.
Антибиотикотерапия в лечении синегнойной инфекции
При наличии синегнойной палочки более предпочтительно ступенчатое применение антибиотиков нескольких групп: сначала внутривенно, потом внутримышечно.
При этом, как правило, также необходимо параллельно осуществлять и местное лечение: при поражении мочевых путей — в виде инстилляций (введения препаратов катетером в мочевой пузырь), при поражении кожи и слизистых — применение мазевых повязок, примочек, аэрозолей, полосканий с антибиотиками и антисептиками, к которым чувствителен высеянная синегнойная палочка.
Показатель успешного лечения — стихание проявлений заболевания, нормализация температуры и, главное, уменьшение титра (количества) высеваемой синегнойной палочки, а также сохранение ее чувствительности к данному антибиотику.
Для контроля эффективности лечения повторный посев производится не ранее, чем через 10 дней после завершения клинически эффективной антибиотикотерапии.
А неэффективность антибиотика в течение 3-5 дней после начала приема является поводом для его замены на другой, более эффективный.
При поражении кожи и мягких тканей синегнойной инфекцией в лечении наравне с антибиотикотерапией выступает адекватная хирургическая обработка кожи с иссечением омертвевших тканей (некрэктомия). При пролежнях обязателен уход за кожей, профилактика распространения омертвения и появления новых очагов.
Синегнойная палочка и иммунитет
Так как условием заражения синегнойной палочкой является ослабление иммунного ответа, в лечении заболеваний, вызванной ею, применяются методы, которые способствуют целенаправленному иммунному ответу:
- Бактериофаг (препараты вирусов, которые избирательно уничтожают бактерии, в данном случае — синегнойную палочку). Применяется как внутрь, так и местно.
- Аутовакцина, которая изготавливается индивидуально для каждого больного на основе того бактериального материала, который получается после посева.
Кроме того, назначаются и иммунокорректоры. При поражении слизистых оболочек может применяться препарат, который повышает выработку секреторного иммуноглобулина.
Синегнойная палочка и прочие методы лечения
- Гомеопатия. Гомеопатические препараты могут подбираться индивидуально (конституционально) после консультации специалиста-гомеопата. Также существуют готовые формы гомеопатических препаратов.
- Пробиотики. При дисбактериозе, вызванном синегнойной палочкой, обязательно длительное назначение пре- и пробиотиков.
- Фитотерапия. Полоскания, примочки настоев, отваров, настоек лекарственных растений (настой календулы, масляный или спиртовой раствор хлорофиллипта, хвойные эфирные масла и пр.).
- Общеукрепляющая терапия: — Рациональное лечебное питание — витаминизированное, с исключением острой, жирной, жареной пищи, ограничением легкоусваиваемых углеводов. Поливитаминно-минеральные комплексы (в лечебной дозировке).
- Лечение основного заболевания.
Если клиника инфицирования синегнойной палочкой поддерживается основным заболеванием (бронхоэктатической болезнью, гломерулонефритом, простатитом, диабетом, муковисцидозом), необходимо немедленно начать его лечение.
При диабете необходима лекарственная терапия диабетической ангионевропатии, тщательное наблюдение за уровнем сахара в крови.
О профилактике синегнойной инфекции
- Так как риск инфицирования синегнойной палочкой во внебольничной среде крайне низок, необходимо регулярно проводить обследование персонала и помещений стационара на предмет наличия этого возбудителя, а также госпитализировать больных только по показаниям.
- Если у ребенка не удается выявить источник синегнойной инфекции, необходимо провести посев молока, а также взять посевы у членов семьи, чтобы, при необходимости, пролечить их.
- Для первичной профилактики синегнойной инфекции необходимо постоянное наблюдение за состоянием иммунной системы и здоровьем в целом, так как синегнойная палочка достаточно распространена, а возможность возникновения заболеваний вследствие инфицирования, в большей степени зависит от иммунитета, питания и наличия прочих заболеваний.
врач инфекционист первой категории Семйнов Владимир Андреевич
Источник: https://www.health-ua.org/faq/infekcionnye-zabolevaniya/110.html
Синегнойная палочка: симптомы и лечение
Фото: ВикипедияСинегнойная палочка: симптомы и лечениеСинегнойная палочка — род грамотрицательных аэробных неспорообразующих бактерий — Pseudomonas. У многих людей синегнойная палочка вызывает только незначительные симптомы. Однако, если у человека ослаблен иммунитет, угроза может быть очень серьезной и опасной для жизни.
Синегнойная палочка — микробиология
Pseudomonas (Псевдомонады) — общий род бактерий, который может вызвать инфекции в организме при определенных обстоятельствах. Существует много разных типов бактерий Псевдомонады. Только несколько типов могут вызвать инфекцию.
Псевдомонады, как правило, живут и размножаются в воде, почве и влажных районах. Чем теплее и влажнее, тем лучше условия для размножения бактерий.
Хирургические манипуляции или открытые раны могут увеличить риск заражения. Люди с ослабленной иммунной системой также подвержены тяжелым инфекциям Pseudomonas.
- Синегнойная палочка может вызвать инфекции уха и кожи, особенно после воздействия воды.
- Существуют определенные группы людей, которые уязвимы к инфекциям Pseudomonas. К ним относятся люди:
- с ожоговыми ранами;
- перенесшие операцию;
- использующие катетер;
- проходящие химиотерапию;
- имеющие диабет;
- с диагнозом кистозный фиброз;
- с ВИЧ.
- Синегнойная палочка — симптомы
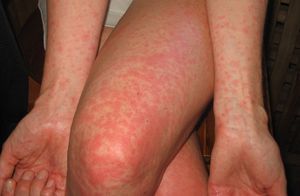
- Области тела, которые поражает инфекция — это уши, кожа, легкие, мягкие ткани и кровь. Общие симптомы инфекции включают:
- Уши — боль, зуд и выделение из уха;
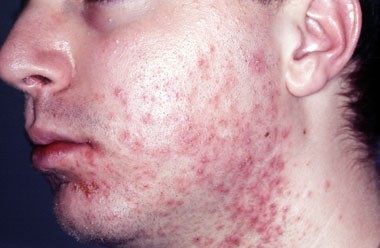
- Кожа — сыпь;
- Глаза — боль и покраснения;
- Легкие: пневмония, кашель;
- Мягкая ткань — выделение зеленого гноя и сладкий фруктовый запах;
- Кровь — боль и скованность суставов, лихорадка, озноб и слабость;
- Другие возможные симптомы — головная боль, диарея или инфекция мочевых путей.
- Синегнойная палочка — диагностика
Чтобы диагностировать инфекцию, причиной которой стала Pseudomonas, врач спросит о любых недавних действиях, которые могут иметь значение, например, плавании или использовании горячей ванны. Он также проведет физическое обследование. Врач назначит анализ крови или жидкости, чтобы подтвердить диагноз.
Синегнойная палочка — лечение
Антибиотики — лучший вариант лечения Pseudomonas или других бактериальных инфекций.
Некоторые разновидности Pseudomonas требуют агрессивного подхода с применением мощных препаратов. Чем раньше начинается лечение, тем эффективнее остановить инфекцию. Это особенно актуально в больничной среде. Бактерии в больницах регулярно подвергаются воздействию антибиотиков и со временем у них развивается устойчивость к этим препаратам. Это затрудняет лечение.
Как только врачи определяют, какой тип бактерий Pseudomonas вызывает инфекцию, врач будет комбинировать препараты, чтобы сделать лечение эффективным. Большинство инфекций Pseudomonas проходят без лечения, либо после минимального лечения. Если симптомы не осложнены, нет необходимости лечить инфекцию.
- Лечение синегнойной палочки антибиотиками
- При ушных инфекциях врач может назначить антибиотик полимиксин.
- Инфекции мочевых путей лечат антибиотиками, такими как левофлоксацин или ципрофлоксацин.
Pseudomonas относительно редко поражает глаза. Если это происходит, врач лечит их с помощью антибиотических капель.
Во многих случаях инфекции Pseudomonas можно предотвратить. Бактерии живут и размножаются во влажных местах. Поэтому, будь то отделение интенсивной терапии или местный бассейн — чистота жизненно важна. Для врачей и медсестер важно практиковать гигиену рук. Необходимо также регулярно менять повязки и следить за ранами.
Источник: https://doctor.rambler.ru/news/40328063-sinegnoynaya-palochka-simptomy-i-lechenie/