Если вы страдаете от аппендицита, то откладывать лечение не стоит, иначе может развиться более острая форма – аппендикулярный абсцесс. Тогда придется столкнуться с рядом последствий, а развитие заболевания займет несколько дней.
Не важно, о каком возрасте идет речь, потому что подвержены абсцессу пациенты от 15 до 60 лет, но при наличии определенных патологий.
Что такое аппендикулярный абсцесс?
Под аппендикулярным абсцессом принято понимать осложнение острого аппендицита, что считается апостематозной, язвенной или гангрезной формой. Начинается процесс до операции или в процессе реабилитации, когда начинается инфицирование, загноение инфильтрата при перитоните.
Нужно отметить, что развивается абсцесс не так часто, лишь в 3-5% случаев. Решить проблему можно только при помощи оперативного вмешательства, хирургии или других инвазивных методов.
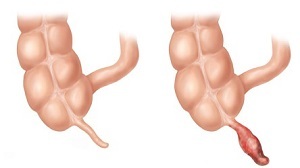
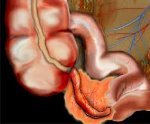
Если рассматривать аппендикулярный абсцесс, то он выглядит, как гнойник, расположенный в нижней части брюшины.
В этой статье можно почитать, где расположен аппендикс и какие особенности он имеет.
Основные предпосылки к появлению абсцесса – это развитие инфильтрата, который должен ограждать воспаление от остальной части живота. Тогда инфильтрат начинает выходить за свои пределы. А гной просачиваться сквозь стенки.
Случается это из-за несвоевременного лечения. Отметим, что иногда аппендицит совсем не имеет ограничений, располагается у слепой или толстой кишки.
Причины развития
Если лечение абсцесса было начато до операции, тогда врач изначально поставил неправильный диагноз или назначил несоответствующие препараты.
В ситуациях, когда пациент прошел через оперативное вмешательство, а инфильтрат был нарушен, причины кроются в:
- Использовании неправильной медицинской техники;
- Снижении иммунитета;
- Неэффективности, низкой способности антибиотиков, которые были назначены после операции;
- Наличии грибковых, аутоиммунных заболеваний и инфекций до проведения операции.
На формирование аппендикулярного абсцесса уходит до трех дней после обострения самого аппендицита. Чаще всего это наблюдается в подвздошной ямке или тазу.
Помните, что даже недостаточная гигиена или питание, наличие вредных привычек может усугубить состояние и привести к воспалению, попаданию гноя в кровеносную систему.
Симптомы
Коварность аппендикулярного абсцесса в том, что он появляется внезапно, быстро развивается и приводит к серьезным последствиям. Но ранняя диагностика, внимание к собственному здоровью может помочь выявить болезнь уже на второй день после обострения.
Клиническая картина абсцесса представлена:
- Тошнотой и рвотой;
- Общей слабостью, сонливостью;
- Острой, резкой болью в области живота;
- Сильным газовыделением;
- Высокой температурой тела.
Если признаки длятся больше трех дней, но не присущи аппендициту, то врачи могут диагностировать абсцесс и общее заражение организма.
Специфические признаки заключаются в:
- Болях при надавливании на живот;
- Ознобе;
- Высокой температуре тела, до 39 градусов;
- Отечности;
- Красноте;
- Непроходимости кишечника;
- Потливости;
- Тахикардии;
- Ухудшении состояния при кашле или ходьбе;
- Плохом аппетите.
Если форма абсцесса тяжелая, острая, то может наблюдаться разлитой перитонит, язык со слизью, выделение слизи через анус, непроходимость кишечника, боли при мочеиспускании.
Чем больше гноя будет попадать в желудок и кишечник, тем хуже себя будет чувствовать пациент.
У детей
Дети страдают от аппендикулярного абсцесса не меньше взрослых, при этом у них выделяют несколько стадий развития заболевания:
- Реактивная стадия, когда прошло около суток после начала воспаления. Тогда возникают лишь первичные признаки воспаления в виде уплотнения живота, болей, температуры и рвоты;
- Токсическая стадия длится около трех дней, тогда начинается обезвоживание организма, отечность, изменение оттенка кожи;
- Терминальная стадия, когда поражен весь организм малыша. Самый весомый признак – это проблемы с дыхательной системой и сердцебиением.
После второй стадии возможно некоторое утихание симптомов и может показаться, что ребенок чувствует себя лучше. Но это лишь затишье, потому что на последней стадии болезнь будет развиваться стремительнее.
Методы диагностики
Обычно достаточно внешнего осмотра, чтобы поставить диагноз «аппендикулярный абсцесс», но не стоит отказываться от диагностики в больнице.
Обычно она включает:
- Сбор данных анамнеза;
- Ректальное или пальцевое исследование с определением выпячивания кишки;
- Общий анализ крови и мочи для определения показателей лейкоцитоза;
- УЗИ живота необходимо для определения места локализации гнойника, выявления жидкостей;
- Рентгенография или томография поможет определить затемнения в брюшной области.
Важно пройти через все методы обследования, потому что основные признаки имеют много общего с опухолями, гнойным перитонитом или кистой яичников.
Дифференциальное исследование
Если вы обнаружили у себя первые симптомы, речь может идти не только об абсцессе, но и других проблемах, поэтому нужна дифференцированная диагностика:
- Отравление;
- Язвенная болезнь;
- Перфорация язвы;
- Приступ холецистита;
- Воспаление поджелудочной железы;
- Воспаление кишечника;
- Непроходимость кишечника;
- Почечная колика.
Сложностью дифференциальной диагностики является то, что анализы могут показывать яркую симптоматику аппендицита острой формы в период начала развития абсцесса. Поэтому немаловажным этапом является подробное описание характера боли лечащему врачу.
Наиболее точный способ определить нагноение в тех случаях, когда имеются сложности с месторасположением очага или когда пациент страдает лишним весом, является анализ крови и ультразвуковая диагностика в совокупности.
Результатом будет: слабоэхогенные полоски различной масштабности. Свидетельство начальной стадии – весомое реагирование брюшной стенки и возникновение высокоэхогенного уплотнения с характером мелкозернистости.
Прогноз и последствия
Почти всегда аппендикулярный абсцесс вскрывается, выходит за пределы инфильтраты и выливается гноем в слепую кишку, брюшную полость, в мочевой пузырь и даже влагалище.
Тогда пациентам придется столкнуться с такими осложнениями:

- Разлитой гнойный перитонит;
- Тазовые флегмоны;
- Параколит;
- Паранефрит;
- Абсцесс печени и почек;
- Тромбофлебит;
- Инфекции мочеполовой системы.
Прогноз при аппендикулярном абсцессе делать сложно, потому что многое зависит от скорости оказания медицинской помощи, предпринятых мер в лечении. Если выявлена болезнь будет на второй-третий день, то достаточно операции по удалению аппендицита и гноя.
На более поздних стадиях приходится проходить через операцию, лечение антибиотиками. Но не всегда пациентов удается спасти.
Показатели смертности – около 60% пациентов до 60 лет. Часто это случается после операции при недостаточном уходе за больным.
Лечение
Когда речь идет только об аппендикулярном инфильтрате, то экстренную операцию проводить не нужно, используют консервативное лечение.
Для этого нужно прикладывать на живот лед на протяжении трех дней, а после тепло. Также требуется диета и прием антибиотиков. А наркотические препараты лучше не применять. Часто для рассасывания применяют новокаиновые блокады.
И только через полтора-два месяца можно проводить операцию по устранению аппендицита и последствий.
 Если сформировался абсцесс, то нужно проводить срочную операцию по взрытию гнойника и удалению его содержимого. Делают это аккуратно и с использованием местной анестезии. Когда кишечник вычищают от гноя, приходится устанавливать дренажные трубки, которые выводят токсины.
Если сформировался абсцесс, то нужно проводить срочную операцию по взрытию гнойника и удалению его содержимого. Делают это аккуратно и с использованием местной анестезии. Когда кишечник вычищают от гноя, приходится устанавливать дренажные трубки, которые выводят токсины.
Важно, чтобы вскрытие проводилось через прямую кишку у мужчин и заднюю стенку влагалища у женщин. Слепой отросток лучше удалять, но если доступ к нему органичен, то этого не делают, чтобы избежать попадания гноя в брюшину.
Самое важное в процессе лечения – это послеоперационный уход, когда велика вероятность формирования вторичного аппендикулярного абсцесса.
Необходимо:
- Промывать дренаж;
- Применять антибиотики;
- Проводить детоксикацию;
- Укреплять иммунитет;
- Придерживаться легкой диеты.
После заживления раны важно провести аппендэктомию, примерно, через полтора-два месяца после исчезновения воспаления.
Разрез Пирогова
 Часто для лечения острого аппендикулярного абсцесса требуется вскрытие по методу Пирогова. Тогда требуется общий наркоз, проведение разреза с внешней стороны от точки Мак-Бурнея, где начинается подвздошная кость.
Часто для лечения острого аппендикулярного абсцесса требуется вскрытие по методу Пирогова. Тогда требуется общий наркоз, проведение разреза с внешней стороны от точки Мак-Бурнея, где начинается подвздошная кость.
Входить нужно с боковой стенки брюшины, проводить осушение, удалять камни и гнойники, дренировать.
Для заживления нужно использовать вторичное натяжение с дальнейшим удалением отростка спустя три месяца после терапии. Если абсцесс находится сзади брюшины, то его относят к группе псоасов.
Остальные формы заболевания развиваются из-за неправильной аппендэктомии, при наличии деструктивного обострения перитонита.
Метод лечения абсцесса определяется только врачом после ряда исследований, многое зависит от стадии заболевания, возраста и пола пациента, общего состояния здоровья.
Народная медицина
Народная медицина будет наиболее эффективна в период восстановления или для профилактики абсцесса.
Направлена она на:
- Улучшение пищеварения;
- Устранение запоров;
- Улучшение аппетита;
- Восстановление иммунитета;
- Снятие отеков и воспалений.
Так используют несколько эффективных рецептов, например:

- Добавляйте в еду несколько щепоток корня имбиря и чеснока для дезинфекции, очищения и скорого заживления ран;
- Можно в два стакана воды добавлять пару ложек лимонного сока и свежего меда для укрепления иммунитета, улучшения пищеварения. Такой напиток рекомендуют пить до трех раз в день;
- Чай с репейником два раза в день позволит снять проявления воспаления, поднять иммунитет, снизить давление;
- Рекомендуют свежие соки из свеклы, моркови, шпината, которые выводят токсины, предотвращают запоры.
Для успокоения желудка, снятия болевого синдрома, общего укрепления организма можно применять:
- Настойки полыни;
- Отвар из клевера;
- Землянику и тысячелетник;
- Чаи с мятой, ромашкой или тмином;
- Гомеопатические средства по типу Ляхезиса, Гиперикума или Гепара.
Важно получить предварительную консультацию перед началом лечения, комбинировать прием отваров с медикаментами и физиотерапией. Длится такой курс до трех месяцев.
Профилактика
Особенных методов профилактики аппендикулярного абсцесса не существует, важно лишь быть внимательным к собственному здоровью и вовремя лечить аппендицит.
Также рекомендуют:
- Посещать врача каждые три месяца;
- Быть избирательным в еде;
- Избегать больших физических нагрузок и стрессов;
- Следить за патологиями желудка;
- Вовремя лечить инфекции и воспаления в организме;
- Отказаться от вредных привычек;
- Лечить аппендицит;
- Принимать витамины, пить свежие соки.
Более подробно о методах профилактики может рассказать лечащий врач, который поможет избежать рецидива абсцесса. Достаточно быть внимательным к своему здоровью, выполнять основные предписания докторов и вовремя обращаться в больницу.
Источник: https://limfamed.ru/stroenie/appendiks/appendikulyarniy-abstsess.html
Аппендикулярный абсцесс
Аппендикулярный абсцесс – отграниченный участок гнойного воспаления брюшины, возникший вследствие деструкции червеобразного отростка. Проявляется на 5-6 сутки после клиники острого аппендицита резким обострением лихорадки и болевого синдрома, тахикардией, интоксикацией, диспепсическими явлениями. Диагноз устанавливают после изучения анамнеза, проведения общего анализа крови, УЗИ и рентгенографии органов брюшной полости. Показана экстренная операция — вскрытие и дренирование гнойника. Назначается антибактериальная и дезинтоксикационная терапия; в последующем производится аппендэктомия.
Аппендикулярный абсцесс является серьезным и опасным осложнением деструктивного острого аппендицита — его флегмонозной, апостематозной, флегмонозно-язвенной или гангренозной форм.
Аппендикулярный абсцесс может возникать в позднем периоде заболевания до операции при нагноении аппендикулярного инфильтрата или в послеоперационном периоде вследствие отграничения воспалительного процесса при перитоните.
По данным специалистов в сфере абдоминальной хирургии, частота развития аппендикулярного абсцесса при остром аппендиците составляет 1-3% случаев.
Аппендикулярный абсцесс обычно бывает вызван ассоциацией кишечной палочки, неклостридиальной анаэробной микрофлоры и кокков.
Нагноению аппендикулярного инфильтрата с развитием абсцесса способствуют позднее обращение больного за медицинской помощью, несвоевременная диагностика острого аппендицита.
После аппендэктомии к развитию аппендикулярного абсцесса могут приводить снижение иммунологической реактивности организма, высокая вирулентность микроорганизмов и их устойчивость к применяемым антибиотикам, иногда — дефекты оперативной техники.
Формирование аппендикулярного инфильтрата обычно происходит на 2-3 день после появления первых признаков острого аппендицита. Воспаление аппендикса не распространяется на всю брюшную полость благодаря защитной физиологической функции брюшины.
Отграничение первичного воспалительного очага в слепом отростке от окружающих органов происходит за счет образования фибринозного экссудата, развития спаечного процесса и сращивания самого отростка с петлями толстого кишечника, участком слепой кишки, большим сальником и париетальной брюшиной.
- Сформировавшийся аппендикулярный инфильтрат при затухании воспаления в слепом отростке (например, после консервативной терапии) может постепенно рассосаться; при деструкции аппендикса и распространении инфекции за его пределы – нагноиться с образованием абсцесса. Расположение аппендикулярного абсцесса в брюшной полости зависит от локализации слепого отростка: чаще — в правой подвздошной ямке, также может быть ретроцекальное (ретроперитонеальное) или тазовое расположение гнойника.
- Начало заболевания проявляется клиникой острого аппендицита с типичным болевым синдромом и повышением температуры тела.
- Через 2-3 суток от начала приступа в результате отграничения воспаления в слепом отростке острые явления стихают, болевые ощущения приобретают тупой, тянущий характер, снижается температура, отмечается нормализация общего состояния.
- При пальпации брюшная стенка не напряжена, участвует в дыхательном акте, в правой подвздошной области определяется незначительная болезненность и наличие малоподвижного уплотнения без четких контуров – аппендикуллярного инфильтрата.
Развитие аппендикулярного абсцесса на 5–6 сутки заболевания проявляется ухудшением общего состояния больного, резкими подъемами температуры (особенно вечером), ознобом и потливостью, тахикардией, явлениями интоксикации, плохим аппетитом, интенсивным болевым синдромом пульсирующего характера в правой подвздошной области или внизу живота, нарастанием болей при движении, кашле, ходьбе.
При пальпации отмечаются слабовыраженные признаки раздражения брюшины: брюшная стенка напряжена, резко болезненна в месте локализации аппендикулярного абсцесса (положительный симптом Щеткина-Блюмберга), отстает при дыхании, в правом нижнем квадранте прощупывается болезненное тугоэластичное образование, иногда с размягчением в центре и флюктуацией.
Язык обложен плотным налетом, наблюдаются диспепсические явления: нарушение стула, рвота, вздутие живота; при межкишечном расположении аппендикулярного абсцесса — явления частичной кишечной непроходимости, при тазовом — учащенные позывы на мочеиспускание и опорожнение кишечника, боли при дефекации, выделение слизи из ануса. При прорыве аппендикулярного абсцесса в кишечник отмечается улучшение самочувствия, уменьшение болей, снижение температуры, появление жидкого стула с большим количеством зловонного гноя.
Вскрытие аппендикуллярного абсцесса в брюшную полость приводит к развитию перитонита, сопровождается септикопиемией – появлением вторичных гнойных очагов различной локализации, нарастанием признаков интоксикации, тахикардией, лихорадкой.
- Среди осложнений встречаются забрюшинные или тазовые флегмоны, гнойный параколит и паранефрит, абсцесс печени, поддиафрагмальный абсцесс, гнойный тромбофлебит воротной вены, спаечная кишечная непроходимость, инфекции мочевых путей, свищи брюшной стенки.
- В распознавании аппендикулярного абсцесса важны данные анамнеза, общего осмотра и результаты специальных методов диагностики.
- При вагинальном или ректальном пальцевом исследовании абдоминальному хирургу иногда удается пропальпировать нижний полюс абсцесса как болезненное выпячивание свода влагалища или передней стенки прямой кишки.
- Результаты общего анализа крови при аппендикулярном абсцессе показывают нарастание лейкоцитоза со сдвигом лейкоцитарной формулы влево, значительное увеличение СОЭ.
УЗИ брюшной полости проводится для уточнения локализации и размера аппендикулярного абсцесса, выявления скопления жидкости в области воспаления.
При обзорной рентгенографии органов брюшной полости определяется гомогенное затемнение в подвздошной области справа и небольшое смещение петель кишечника в сторону срединной линии; в зоне аппендикулярного абсцесса выявляется уровень жидкости и скопление газов в кишечнике (пневматоз).
Аппендикулярный абсцесс необходимо дифференцировать с перекрутом кисты яичника, разлитым гнойным перитонитом, опухолью слепой кишки.
На стадии инфильтрата экстренная операция по поводу острого аппендицита противопоказана, его лечат консервативно в условиях стационара: назначается строгий постельный режим, в первые 2-3 суток холод на живот, затем – тепло, щадящая диета, антибиотикотерапия.
Слабительные и наркотические препараты исключены. Иногда с целью рассасывания инфильтрата назначаются паранефральные новокаиновые блокады.
При полном рассасывании аппендикулярного инфильтрата через 1-2 месяца проводят плановую аппендэктомию, так как возможны повторные приступы острого аппендицита, развитие инфильтрата, абсцесса и тяжелых осложнений.
Лечение сформировавшегося аппендикуллярного абсцесса – оперативное: гнойник вскрывают и дренируют, доступ зависит от локализации гнойника.
В некоторых случаях при аппендикулярном абсцессе может выполняться его чрескожное дренирование под контролем УЗИ с использованием местной анестезии.
Оперативное вскрытие и опорожнение гнойника проводится под общим наркозом правосторонним боковым внебрюшинным доступом.
При тазовом аппендикулярном абсцессе его вскрывают у мужчин через прямую кишку, у женщин – через задний свод влагалища с предварительной пробной пункцией.
Гнойное содержимое аппендикулярного абсцесса аспирируют или удаляют тампонами, полость промывают антисептиками и дренируют, используя двухпросветные трубки.
Удаление слепого отростка предпочтительно, но если нет такой возможности, его не удаляют из-за опасности распространения гноя в свободную брюшную полость, травмирования воспаленной кишечной стенки, образующей стенку аппендикулярного абсцесса.
В послеоперационном периоде проводится тщательный уход за дренажем, промывание и аспирация содержимого полости, антибиотикотерапия (сочетание аминогликозидов с метронидазолом), дезинтоксикационная и общеукрепляющая терапия.
Дренаж остается до тех пор, пока из раны отделяется гнойное содержимое. После удаления дренажной трубки рана заживает вторичным натяжением.
Если не была произведена аппендэктомия, ее выполняют планово через 1-2 месяца после стихания воспаления.
При отсутствии лечения аппендикуллярный абсцесс может самопроизвольно вскрыться в просвет кишки, брюшную полость или забрюшинное пространство, иногда в мочевой пузырь или влагалище, очень редко через брюшную стенку наружу.
Прогноз серьезный, исход заболевания определяется своевременностью и адекватностью оперативного вмешательства.
Профилактика аппендикулярного абсцесса заключается в раннем распознавании острого аппендицита и проведении аппендэктомии в первые 2-е суток.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/appendiceal-abscess
Аппендикулярный абсцесс
Аппендикулярный абсцесс – определённый участок гнойного воспаления брюшины, который формируется под воздействием деструктивных изменений червеобразного отростка. Это тяжёлая патология, которая является осложнением острого аппендицита.
При формировании абсцесса вовлекается червеобразный отросток, сальник и петли кишок. Когда образование удаляется, но воспалительный процесс в этой зоне не прекращается, то может сформироваться постоперационный инфильтрат. От аппендикулярного инфильтрата можно избавиться консервативным методом, а при неблагоприятном исходе воспаление формируется и повторяется аппендикулярный абсцесс.
Аппендикулярный абсцесс зачастую проявляется в организме под воздействием стафило- и стрептококков. Если же у пациента не вовремя было ликвидировано острое воспаление, то за это время в организме развивается абсцесс.
Причины появления осложнения в постоперационный период могут быть такие:
- уменьшение сопротивляемости иммунной системы;
- нечувствительность микроорганизмов к антибиотикам;
- нарушение техники оперативного лечения.
Классификация форм основана на разделении гнойника червеобразного отростка в зависимости от нескольких критериев. Таким образом, классификация недуга по месторасположению заключается в таких разновидностях:
- подвздошный;
- межкишечный;
- тазовый;
- надлобковый;
- подпечёночный;
- ретроцекальный.
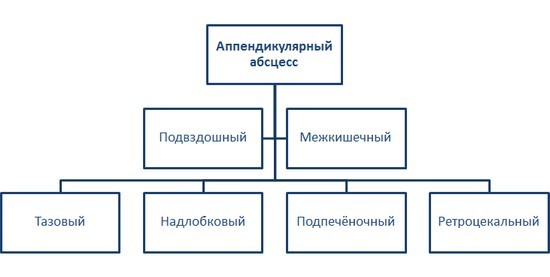 Разновидности аппендикулярного абсцесса
Разновидности аппендикулярного абсцесса
По степени передвижения очага в брюшной полости:
- подвижный;
- умеренно подвижный;
- неподвижный.
В начале формирования аппендикулярного абсцесса у больного диагностируется острый приступ аппендицита. На протяжении нескольких суток при сильных проявлениях болезни у пациента формируется аппендикулярный инфильтрат.
Главный метод, с помощью которого можно диагностировать недуг – это пальпация. Во время прикасания к воспалённой зоне больной ощущает болезненные приступы. Патология проявляется в таких симптомах:
- высокая температура тела;
- увеличение размеров отростка;
- пульсирующие болевые приступы;
- нарушение пищеварения.
Через несколько суток после приступа все признаки утихают, снижается температура, болевой синдром становится тупого характера и нормализуется общее самочувствие пациента. Во время прощупывания живота чувствуется расслабление мышц передней брюшной стенки и ощущаются незначительные боли в правой нижней части живота.
На шестые сутки у больного диагностируется прогрессирование абсцесса, который приводит к ухудшению состояния. В этот момент клиническая картина болезни пополняется новыми признаками:
- повышенная температура;
- озноб;
- усиленное выделение пота;
- учащение ритма сердца;
- интоксикация;
- плохой аппетит;
- пульсирующая боль.
- При пальпации у пациента наблюдается уплотнение и напряжение живота, затруднительное дыхание, снизу справа доктор нащупывает тугоэластичное образование.
- Язык при этом покрывается налётом, проявляется нарушение стула, рвота, вздутие живота, частое мочеиспускание.
- Вскрытие аппендикулярного абсцесса приводит к тому, что развивается перитонит, который сопровождается появлением вторичных гнойных образований, усилением интоксикации, учащённого сердцебиения и лихорадкой.
- Для установления диагноза у детей и взрослых доктор должен провести обследование — собрать полноценный анамнез, провести осмотр и проанализировать результаты лабораторно-инструментального обследования.
- Во время лабораторного обследования крови у пациента замечается повышенный уровень лейкоцитов и СОЭ.
- С целью уточнения размера и места расположения гнойного образования проводится ультразвуковое исследование органов брюшной полости.
Во время исследования состояния больного при помощи рентгена, доктор не всегда заметит характерные признаки.
Если же делать обзорный снимок в вертикальном положении, тогда можно выявить гомогенные изменения в правой подвздошной зоне с незначительным перемещением кишечных петель к середине.
- Если абсцесс спровоцировал кишечную непроходимость, то у пациента при исследовании заметно увеличение жидкости в петлях.
- При выявлении подобного недуга обязательна дифференциальная диагностика. В рамках такого обследования доктор должен дифференцировать болезнь от перекручивания кисты яичника, разлитого гнойного перитонита и опухоли слепой кишки.
- После того как диагноз был установлен, доктор срочно начинает лечение больного. При выявлении такого недуга, необходимо срочно начинать лечение, иначе могут развиться серьёзные осложнения. При несвоевременно начатой терапии гнойник может прорваться, что повлечёт за собой распространение гноя по всей брюшине.
Лечение аппендикулярного абсцесса у ребёнка и взрослого человека предполагает первоочередное хирургическое вмешательство.
Проведение операции заключается во вскрытии поражённой части, не затрагивая свободную брюшину, аспирации гноя и дренирование новообразования. При хирургическом вмешательстве важно удалить отросток, однако его лёгкое удаление не всегда возможно.
В таком случае больному нужно провести только дренирование абсцесса, а аппендэктомию можно провести спустя несколько месяцев.
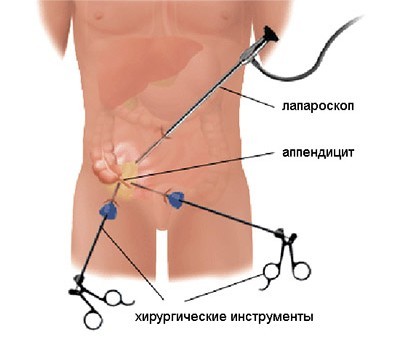 При обнаружении абсцесса в полости таза у мужчины, оперативная помощь проводится через прямую кишку, а у женщины — через задний свод влагалища с предварительным проведением пробного пунктирования. Гнойное содержимое из образования аспирируется либо же устраняется стерильными салфетками, всю полость промывают антисептиками и очищают двумя прозрачными трубками.
При обнаружении абсцесса в полости таза у мужчины, оперативная помощь проводится через прямую кишку, а у женщины — через задний свод влагалища с предварительным проведением пробного пунктирования. Гнойное содержимое из образования аспирируется либо же устраняется стерильными салфетками, всю полость промывают антисептиками и очищают двумя прозрачными трубками.
В постоперационный период больному назначаются антибиотики. В период восстановления пациенту продолжают проводить очистку брюшины от гнойного содержимого, поэтому проводиться ежедневное промывание дренажей с удалением гноя. После полного очищения брюшины дренаж снимается, и рана затягивается при помощи вторичного натяжения.
- После операции больному также важно придерживаться постельного режима, соблюдать щадящую диету и проводить физиотерапевтические процедуры.
- Доктора утверждают, что в любом возрасте лучший способ оставить недуг и предотвратить развитие осложнений – это провести оперативное вмешательство.
- Несвоевременное лечение аппендикулярного абсцесса может привести к ряду разных патологий. В организме больного могут сформироваться такие осложнения:
- сепсис;
- пилефлебит;
- абсцесс печени;
- инфекции мочевых путей;
- свищи в брюшной стенке;
- параколит и паранефрит гнойного типа.
Предотвратить формирование тяжёлого осложнения возможно в том случае, если вовремя будет диагностирован и устранён острый приступ аппендицита. Эффективного результата можно добиться только после проведения правильной оперативной помощи, которая осуществлена в течение первых двух суток от начала проявления недуга.
В случае игнорирования симптомов болезни и самолечения существует вероятность летального исхода этого гнойного процесса.
Источник: https://OkGastro.ru/bryushnaya-polost/588-appendikulyarnyj-abstsess
Аппендикулярный абсцесс. Патогенез. Клиника. Диагностика. Тактика лечения
Абсцессы брюшной полости различной локализации при острой аппендиците бывают следствием осумкования инфицированного выпота, нагноения гематом, несостоятельности швов культи червеобразного отростка. Нередко они возникают при атипичном расположении червеобразного отростка.
Наиболее часто встречают тазовый абсцесс. Это обусловлено прежде всего, анатомическими причинами, так как воспалительный экссудат в первую очередь скапливается в полости малого таза — самого нижнего отдела брюшной полости.
Если во время аппендэктомии в брюшной полости обнаруживают выпот, то в послеоперационном периоде больному в постели специально придают положение с возвышенным головным концом (положение Фовлера), поскольку выявить, вскрыть и санировать абсцесс малого таза легче, чем гнойник любой другой локализации.
- Тазовый абсцесс проявляется тупыми болями в нижних отделах живота и промежности, дизурическими расстройствами и учащёнными болезненными позывами к стулу (тенезмами), обычно возникающими на 5-7-й день после операции на фоне вполне благополучного течения. Эти жалобы сопровождаются повышением температуры тела, лейкоцитозом с характерным нейтрофильным сдвигом формулы крови, симптомами интоксикации (слабость, бледность кожных покровов, сухость во рту, тахикардия).
- При появлении подобных симптомов следует предпринять пальцевые ректальное и вагинальное исследования, во время которых области заднего свода влагалища или передней стенки прямой кишки обнаруживают малоподвижный болезненный инфильтрат. Скопление большого количества гноя проявляется пальпаторно определяемой флюктуацией.
- Вскрытие абсцесса малого таза у женщин выполняют через задний свод влагалища, а у мужчин — через переднюю стенку прямой кишки. В послеоперационном периоде больному назначают антибиотики и регулярно промывают полость абсцесса антисептиками через дренаж, установленный во время хирургического вмешательства.
Системная терапия во всех подобных ситуациях заключается в дезинтоксикации и назначении антибактериальных средств.
Поддиафрагмальный абсцессвстречают гораздо реже тазового.
Для него наряду с проявлениями системной воспалительной реакции характерны тупые боли в нижних отделах грудной клетки справа, усиливающиеся при глубоком вдохе, сухой кашель, вызванный раздражением диафрагмы, отставание правой её половины при дыхании, в поздних стадиях — выбухание нижних межреберий. В диагностике поддиафрагмального абсцесса исключительная роль принадлежит рентгенологическому исследованию, УЗИ и (особенно) КТ.
Для вскрытия поддиафрагмального абсцесса используют чресплевральные и внеплевральные доступы. В настоящее время предпочтение отдают чрескожному вскрытию и дренированию абсцесса под контролем УЗИ или КТ.
Межкишечныйабсцесс — довольно редкое осложнение о апп. Для него характерен светлый промежуток, продолжающийся 5-7 дней с момента аппендэктомии до первых его симптомов — вялости, потери аппетита, гектической лихорадки, нейтрофильного сдвига формулы крови.
При объективном исследовании живота выявляют плотное, без чётких контуров опухолевидное образование, аналогичное аппендикулярному инфильтрату, но расположенное не в правой подвздошной области, а несколько медиальнее её. Симптомы раздражения брюшины отсутствуют, возможен парез кишечника.
При отсутствии явных признаков абсцедирования инфильтрата допустима консервативно-выжидательная тактика: покой, холод на область инфильтрата, антибиотики, динамическое наблюдение за картиной крови и температурой тела, ультразвуковой контроль.
Перитонит как осложнение острого аппендицита. Клиника. Диагностика. Особенности оперативного вмешательства в зависимости от распространенности перитонита. Ведение больного в послеоперационном периоде.
- К осложнениям острого аппендицита в дооперационном периоде относятся инфильтрат в подвздошной области, прободение червеобразного отростка с развитием перитонита. Ранними послеоперационными осложнениями являются кровотечения из брыжейки червеобразного отростка, несостоятельности его культи.
К поздним послеоперационным осложнениям относятся развитие динамической и механической кишечной непроходимости, инфильтрата и нагноение послеоперационной раны, образование абсцессов в правой подвздошной области, межкишечных абсцессов, абсцессов поддиафрагмального и дугласова пространств, пилефлебит, тромбоэмболия легочной артерии.
Аппендикулярный инфильтрат развивается при вовлечении в воспалительный процесс петель кишечника, сальника, париетальной брюшины в результате патологического процесса в отростке. Больные в течение нескольких дней жалуются на постоянные тянущие боли в правой подвздошной области, запоры, иногда поносы, повышение температуры, ознобы.
При пальпации определяется различной консистенции неподвижный болезненный инфильтрат в правой подвздошной области с более или менее четкими границами. При аппендикулярном инфильтрате показано, как правило, консервативное лечение (местное применение холода, пиявки, голод, противовоспалительная терапия, антикоагулянты).
Аппендэктомию производят после стихания воспалительного процесса — через 2—3 мес и позднее.
Перфорация червеобразного отростка наступает при флегмонозной и гангренозной формах его воспаления. Это осложнение аппендицита быстро приводит к развитию местного или разлитого перитонита.
Источник: https://cyberpedia.su/5xb74e.html
Периаппендикулярный абсцесс. Наиболее типичная локализация. Клиника, диагностика, лечение
Патогенез. Частое осложнение при остром воспалении червеобразного отростка.
Образованию гнойника предшествует развитие аппендикулярного инфильтрата, которым организм больного отгораживает воспаленный отросток от остальной части брюшной полости.
Инфильтрат образуется в результате фибринозного выпота и спаяния больного сальника, петель кишечника, брюшной стенки и самого отростка.
При затухании воспалительного процесса в червеобразном отростке инфильтрат рассасывается. Однако при распространении гноеродной инфекции за пределы отростка, развивается нагноение инфильтрата.
Симптомы — общее недомогание, озноб, пот. Высокая вечерняя температура. Локализованные боли в животе.
Больной боится повернуться в постели. Брюшная стенка напряжена соответственно месту локализации гнойника. Пальпируется отграниченный неподвижный инфильтрат. Нередко определяется флюктуация. Высокий лейкоцитоз (свыше 15000) со сдвигом формулы крови влево.
При межкишечном расположении абсцесса живот умеренно вздут, характер болей схваткообразный, отмечаются явления частичной непроходимости кишечника
Течение. Аппендикулярные абсцессы обычно формируются на 2 – 3 неделе от начала острого приступа аппендицита.
Наличие абсцесса ведет к расплавлению тканей и прорыву гнойника или в свободную брюшную полость, или в просвет кишки, иногда в мочевой пузырь
Лечение. В стадии инфильтрата строгий постельный режим под наблюдением хирурга в стационарных условиях. Лед на живот.
Пенициллин внутримышечно в дозе от 400000 до 1000000 ЕД ежедневно. Щадящая диэта – овощные протертые супы, жидкая каша, вареные овощи, компот. Противопоказаны слабительные.
Это полостное образование округлой формы с однородным гипо- или анэхогенным содержимым и плотной пиогенной капсулой от 5 до 8 мм толщиной.
Абсцессы брюшной полости, связанные с острым аппендицитом, чаще всего являются следствием аномального расположения червеобразного отростка и гораздо реже — внутрибрюшинных гематом, осумкования инфицированного выпота и несостоятельности швов в области культи червеобразного отростка. Так же не следует забывать и о абсцедировании аппендикулярного инфильтрата.
Проводится лучевая диагностика абсцессов брюшной полости, включая не только классическую рентгенографию, но и УЗИ, а также рентгеновскую КТ. Последняя позволяет не только установить наличие внутрибрюшного абсцесса, но и определить его точную локализацию и взаимоотношения с прилежащими органами.
При этом в случаях близкого прилежания к наружной поверхности тела появилась возможность пункционного дренирования подобных гнойников под контролем УЗИ или КТ.
В настоящее время в клиниках, располагающих соответствующим оборудованием, до 50% внутрибрюшных гнойников лечат чрескожным пункционным дренированием.
Абсцедирование аппендикулярного инфильтрата.
Появляются боли в правой подвздошной области, развивается системная воспалительная реакция (нарастает лейкоцитоз, а температурная кривая принимает гектический характер), увеличиваются размеры инфильтрата и появляется флюктуация. Этот диагноз можно подтвердить с помощью УЗИ.
Вскрытие абсцесса производят под общей анестезией. Желательно сделать это, не вскрывая свободную брюшную полость. Брюшину следует рассекать в зоне пальпаторно определяемого размягчения и флюктуации, нужно не повредить подлежащие инфильтрированные петли кишок.
Эти петли и прилежащий к ним сальник разделяют, соблюдая максимальную осторожность, исключительно тупым путём до появления гноя.
После этого также тупым путём расширяют образовавшееся отверстие в полость гнойника, эвакуируют гной, промывают полость раствором антисептика, устанавливают в ней трубчатый дренаж и перчаточно-марлевый тампон. Операционную рану ушивают до тампона.
При латеральной локализации нагноившегося аппендикулярного инфильтрата целесообразно опорожнить гнойник внебрюшинным доступом. После вскрытия апоневроза и тупого разведения мышц также тупым путём отодвигают брюшину кнутри вместе с пальпируемым инфильтратом. При появлении под пальцами участка флюктуации в этом месте осторожно вскрывают гнойник.
Необходимо помнить, что при вскрытии периаппендикулярного абсцесса ни в коем случае не следует стремиться к одновременной аппендэктомии.
Поиски отростка в гнойной ране среди инфильтрированных и легкоранимых кишечных петель не только разрушают тканевый барьер, отграничивающий гнойник, но и могут привести к непоправимым осложнениям: массивному кровотечению, ранению кишки с последующим образованием
кишечного свища. Червеобразный отросток удаляют только в том случае, если это не
сопровождается техническими трудностями (отросток свободно лежит в полости абсцесса). В послеоперационном периоде больным назначают дезинтоксикационную терапию и антибиотики широкого спектра действия.
Тазовый абсцесс.
В пространстве малого таза — самом нижнем отделе брюшной полости — наиболее часто скапливается воспалительный экссудат. В этой зоне существуют лучшие условия для раннего осумкования выпота, а диагностировать и вскрыть абсцесс малого таза гораздо легче, чем абсцесс брюшной полости любой другой локализации.
Жалобы больных на тупые боли в нижних отделах живота и промежности, дизурические расстройства и учащённые ложные болезненные позывы к стулу (тенезмы).
Обычно перечисленные жалобы возникают на 5-7-й день после операции на фоне вполне благополучного течения.
К этому же времени вновь начинает повышаться температура тела и возрастает лейкоцитоз с характерным нейтрофильным сдвигом. Общее состояние
больных в этот период страдает мало, но иногда наблюдают симптомы интоксикации: бледность кожного покрова, тахикардию. При объективном исследовании живота нередко удаётся выявить умеренный парез кишечника, болезненность и инфильтрат над лобком без симптомов раздражения брюшины.
Наиболее ценный диагностический приём в таких случаях — пальцевое ректальное исследование. У женщин помимо этого проводят вагинальное исследование.
В начальных стадиях формирования тазового абсцесса в области заднего свода влагалища или передней стенки прямой кишки обнаруживают малоподвижный болезненный инфильтрат.
При дальнейшем динамическом наблюдении удаётся заметить размягчение инфильтрата, а в случае абсцедирования — определить участок флюктуации.
- Обнаружив плотный тазовый инфильтрат, больному сохраняют возвышенное положение головного конца кровати, назначают антибиотики широкого спектра действия и тёплые клизмы из ромашки.
- Если, несмотря на проводимое лечение, у больного нарастают симптомы системной воспалительной реакции, сохраняется парез кишечника, температурная кривая принимает гектический характер, выявляют флюктуацию, то это прямое показание к вскрытию гнойника.
Вскрытие абсцесса малого таза у женщин обычно производят через задний свод влагалища, а у мужчин — через переднюю стенку прямой кишки. Больного укладывают как для операции по поводу геморроя (старое название — «положение для камнесечения») и под общей анестезией специальными прямокишечными зеркалами широко раскрывают задний проход.
Обычно при этом хорошо удаётся увидеть выбухающую переднюю стенку прямой кишки. Это образование пальпируют пальцем, отыскивая участок явной флюктуации, где производят пункцию с помощью шприца с толстой иглой. Появление гноя в шприце свидетельствует о попадании в полость абсцесса.
Вслед за этим строго по средней линии по игле делают разрез скальпелем длиной около 1 см в продольном направлении по отношению к прямой кишке. Через разрез проводят толстую резиновую трубку и тщательно промывают полость гнойника раствором антисептика. Дренаж оставляют в полости абсцесса на 4-5 дней.
Во избежание самопроизвольного выпадения трубку фиксируют одним швом к слизистой оболочке прямой кишки. В послеоперационном периоде больному назначают антибиотики и регулярно производят промывание полости абсцесса гидроксиметилхиноксилиндиоксидом (диоксидином).
Межкишечный абсцесс.
Обычно в формировании такого абсцесса участвуют петли тонкой кишки, располагающиеся в нижней половине живота, а непосредственной причиной его возникновения служит соответствующая (медиальная) локализация деструктивно-изменённого червеобразного отростка, а также осумкованный инфицированный выпот.
Светлый промежуток, продолжающийся 5-7 дней с момента аппендэктомии до первых его симптомов: вялости, потери аппетита, гектической лихорадки, нейтрофильного сдвига в лейкоцитарной формуле.
- При объективном исследовании живота можно выявить плотное, без чётких контуров опухолевидное образование, аналогичное аппендикулярному инфильтрату, но располагающееся не в правой подвздошной области, а несколько медиальнее. Симптомы раздражения брюшины при этом отсутствуют, можно выявить умеренный парез кишечника.
- В начальных стадиях, когда абсцесса ещё как такового нет, а есть лишь воспалительный инфильтрат, допустима консервативно-выжидательная тактика: покой, холод на область инфильтрата, антибиотики, динамическое наблюдение за
- картиной крови и температурой. Ведется наблюдение УЗИ.
При появлении выраженных признаков системной воспалительной реакции показано вскрытие абсцесса. Это вмешательство проводят под общей анестезией. В проекции пальпируемого инфильтрата делают разрез длиной 6-8 см. Войдя в брюшную полость, тщательно изолируют рану влажными марлевыми салфетками.
Далее исключительно тупым путём, осторожно раздвигая слипшиеся между собой петли кишок, вскрывают гнойник и эвакуируют гной отсосом. Полость абсцесса промывают раствором антисептика и оставляют в ней перчаточно-марлевый тампон и дренаж для введения антисептиков.
Помимо этого в брюшную полость (если она была вскрыта) вводят отграничивающие тампоны. Операционную рану зашивают лишь частично, до дренажей и тампонов, следя за тем, чтобы не произошло их ущемление.
В том случае, если гнойник удалось вскрыть без попадания в свободную брюшную полость, допустим отказ от введения тампонов, установив в полости абсцесса промывную систему. Рану ушивают.
Промывание полости абсцесса антисептиками иактивную аспирацию из него осуществляют до полного прекращения гнойной экссудации (обычно не менее 5 сут). После этого введение жидкости прекращают, а дренаж оставляют ещё на несколько дней. Подобная тактика способствует быстрейшему стиханию воспалительного процесса, ускоряет реабилитацию больных и уменьшает срок госпитализации.
Поддиафрагмальный абсцесс.
Причиной его возникновения служит обычно высокое расположение червеобразного отростка, что создаёт известные трудности в диагностике, а это, в свою очередь, ведёт к запоздалой операции при выраженном деструктивном процессе. Более редкая причина — затекание под диафрагму инфицированного выпота в послеоперационном периоде вследствие неправильного положения больного.
Формирование гнойника начинается спустя 5-7 дней после операции.
Нередко локальные симптомы поддиафрагмального абсцесса стёртые, несмотря на то что у больного наблюдается клиническая картина выраженной гнойной интоксикации.
характерны тупые боли в нижних отделах грудной клетки справа, усиливающиеся при глубоком вдохе. Иногда к болям присоединяется сухой кашель, вызванный раздражением диафрагмы.
При осмотре грудной клетки нередко выявляют отставание при дыхании её правой половины, а в поздних стадиях поддиафрагмального абсцесса — выбухание нижних межреберий.
В этой же области вследствие наличия реактивного выпота в плевральной полости выявляют притупление перкуторного звука, а при аускультации — ослабление дыхания.
Указанные симптомы дают основание для установления диагноза правосторонней нижнедолевой плевропневмонии, но она носит содружественный характер и не служит главной причиной ухудшения состояния больного.
В диагностике поддиафрагмального абсцесса исключительная роль принадлежит рентгенологическому исследованию, ультразвуковому сканированию, КТ.
В настоящее время при наличии соответствующих условий предпочтительнее пункционное чрескожное вскрытие и дренирование абсцесса под контролем УЗИ или КТ. Если это невозможно, прибегают к прямой операции после предварительной подготовки больного в течение 1-2 дней. С этой целью проводят интенсивное инфузионное и антибактериальное лечение.
Для вскрытия поддиафрагмального абсцесса ранее были предложены 2 категории доступов: чресплевральные и внеплевральные.
Источник: https://megaobuchalka.ru/10/19287.html