Своевременная диагностика уреаплазмы имеет большое значение в установке правильного диагноза и назначении эффективного лечения болезни. Уреаплазма — бактерия из рода микоплазм.
В литературе их описано приблизительно 70 видов, однако не все бактерии могут прижиться в человеческом организме.
Способность некоторых видов микоплазм расщеплять мочевину с выделением аммиака отличает их от остальных видов. Отсюда название — уреаплазма.
Какие симптомы говорят об инфекции?
Уреаплазмы относятся к условно патогенным бактериям, так как способны наносить вред организму только при определенных условиях:
- снижении иммунитета;
- переохлаждении;
- наличии других инфекций.
Передача инфекции бытовым путем исключена. Заразиться можно только при половом контакте, а также во время родов, когда ребенок проходит по инфицированным каналам матери. Девочки заражаются чаще, чем мальчики. Случаи заражения уреаплазмами в быту не описаны.
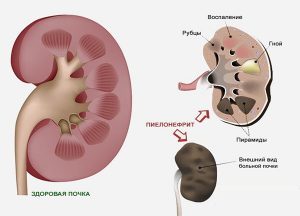 Различают 2 стадии присутствия уреаплазмы в организме — носительство и уреаплазмоз, когда бактерии вызывают воспаление в мочеполовой системе. Женщины чаще всего являются носителями, заболевание протекает малосимптомно. Если на этой стадии не выявить инфекцию, то она может проникнуть в мочеточники и почки, вызвав при этом пиелонефрит.
Различают 2 стадии присутствия уреаплазмы в организме — носительство и уреаплазмоз, когда бактерии вызывают воспаление в мочеполовой системе. Женщины чаще всего являются носителями, заболевание протекает малосимптомно. Если на этой стадии не выявить инфекцию, то она может проникнуть в мочеточники и почки, вызвав при этом пиелонефрит.
У мужчин симптомы уреаплазмоза проявляются раньше. С момента заражения до появления первых признаков заболевания проходит 4–10 дней. В этот период мужчина является носителем инфекции и способен заразить половых партнеров.
Дальше начинаются слизистые выделения и жжение в мочеиспускательном канале. Через несколько дней неприятные ощущения могут закончиться, но это не означает, что в организме нет инфекции.
На этом этапе следует сдать анализы и выявить возбудителя, так как заболевание может перейти в хроническую форму и впоследствии плохо поддаваться лечению.
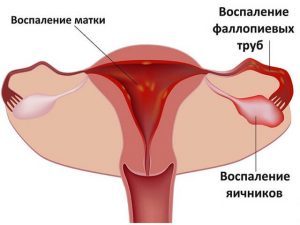 Симптомами уреаплазмоза у женщин являются воспаления матки и придатков. Следует предположить носительство уреаплазм при невынашивании беременности. Внематочная беременность также может являться следствием хронического уреаплазмоза. В тяжелых случаях возможно поражение органов плода.
Симптомами уреаплазмоза у женщин являются воспаления матки и придатков. Следует предположить носительство уреаплазм при невынашивании беременности. Внематочная беременность также может являться следствием хронического уреаплазмоза. В тяжелых случаях возможно поражение органов плода.
При снижении защитных сил организма и в стрессовых ситуациях велика вероятность острого уретрита (частые болезненные мочеиспускания).
У мужчин заболевание проявляется зудом и выделениями из уретры. Болезнь может затрагивать придаток яичка. Нелеченый уретрит приводит к развитию простатита и нарушению сперматогенеза. Если в воспалительный процесс вовлечены почки, возможно образование камней.
Как осуществляется диагностика уреаплазмоза? Когда следует обратиться к врачу по поводу обследования на уреаплазмы? Сразу после незащищенного полового акта с новым партнером.
К группе риска относятся молодые люди в возрасте от 14 до 29 лет, то есть наиболее активный в сексуальном плане контингент. Помимо уреаплазм в этой группе в 70% случаев диагностируют наличие сопутствующих инфекций:
- хламидий;
- микоплазм;
- гарднерелл;
- гонореи.
Диагностические мероприятия
Женщинам следует обратиться за диагностикой к гинекологу, мужчинам — к урологу. При подозрении на наличие инфекции возможно самостоятельное обращение в платные лаборатории. Однако лечение назначает врач по уже имеющимся лабораторным выводам.
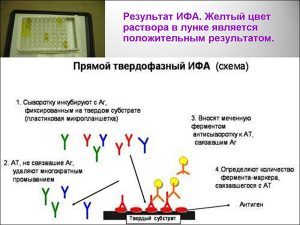 Лабораторные методы диагностики уреаплазмы:
Лабораторные методы диагностики уреаплазмы:
- Иммуноферментный анализ (основан на обнаружении антител).
- Культуральная диагностика (бактериологический посев).
- Микроскоп (простой метод, не дающий полной уверенности в наличии инфекции).
- Метод полимерной цепной реакции (ПЦР), позволяющий уточнить количество уреаплазм и их разновидности, а также установить присутствие бактерий в организме при отсутствии симптомов заболевания.
Диагностика уреаплазмы — процесс простой. У женщин биологический материал собирается из влагалища, шейки матки, берется на анализ утренняя моча, которая пробыла в мочевом пузыре не менее 5–6 часов.
Не допускается взятие мазков и соскобов в период менструации. Если пациентка принимала антибиотики перед взятием анализов, то от забора материала следует воздержаться приблизительно на месяц.
Следует избегать половых контактов непосредственно перед сдачей анализов.
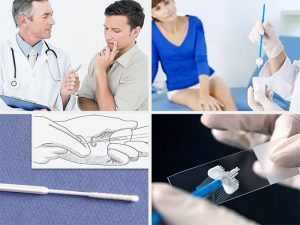 У мужчин берется соскоб со стенок мочеиспускательного канала — процедура неприятная, но и неболезненная. Необходимо определить количество бактерий и степень распространения их в организме. Важно до начала анализа не мочиться 2–3 часа, исключить половые контакты, не пользоваться специальными гелями и антибактериальными средствами (антибиотиками).
У мужчин берется соскоб со стенок мочеиспускательного канала — процедура неприятная, но и неболезненная. Необходимо определить количество бактерий и степень распространения их в организме. Важно до начала анализа не мочиться 2–3 часа, исключить половые контакты, не пользоваться специальными гелями и антибактериальными средствами (антибиотиками).
Профилактика уреаплазмоза
Главным в лечении уреаплазмоза является точная постановка диагноза.
До момента выявления инфекции в мужском или женском организме нежелательно назначать антибактериальную терапию, так как следует проверить организм на чувствительность к различным антибиотикам.
В противном случае болезнь может затянуться или перейти в скрытую хроническую форму, излечиться от которой будет сложно. Обычный курс лечения занимает 2–3 недели, в особых случаях — несколько месяцев. Комплекс мероприятий:
- антибактериальная и иммунокоррегирующая терапия;
- физиотерапия;
- массаж простаты.
После излечения делается контрольный анализ, через месяц еще один. Только при отсутствии инфекции в течение месяца можно судить об успехе лечения.
Профилактика уреаплазмоза у мужчин заключается в упорядочении половых контактов и личной гигиене. Важно информировать своих партнеров о наличии инфекции и вместе проходить обследование и лечение. В таком случае можно избежать повторных заражений и снизить лекарственную нагрузку на организм.
Источник: https://venerologia03.ru/ureaplazmoz/diagnostika-ureaplazmy.html
Коммерческий диагноз

Сколько выброшенных на ветер денег, сколько выпитых таблеток, сколько потраченных нервов на диагноз, которого не существует!!! Диагноз — который ставится умышленно или неосознанно и подвергает пациента длительному и необоснованному обследованию и лечению, сопровождается большими финансовыми расходами на оплату этих обследований и лечения. Ни в одном международном руководстве, ни в одном англоязычном научном журнале встретить диагноза «уреаплазмоз» невозможно. Или кажется, что об этом не знают мировые медицинские оргнизации? Конечно знают, и давно и тщательно и подробно все изучили.
Уреаплазмы являются нормальным компонентом микробиоциноза влагалища женщины
Микробиоценоз влагалища у женщин в норме состоит из постоянно обитающих микроорганизмов (индигенная, автохонная микрофлора) и транзиторных (аллохтонная, случайная микрофлора). Как известно во влагалище здоровой женщины обитает более миллиона бактерий, которые относятся к тремстам разным видам. Уреаплазмы – одни из них и обнаруживаются примерно у 50% здоровых женщин.
Уреаплазмы – это мельчайшие бактерии, которые обитают на слизистых половых органов и мочевых путей человека. Сначала уреаплазмы относились к микоплазмам, но были выделены в отдельный род из-за своей способности расщеплять мочевину.
Они могут годами жить в организме, не вызывая какой-либо симптоматики и никак себя не проявляя. Главный фактор защиты организма — нормальная микрофлора, которая и является физиологическим барьером для разных видов инфекции.
Как только нарушается баланс микроорганизмов, барьер исчезает, количество уреаплазм может быстро расти.
В 1986 году Комитет экспертов Всемирной организации здравоохранения внёс уреаплазму в классификацию возбудителей болезней, передаваемых половым путём. Однако уреаплазмоз не был внесён в Международную классификацию болезней 9-го пересмотра и не был внесён в последующую Международную классификацию болезней 10-го пересмотра 1998 года.
С 1998 года уреаплазмоз в России учитывался как половая инфекция. В связи с введением в России Международной классификации болезней 10-го пересмотра уреаплазмоз был исключен из списка заболеваний, которые регистрировались как заболевания, передаваемые половым путём.
Хотелось бы еще раз акцентировать внимание, что уреаплазмы – это не инфекции, передаваемые половым путем! Они совершенно спокойно обнаруживаются у девственниц и у бабушек, у монахинь, и даже у гинекологов и дерматовенерологов. Если Вас ничто не беспокоит, искать уреаплазму не стоит.
Рассказывая, что такое уреаплазма (parvum, urealiticum и spp), заметим – этот микроорганизм является уникальным представителем микробной среды. Он занимает среднее место в классификации между вирусами и бактериями.
Уреаплазма грам-отрицательные микробы, имеющие дополнительную липидную мембрану, скрывающую клеточную стенку. У нее нет белковой оболочки и отсутствует молекула ДНК.
Существуют 14 серотипов возбудителя, но заболевания у человека вызывают только следующие виды:
- Ureaplasma parvum – 4 серотипа;
- Ureaplasma urealiticum – 10 серотипов.
Уреаплазмы, как и другие компоненты микрофлоры, иногда все же могут приводить к развитию воспаления, но это воспаление чаще всего затрагивает органы мочевой системы: уретра (чаще у мужчин), мочевой пузырь (цистит), почки.
Обращаю внимание, что в этой ситуации уреаплазмы ведут себя в точности так же, как, например, кишечная палочка: кишечная палочка может вызывать и цистит, и пиелонефрит, и даже сепсис, но она живет в каждом здоровом организме. Значит ли это, что мы должны лечить всех поголовно от кишечной палочки? Конечно, нет! Та же история и с уреаплазмами.
Если у Вас обнаружили уреаплазму, и при этом есть признаки воспаления, не спешите принимать антибиотики. Сначала надо убедиться в том, насколько эти микробы виновны в воспалении.
А так же много уделено внимания изучению роли уреаплазм в патогенезе абортов, мертворождении, преждевременного излития околоплодных вод, преждевременных родов и рождения детей с низкой массой тела. Но многочисленные опубликованные в печати данные не дали безупречных доказательств о причастности этих микроорганизмов к перечисленным патологическим состояниям.
По причинам, никак не связанным с доказательной медициной, уреаплазмы попали в последние российские Рекомендации Общества дерматовенерологов и косметологов, где сказано, что «…уреаплазмы надо лечить, если они обнаруживаются в концентрации 104 КОЕ/мл и выше при наличии признаков воспаления на слизистой…». Почему именно 104 КОЕ/мл? Науке это неизвестно.
Никто никогда не доказал, что меньше – хорошо, а больше – плохо, но граница эта исторически сложилась в умах врачей, и убрать ее не представляется возможным.
Позволю себе заметить, что существование «уреаплазмоза» очень выгодно всем участникам лечебного процесса и в какой-то степени является коммерческим диагнозом: обнаруживается почти у всех и трудно лечится.
Диагностика уреаплазмоза не представляет слишком большой сложности для современной медицины.
Классическим методом диагностики уреаплазмоза («золотой стандарт») является посев материала из мочеполовых путей на специальную среду с выделением возбудителя и/или исследование методом ПЦР. Важным является подсчет микробов.
Данные бактериологического исследования должны указывать на то, что содержание, так называемый титр уреаплазм, составляет 10000 в 1 мл, и при этом титр других выявленных бактерий должен быть меньше хотя бы в 10 раз.
Если у Вас выявили уреаплазмы без количественного исследования (просто написано «Обнаружено») и собираются лечить, задумайтесь и проконсультируйтесь с еще одним специалистом. Если Вам предлагают сдать кровь на антитела к уреаплазмам, бегите быстрее из этой клиники!!!
- Согласно мировым стандартам: не надо никогда и никому обследоваться на уреаплазмы (и тем более лечить их). Кроме того в стандартные схемы лечения уретрита и цистита уже входят препараты, активные в отношении уреаплазм, поэтому даже в этих случаях особого смысла тратить время и деньги нет.
- Если следовать Российским рекомендациям: обследоваться нужно только тогда, когда есть признаки воспаления (воспаление подтверждается при микроскопии) на слизистой влагалища/шейки матки, лечить надо, если концентрация уреаплазм превышает 104 КОЕ/мл.
Источник: https://g-academy.ru/tematiki-ginekologii/vulvovaginalnye-zabolevaniya/kommercheskii-diagnoz-0
Уреаплазма и микоплазма. Методы диагностики и лечения

Достаточно часто у женщин в анализах мазков и посеве из влагалища обнаруживаются уреаплазмы и микоплазмы. Что это такое? Когда необходимо обследоваться на эти инфекции? В каких случаях необходимо лечение? Какие последствия может иметь наличие этих бактерий в организме женщины? Ответы на эти вопросы вы узнаете, прочитав эту статью.
- 1 Уреаплазма: что такое уреаплазма, пути заражения, заболевания, которые вызывает уреаплазма, методы диагностики, современный подход к лечению.
- 2 Микоплазма: что такое микоплазма, пути заражения, заболевания, которые вызывает микоплазма, методы диагностики, современный подход к лечению.
Уреаплазма
Уреаплазмы — это мельчайшие бактерии, которые обитают на слизистых половых органов и мочевых путей человека. Раньше уреаплазму относили к условно-патогенной микрофлоре и не проводили лечение, на данный момент считается, что при обнаружении уреаплазмы ее необходимо лечить при планировании беременности, бесплодии, а также если уреаплазма привела к возникновению какого-либо воспалительного процесса. Подход к лечению изменился, так как в настоящее время доказано, что уреаплазма является паравирусной инфекцией (т.е. похожа на вирус, так как по своему размеру приближается к нему), является внутриклеточным паразитом, который нарушает дробление клетки и может быть причиной бесплодия и невынашивания беременности.
Впервые уреаплазмы были выделены в 1954 году из мочеиспускательного канала больного негонококковым уретритом, относятся к семейству Mycoplasmatales, т.к. ранее относились к микоплазмам и считались их разновидностями, но позже были выделены в отдельный род из-за своей способности расщеплять мочевину. Ранее выделяли 2 биовара (подвида) Ureaplasma urealyticum: parvum и T-960. В настоящее время эти биовары расцениваются как два самостоятельных подвида Ureaplasma parvum и Ureaplasma urealitycum, наиболее патогенной считают уреаплазму уреалитикум.
- Пути заражения уреаплазмами
- Заболевания, причиной которых может быть уреаплазма
- У мужчин уреаплазма может быть причиной:
Заражение уреаплазмой происходит половым путем (включая орально-генитальные контакты), также возможно заражение от матери во время беременности и в процессе родов. В таких случаях их выявляют на половых органах (чаще у девочек) и в носоглотке новорожденных. Это является еще одной причиной лечения уреаплазмы при планировании беременности, помимо того, что уреаплазма приводит к бесплодию и невынашиванию беременности. Из-за возможной передачи уреаплазмы от матери, этот микроорганизм выявляют на половых органах у каждой третьей новорожденной девочки, у мальчиков — показатель гораздо ниже. Но нередко у детей, зараженный таким путем, со временем происходит самоизлечение, особенно у мальчиков. Именно поэтому у школьниц, не живущих половой жизнью, уреаплазмы выявляются в 5-22% случаев. У людей, живущих половой жизнью, распространенность этой инфекции гораздо выше, так как основной путь передачи — половой. В настоящий момент носителем уреаплазмы является практически каждая вторая женщина, у мужчин этот показатель ниже, так как у них возможно самоизлечение. Причины по которым уреаплазмы вызывают заболевания полностью не известны, но предположительно могут оказывать влияние нарушение факторов внешней защиты, иммунодефициты и сопутствующие инфекции.
- уретрита
- эпедидимита
- нарушения качества спермы
- реактивного артрита
- мочекаменной болезни
У женщин уреаплазма может быть причиной:
- вагинита
- цервицита
- воспалительных заболеваний органов малого таза
- послеродового и послеабортного эндометрита
- цервикальной недостаточности
- патологии в течение беременности (самопроизвольный выкидыш, преждевременные роды, низкий вес плода и т.д.)
- реактивного артрита
- бесплодия
Диагностика
- Иммуноферментный анализ (ИФА)
- Реакция непрямой иммунофлюоресценции
- Реакция прямой иммунофлюоресценции
- Полимеразная цепная реакция (ПЦР)
- Культуральные методы (бактериологический посев на питательные среды)
Количественное определение уреаплазмы в отделяемом из половых органов (влагалища, уретры) методами бактериологического посева или количественной ПЦР вызывает большие сомнения, так как в любом случае, независимо от методов подсчета, определяется количество микроорганизмов только во взятой пробе из половых органов, а не во влагалище, цервикальном канале или уретре в целом. Именно поэтому на данный момент считается, что определение количества уреаплазм не имеет никакого практического значения ни для диагностики заболеваний, ассоциированных с уреаплазмой, ни для назначения лечения, ни для контроля излеченности. Также вызывает сомнения и целесообразность выявление чувствительности к антибиотикам уреаплазм методом культурального исследования, так как чувствительность в пробирке и в организме разные вещи из-за отличия в биодоступности препаратов, то есть способности их проникать в очаги поражения. Поэтому на данный момент многочисленными исследованиями доказано, что достаточно часто препараты, к которым определена высокая чувствительность уреаплазмы в пробирке, оказываются совершенно неэффективны при практическом их применении. Сравнительные исследования показали, что полимеразная цепная реакция (ПЦР) является более чувствительным, быстрым и более дешевым диагностическим тестом для диагностики наличия уреаплазм, чем культуральное исследование (бактериологический посев).
Современный подход к лечению уреаплазмы. Прямым показанием к лечению является выявление заболеваний, связанных с уреаплазмами. При уреаплазмопозитивности показаниями для назначения лечения являются:
- Наличие заболевания, связанного с уреаплазмами у постоянного полового партнера (повторное реинфекция полового партнера)
- Предполагаемая смена полового партнера (эпидемиологические показания)
- Планирование беременности
- Бесплодие
На сегодняшний день основным методом лечения уреаплазмы является антибиотикотерапия, также используются препараты для местного применения. В основном используются антибиотики двух групп: макролиды и хинолоны. Применение антибиотиков терациклинового ряда (например, доксициклина) возможно, но не рекомендуется из-за наличия устойчивых штаммов. Очень часто антибиотики при уреаплазме назначают на 5, 7 или 10 дней, но это абсолютно неправильно, так как цикл развития уреаплазмы составляет 14 дней, поэтому лечение должно быть как минимум 14 дней, но лучше всего охватить полтора цикла, то есть 21 день, такая схема лечения уреаплазмы дает самые лучшие результаты. При этом лечение должно проводиться не одним антибиотиком, так как к этим препаратам после 10 дней приема развивается привыкание. Эффективность применение иммуностимуляторов, ферментных препаратов и гомеопатических средств при лечении уреаплазмы в настоящее время недоказана.
Микоплазма
Микоплазмы – это мельчайшие бактерии, которые обитают на растениях и в организме животных и человека. На сегодняшний день известно 17 видов микоплазм паразитирующих у человека и относящихся к классу молликутов (Mollicutes).
Большая их часть колонизирует полость рта, глотку и верхние дыхательные пути. Патогенными для человека считаются M.pneumoniae (вызывает респираторный микоплазмоз), M.arthritidis (вызывает артриты) и группа генитальных микоплазм (M.hominis,M.genitalium,M.
fermentans), которые вызывают поражение мочеполовых органов.
- Пути заражения микоплазмами
- Заболевания, причиной которых может быть микоплазма
- Диагностика
Основной путь передачи микоплазм — половой, в том числе и орально-генитальные контакты. Плод и новорожденные могут инфицироваться микоплазмами в течение беременности и при родах (при прохождении через родовые пути). Девочки во время родов заражаются чаще, чем мальчики. Контакно-бытовой путь в настоящее время не доказан. Инкубационный период составляет в среднем 2-3 недели. Mycoplasma hominis выявляют на половых органах примерно у каждой четвертой новорожденной девочки, у мальчиков этот показатель гораздо ниже. У детей, зараженных во время родов, со временем может происходить самоизлечение от микоплазм, особенно часто это происходит у мальчиков. У школьниц, не живущих половой жизнью, Mycoplasma hominis выявляется лишь в 8-17% случаев. У людей, живущих половой жизнью, распространенность Mycoplasma hominis гораздо выше, так как основной путь передачи-половой. Среди женщин носителями микоплазм являются 20-50%, у мужчин этот показатель гораздо ниже, так как у них возможно самоизлечение. Mycoplasma genitalium распространены значительно меньше, чем Mycoplasma hominis. Микоплазмы вызывают воспалительные процессы урогенитального тракта, но для возникновения и развития заболевания необходимы определенные условия в организме человека. Так благоприятными факторами для инфицирования микоплазмами у женщин является бактериальный вагиноз, а у мужчин — хронический простатит. Mycoplasma hominis может быть причиной бактериального вагиноза, воспалительных заболеваний органов малого таза, самопроизвольного выкидыша, преждевременных родов, послеродового эндометрита, неонатальной инфекции. Mycoplasma genitalium может быть причиной негонококкового уретрита у мужчин, цервицита, воспалительных заболеваний органов малого таза, самопроизвольного выкидыша, преждевременных родов, послеродового эндометрита, неонатальной инфекции. На данный момент появились результаты исследований, свидетельствующих о том, что наличие генитальных микоплазм приводит к различным нарушениям в течении беременности, вплоть до преждевременного прерывания и гибели плода. Возможно и инфицирование новорожденных микоплазмами при родах с развитием у них воспалительных процессов в верхних дыхательных путях.
- Иммуноферментный анализ (ИФА)
- Реакция непрямой иммунофлюоресценции
- Реакция прямой иммунофлюоресценции
- Полимеразная цепная реакция (ПЦР)
- Культуральные методы (бактериологический посев на питательные среды).
Во многих лабораториях при проведении ПЦР-диагностики определяют родоспецифическую ДНК, то есть участок ДНК, который свойственен всем микоплазмам человека ( и генитальным и респираторным) и обозначают ее как Мycoplasma species или Мycoplasma spp. Обнаружение ее свидетельствует о наличии одного или нескольких видов микоплазм в очаге, откуда брался анализ, но если причиной воспалительного процесса являются микоплазмы, необходимо провести повторное типирование с определением вида микоплазмы, так как чувствительность к антибиотикам у микоплазм разная, в противном случае — провести курс терапии несколькими группами антибиотиков. На сегодняшний день очень часто микоплазмы выявляются у клинически здоровых лиц. Так Mycoplasma hominis выявляется у 21-53 % здоровых женщин и у 2-5 % мужчин. Данное состояние расценивается как носительство или позитивность, то есть наличие микроорганизма в мочеполовой системе при отсутствии признаков патологического воспалительного процесса. Но необходимо учитывать, то просто отсутствие жалоб не является признаком носительства, о нем можно говорить только в том случае , когда при клиническом, лабораторном и инструментальном методах обследования не выявлено патологии со стороны мочеполовых органов.
Методы лечения микоплазм
Основным показанием для лечения микоплазмы являются заболевания, причиной которых могла быть выявленная инфекция. При носительстве показанием к лечению может являться:
- Наличие заболевания, связанного с уреаплазмами у постоянного полового партнера (повторное реинфекция полового партнера)
- Предполагаемая смена полового партнера (эпидемиологические показания)
- Планирование беременности
На сегодняшний день основным методом лечения микоплазм является антибиотикотерапия, при этом применяются антибиотики двух групп: тетрациклины (доксициклин) и хинолоны, также используются препараты для местного применения. Эффективность применение иммуностимуляторов, ферментных препаратов и гомеопатических средств в настоящее время недоказана.
Источник: https://puzkarapuz.ru/content/2467
Как диагностировать и лечить микоплазмоз и уреаплазмоз у женщин?
Болезни мочеполовой сферы представляют собой большую опасность, особенно для женщин детородного возраста. Микрофлора влагалища — это первый агрессор, с которым встречается ребенок при проходе родовых путей.
Микоплазмоз и уреаплазмоз — распространенные заболевания, требующие серьезного подхода к лечению и диагностике.
Что такое уреаплазмоз и микоплазмоз?
Микоплазмы и уреаплазма — представители подсемейства Mycoplasmataceae. У них нет клеточной стенки, что необычно для бактерий. Этим обуславливается их нечувствительность к большинству антибиотиков (эффективность медикаментов определяется их воздействием на ферменты, участвующие в строительстве клеточной стенки).
Уреаплазма в человеческом организме выделяет фермент протеазу А. Это соединение расщепляет антитела класса А, которые служат для эффективного иммунного ответа. Стойкий иммунитет против данных заболеваний не формируется. Это означает, что заразиться микоплазмой или уреаплазмой в течение жизни можно не один раз.
Как протекает микоплазмоз у женщин?
Инкубационный период заболевания составляет от 50 до 60 дней. В это время каких-либо клинических проявлений не наблюдается. После него заболевание входит в свою острую фазу.
Симптомы могут быть выражены с разной степенью: стерто или наоборот очень ярко. Длиться острая фаза может от нескольких дней до нескольких недель.
Если на этой стадии болезнь не диагностируется, то она переходит в хроническую форму. Патогенные бактерии присутствуют в организме человека и при понижении иммунитета активизируются, поражая новые и новые клетки слизистой оболочки мочеполовых путей.
Как передается микоплазмоз и уреаплазмоз?
Главным источником генитальной микоплазмы и уреаплазмы является зараженный ими человек. Он выделяет бактерии во внешнюю среду. Входными воротами инфекции являются слизистые гениталий.
Выделяют три основных пути передачи микоплазм:
- Половой. Передается как при обычных, так и при гомосексуальных контактах, в том числе при оральном сексе;
- Вертикальный (от матери к ребенку). Бактерии способны преодолевать трансплацентарный барьер и инфицировать плод, находящийся в утробе;
- Заражение при прохождении младенцев родовых путей.
В редких случаях микоплазмы и уреаплазмы передаются при контактном способе. Для этого необходимо периодическое совместное с заболевшим использование личных средств гигиены, белья.
Симптомы и признаки микоплазмоза и уреаплазмы у женщин
Специфические симптомы данного заболевания отсутствуют. Редко у женщин возможны следующие проявления:
- зуд в области паха;
- неприятные ощущения во время мочеиспускания, жжение;
- раздражение на слизистой половых путей после сексуального контакта;
- незначительное (в пределах 2 градусов) повышение температуры по утрам.
Уреаплазма во время беременности: последствия и осложнения
Уреаплазму нередко называют условно патогенным организмом по причине частоты ее встречаемости и отсутствия каких-либо симптомов заболевания. Такое носительство не обязательно требует лечения.
Определение инфекций у беременных женщин обязательно должно включать подтверждение собственно факта воспалительного процесса.
Прямая связь между наличием в крови или мазке беременных женщин ДНК уреаплазмы и врожденными аномалиями у ребенка на данный момент не доказана.
- Сам факт носительства не влияет на здоровье будущей мамы и ее малыша.
- Если во время беременности наряду с положительными тестами у женщины присутствуют клинические проявления заболевания, то речь идет о заболевании.
- В таких случаях уреаплазма может стать причиной следующих осложнений:
- выкидыш;
- эндометрит после родов;
- преждевременные роды.
У детей, чьи мамы во время беременности страдали уреаплазмозом, чаще обнаруживается неонатальная пневмония. Это воспаление легких, которое легко поддается лечению, но нежелательно в первый год жизни. Опасной может быть врожденная пневмония у недоношенных детей.
Методы диагностики и необходимые анализы
- Самым частым назначаемым анализом при подозрении на микоплазму или уреаплазму является метод ПЦР. ПЦР расшифровывается как полимеразная цепная реакция. Он позволяет обнаружить генетический материал бактерий, что свидетельствует об их присутствии в организме. ПЦР определяет не только живых и активных микроорганизмов, но и мертвых или единично попавших на поверхность слизистой.
ПЦР является недостаточным основанием для постановки диагноза
- Культуральный метод или посев — это нанесение биологического материала на питательную среду. Образование колонии микоплазм или уреаплазм будет свидетельствовать о положительном результате анализа. Этот метод применяется редко, поскольку бактерии плохо растут вне живого организма. Но именно бактериологический посев позволяет точно определить, о чем идет речь: о заболевании или носительстве.
Для этого применяется особая разновидность методики «Duo». Она основана на изменении цвета среды, в которую помещаются микроорганизмы. Для того чтобы разграничить понятия воспалительного процесса и носительства принят определенный порог концентрации микроорганизмов (или титр), до которого диагноз уреаплазмоз или микоплазмоз не ставится. Он составляет 10⁴ единиц в мл. При превышении этого значения среда меняет цвет за счет выделяемого большим количеством бактерий аммиака. При незначительных концентрациях цвет остается прежним. - Иммуноферментный анализ также применяется для диагностики уреаплазмоза и микоплазмоза. В этом случае определяется уровень антител (это особые вещества, которые вырабатываются в организме в ответ на инфекцию или токсин) в крови пациента. Этот метод относится к непрямым и может свидетельствовать о наличии бактерий только косвенно.
Каковы признаки ВИЧ-инфекции у женщин? Методы диагностики и необходимые анализы.
Хотите узнать, как отсрочить месячные на неделю? Тогда вам сюда
Использование при климаксе фитоэстрогенов оказывает положительное влияние на организм женщины, так как эти вещества сильно схожи с женскими половыми гормонами. Какие растения содержат эстрогены? /preparati-pri-klimakse
Лечение микоплазмоза и уреаплазмоза у женщин: препараты и схемы
В терапии микоплазмоза и уреаплазмоза применяются антибиотики, местные препараты бактерицидного действия и иммуностимуляторы. Вне зависимости от способа заражения обязательным является лечение обоих партнеров, если женщина ведет половую жизнь.
Оба вида микроорганизмов обладают высокой степенью устойчивости к большинству используемых антибиотиков. Для их терапии применяются только современные препараты последнего поколения:
- Клиндамицин. Он действует на синтез белка в микробной клетки, останавливая этот процесс и препятствуя тем самым ее размножению и жизнедеятельности. Курс приема клиндамицина составляет 7 дней. Доза лекарственного средства — 200-400 мг каждые 6 часов. Он хорошо проявляет себя в терапии заболеваний, вызванных множественными инфекциями;
- Офлоксацин. Препарат действует на геном бактерий и разрушает внутреннее содержимое их клеток. Прием осуществляется разово, дозировка составляет от 200 мг;
- Азитромицин. Подавляет синтез белка в бактериальной клетке. Возможно две схемы приема: разово 1 г препарата или в течение 2-5 дней от 0.25 до 1 г.
Схема лечения уреаплазмы у женщин определяется степенью распространения инфекции и может корректироваться в зависимости от эффективности или неэффективности выбранного курса.
Лечение уреаплазмоза при беременности
Лечение инфекций не проводится на начальных сроках из-за того, что риск от приема препаратов и их влияния на плод выше, чем потенциальная польза. С 20 недели беременным женщинам назначают вильпрофен. В сложных ситуациях может быть применены азитромицин или ровамицин.
При кормлении грудью некоторые препараты (например, азитромицин) могут оказывать вредное воздействие на малыша. В этом случае лактацию рекомендуется на несколько дней прервать.
Последствия уреаплазмоза у женщин
Острые и хронические формы инфекции могут привести при отсутствии лечения к следующим последствиям:
- Цистит. Воспаление эпителия мочевого пузыря. Проявляется остро, характеризуется сильной болью;
- Уретрит. Представляет собой воспаление уретры (мочеиспускательного канала);
- Пиелонефрит. Возникает при попадании бактерий в почки. Вызван воспалительным процессом в почечных лоханках;
- Образование спаек маточных труб и последующее бесплодие.
Обнаружение в ходе диагностического исследования уреаплазмы или микоплазмы в составе микрофлоры влагалища еще не является причиной постановки диагноза. Неоспоримо о наличии заболевания свидетельствуют клинические признаки или высокий титр микроорганизмов.
Назначение лечения, особенно беременной или кормящей женщине, возможно только, если польза от приема препаратов превышает риск осложнений для мамы и малыша.
Источник: https://ladyinform.com/mikoplazmoz
Уреаплазма у женщин — болезнь или коммерческий диагноз?
Уреаплазма у женщин — недуг, который относится к одному из самых распространенных воспалительных процессов как половой системы, так и мочевыводящей.
Главная его особенность — нахождение длительное время в организме патогена без проявления негативной симптоматики, а значит, и лечение уреаплазмоза не будет вовремя начато. Возбудитель недуга — бактерия, которая передается половым путем.
Она с легкостью расщепляет мочевину, поражая не только уретру, но и шейку матки. Как лечить уреаплазму у женщин? И надо ли ее лечить в принципе? Это болезнь или коммерческий диагноз? Давайте разбираться.
В статье мы вам изложим подход наших врачей к уреаплазмозу, а также предлагаем вам посмотреть несколько видео с альтернативным мнением по поводу наличия этой бактерии в нашем организме и необходимостью бороться с ней.
Все что нужно знать о уреаплазмозе
Нужно ли лечить уреаплазмоз? Этот вопрос возникает как и у мужчин, так и у женщин, которым был поставлен такой диагноз.
Лечат уреаплазму в обязательном порядке, когда она находится в острой стадии, и сопровождается следующей симптоматикой: болезненное, тянущее ощущение в нижней части живота; обильные выделения из половых органов (мутноватые, могут быть как с запахом, так и без него); наружные половые органы и влагалище подвержены зуду и жжению.
Важно! Нередко такую клиническую картину можно спутать с гарднереллой или молочницей, хламидиозом или микоплазмой, именно поэтому сдача мазка из влагалища поможет поставить точный диагноз. А надо ли лечить уреаплазму, если анализ показал ее наличие, а симптоматики нет? Бытует мнение, что с этим можно повременить, т. к.
были случаи когда недуг проходил сам по себе. Верное это мнение или нет — над этим вопросом спорят десятки врачей. Лечение уреаплазмоза снимет с вас статус носителя этой бактерии, но и прием большого количества медикаментов принесет больший вред, чем ее наличие в организме.
Но без лечения в России обычно не обойтись, если: пациентка готовится к операции или сложной медицинской манипуляции; есть сложности с вынашиванием беременности; случаются частые аборты; у пациентки диагностировано женское заболевание половой сферы в хронической форме.
Уреаплазма у женщин: может ли пройти сама?
Нужно ли лечить уреаплазму или она может пройти сама? Этот вопрос интересует многих, но ответить на него однозначно невозможно, а все потому, что до конца это заболевание не изучено.
Но согласно медицинской практике и врачебному опыту относительно уреаплазмоза у женщин стоит сказать следующее: При проведении анализа по вертикальному инфицированию «мать-ребенок» у новорожденных женского пола на наличие клеточного паразита, к которому относится небольшой, но опасный микроорганизм Ureaplasma urealyticum, треть из них всегда положительны.
Причем паразитарные бактерии поражают слизистые дыхательной и половой системы или оседают на эпидермисе. И всего лишь 5% школьниц, которые не живут половой жизнью, имеют эти бактерии. Это показатель намного меньше, чем при первичном вертикальном анализе, а это говорит о том, что самоизлечение организма от бактерии возможно.
Ведь изначально речь идет о 30%, по данным роддома, и 5% — после школьного осмотра. Мало шансов на самоизлечение при проникновении бактериального паразита через половой контакт. Иногда на появление первых симптомов, как жжение и зуд, уйдет от нескольких дней до месяца. А бывает, что сиптоматика так и не появляется.
А если проникновение бактерии произошло оральным путем, то в ближайшее время разовьется ангина и вся симптоматика, которая ей свойственна. Лечение будет направлено на устранение ее симптомов, и вылеченная женщина решит, что все прошло, но это не так. Инфекция закрепляется на слизистых оболочках.
И все это буквально до сильного стресса, переохлаждения или другого негативного обстоятельства, когда бактерия начнет активную деятельность, что проявится в неприятных и болезненных симптомах. Важно! При обдумывании вопроса «необходимо ли лечение уреаплазмы у женщин или она все-таки пройдет сама», подумайте, что коварный недуг может годами не показывать себя, а вы все это время будете активным носителем инфекции.
Можно ли от уреаплазмы вылечиться навсегда?
Нередко пациентки задают своему гинекологу вопрос о том, можно ли вылечить уреаплазму полностью и навсегда. При попадании в женский организм эта бактерия может стать первопричиной, таких болезней, как: цистит; воспалительный кольпит; пиелонефрит; эндометрит.
И если произошло образование такого тандема, то полностью вылечить организм от этих недугов будет очень непросто, ведь бактерия попала в эндометрий всех внутренних органов. Но если будет подобрана грамотная схема лечения уреаплазмы и больная вовремя обратится к врачу, то полностью избавиться от уреаплазмы можно.
Однако это не гарантирует, что это навсегда, ведь исключить вторичное инфицирование невозможно. Нередко при сильном иммунитете у зараженного на уреаплазмоз патогенный возбудитель будет вялым, а значит и протекать будет бессимптомно. И это может длиться годы, а человек и не будет знать, что он заражен.
Но это не помешает ему заражать других, ведь он носитель инфекции, не знающий об этом.
Факты о Ureaplasma urealyticum
Чтобы понять насколько коварна уреаплазма, и длительным ли будет ваше лечение от этого недуга, нелишним будет узнать важные факты о Ureaplasma urealyticum: Эта бактерия относится к самым мелким прокариотам, свободно перемещающимся и размножающимся в организме, являясь при это паразитом.
Она может длительное время висеть на клеточной мембране, тесно взаимодействуя с ней. При этом бактерия будет строить свою колонию, попадая под защиту клетки. При длительном контакте патогенной флоры и клеточного слоя организма возникает симбиоз, который скрывает ее от воздействия иммунной системы или антибактериальных препаратов.
Когда решают чем лечить уреаплазму и сколько это будет длиться, нужно помнить о том, что она склонна к мутации, которая происходит постоянно. Поэтому подобрать эффективный препарат бывает довольно сложно, а иногда и невозможно и вовсе. Вывод: лечится быстро от этого недуга не получится, т. к.
это всегда длительный и кропотливый процесс, и вышеперечисленные факты тому явное подтверждение. В среднем только прием антибактериальных препаратов занимает не менее 2 недель.
Как вылечить уреаплазмоз: подробная схема лечения
Схема лечения уреаплазмы как у мужчин, так и у женщин всегда базируется на антибактериальной терапии. Поэтому ураеплазмоз и его лечение, всегда базируются на этих принципах: Медикаменты назначают только при обнаружении воспаления и существующих симптомах.
Обязательно назначают лечение беременной женщине, что бы исключить вертикальное инфицирование ребенка при родах. Прием лекарственных препаратов обязателен и при установлении факта о том, что половой партнер оказался носителем инфекции.
Схема лечения уреаплазмоза всегда длительная, как и прием антибиотиков при ней, поэтому организм нужно поддерживать пробиотиками. Терапия всегда основывается на тандеме антибиотиков и иммуномодуляторов. На все время терапии запрещены любые половые контакты.
На протяжении всей терапии будут проводить заборы анализов, чтобы выяснить насколько эффективно проходит лечение. Забор основного мазка всегда происходит после окончания менструального цикла, когда во влагалище обновляется вся микрофлора.
Источник: http://www.medroid.ru/ureaplazma-u-zhenshtin-v-bolezny-ili-kommertcheskiy-diagnoz.html