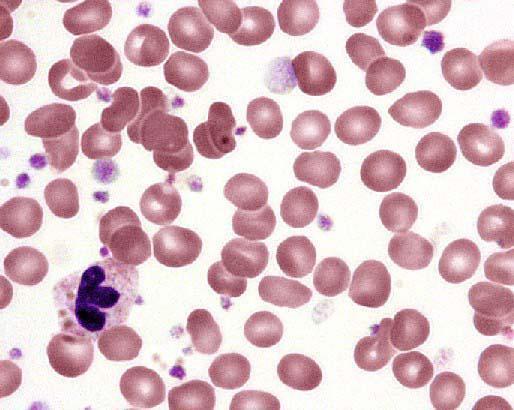
Это болезнь геморрагическая, связанная с развитием патологического синдрома. Признаки заболевания:
- нарушение функционирования клеток крови;
- отсутствие изменений количественного характера;
- наличие кровоизлияний;
- наличие кровотечений
Данные патологические состояния локализуется в любой области человеческого организма. При этом симптомы не столь ярко выраженные, состояние человека нормальное. Данным заболеванием занимается гематолог.
Но обязательно необходимо применение лабораторной диагностики.
Этиология тромбоцитопатии
В начальном периоде заболевания проявляются следующие симптомы:
- процесс активации плазменогена;
- процесс ретракции кровяных сгустков;
- процесс агрегации тромбоцитов;
- явление адгезии
При отсутствии любого из данных признаков происходит развитие данной патологии. Адгезия – травмы сосудистой стенки. Механизм развития данного заболевания связан со следующими процессами:
- наличие фактора Виллебранта;
- наличие ионов кальция;
- наличие мембранных тромбоцитов
Тромбин и серотонин способствует повышению тромбоцитарной массы. Тромбы уплотняются по причине ретракции сгустка крови. Дефектные состояния генетические приводят к данному заболеванию.

Существует влияние наследственности на тромбоцитопатию. Причины развития тромбоцитопатии вторичного характера следующие:
- антикоагулянты;
- противовоспалительные препараты
Тромбоцитопатия – нарушение функции клеток крови. Также к факторам развития болезни относят следующие патологические состояния:
- лейкоз;
- анемия;
- ДВС – синдром;
перейти наверх
Тромбоцитопатия – симптомы
Форма заболевания – отражение клиники болезни. Провоцирующие патологии следующего характера:
- ацидоз;
- кислородное голодание;
- травмы во время родов;
- вирусы;
- бактерии;
- недостаток витаминов;
- процесс вакцинации
Диагностика основывается на применении симптомокомплекса геморрагического. Признаки заболевания у новорожденного ребенка являются:
- наличие кефалогематомы;
- кровоизлияние внутричерепное;
- нарушение процесса заживления;
- пупочной раны кровоточивость
Лечение медикаментозного плана. На кожные проявления оказывают влияния травмы. Кожные проявления болезни следующие:
- наличие экхимозы;
- наличие петехий
При хорошем состоянии человека могут проявляться высыпания. При данном заболевании отсутствуют следующие признаки:
- гемартрозы;
- гематомы межмышечные;
Дифференцируют болезнь с гемофилией. Симптомы специфического типа следующие:
- кровоточивость слизистых;
- кровоточивость полостей носа;
- кровотечения носовые;
- обильные менструальные выделения;
- кровотечения из матки
Интенсивное кровотечение наблюдается у больных при наличии травм. Травмы могут касаться:
- резекция миндалин;
- зубная экстракция
При данном заболевании полностью отсутствуют следующие признаки:
- кровотечения внутри полостей;
- желудочно-кишечные кровотечения
Постгеморрагический синдром наблюдается при продолжительном течении тромбоцитопатии. Влияние оказывает и основная патология. Наблюдаются осложнения:
- астения;
- снижение физической активности;
- головокружение;
- нарушение сознания
Диагностика основывается на следующих исследованиях:
- лабораторное исследование;
- крови анализ;
- коагулограмма;
- пробы
Лабораторное исследование проводится трехкратно. Данное заболевание исследуется при наличии следующих фаз:
- фаза затихания симптомов;
- активная фаза
Дополнительная методика исследования включает:
- миелограмма;
- трепанобиопсия
перейти наверх
Тромбоцитопатия дезагрегационного типа
Данная патология расценивается как поражение агрегационной способности клеток крови. Наследственная патология – тромбастения Гланцмана. Данное заболевание характеризуется следующим образом:
- гликопротеидная недостаточность;
- реакции с агентами нарушены
Признаки данного вида заболевания следующие:
- высыпания на коже;
- гематомы;
- петехии
Чаще проявляется у девочек. При этом обнаруживается маточное кровотечение. Далее развивается анемия. Кровоизлияния следующего характера:
- сетчатка глаз;
- оболочка мозга
Наследственный тип заболевания может быть связан с патологией Мея – Хегглина. В лабораторном анализе выявляется тромбоцитопения, то есть недостаточность тромбоцитов.
Это категория признаков касается заболевания. Благоприятно протекает процесс освобождения факторов тромбоцитарных.
перейти наверх
У детей тромбоцитопатия
Основная причина данного заболевания у детей – наследственность. Диагностика в данном случае затруднена. Геморрагический синдром в легком течении наблюдается при наследственном типе заболевания. Если нарушается процесс свертывания, то может формироваться тяжелое поражение.
Признаками заболевания у детей являются:
- десен кровоточивость;
- кровотечения маточные
У детей заболевание встречается в любом половом признаке, как у мальчиков, так и у девочек. У детей признаки заболевания следующие:
- кровотечения из носа;
- петехиальная сыпь на коже
Кровотечения у детей возникают только при наличии следующих патологий:
- инфекции бактериальные;
- физиопроцедуры
Инвалидизация возникает при данном заболевании наследственного типа. Симптомы болезни при этом имеют тяжелое течение. Признаки болезни у детей следующего характера:
- длительные кровотечения;
- понижение ретракции кровяных сгустков;
- понижение реакции тромбоцитов;
В специализированной лаборатории выявляются варианты тромбоцитопатии.
перейти наверх
Тробоцитопатия – лечение
Методы лечения болезни следующие:
- изменение образа жизни;
- исключение травм;
- исключение уксуса;
- исключение лекарств;
Широко распространено лечение аминокапроновой кислотой. Она рассчитана на восемь приемов. Назначение аминокапроновой кислоты:
- остановка кровотечения внутри матки;
- остановка носовых кровотечений
Аменорея возникает при использовании аминокапроновой кислоты. Осложнения наблюдаются при парентеральном введении данного лекарственного средства. Последствие осложнений – ДВС – синдром.

Для устранения симптомов тромбоцитопатии применяют контрацептивные средства. Противопоказания для применения контрацептивов:
- люди, болеющие тромбозом;
- хронические патологии печени;
- злокачественное заболевание
Не допускается комплексное лечение аминокапроновой кислотой с оральными контрацептивами. Вводят также капельно следующие растворы:
Для осуществления гемостаза применяют адроксон. Также данный препарат применяют при ДВС – синдроме. Если возникает кровоточивость десен, то применяют турунды с раствором адроксона.
Длительное лечение наблюдается при применении антагонистов брадикинина. Переливание крови при данном заболевании не используется. Методы местного лечения следующие:
- аминокапроновая кислота;
- фибринная пленка
Препараты для улучшения обмена веществ являются профилактической методикой лечения болезни. В данном случае используют следующие средства:
После применения данных препаратов используют витаминное лечение. В данном случае применяют витамин В12. Какие специалисты занимаются данным заболеванием? В данном случае за помощью обращаются к следующим специалистам:
Источник: http://bolit.info/trombocitopatiya.html
Тромбоцитопатия у детей — виды, симптомы, лечение
Группа наследственно-приобретенных заболеваний тромбоцитарного звена системы гемостаза, в виде патологических изменений функциональных и (или) структурных свойств мембран (мембранопатия) тромбоцитов при нормальном их количестве, что проявляется развитием геморрагического синдрома — это тромбоцитопатия. В этой статье мы рассмотрим основные симптомы и виды тромбоцитопатии у детей, а также о том, как проводится лечение тромбоцитопатий у ребенка.

Нарушение функциональных свойств тромбоцитов отмечается при многих тяжело протекающих инфекционных и соматических заболеваниях, однако это редко сопровождается развитием геморрагического синдрома.
Развитие геморрагического синдрома при этих заболеваниях часто провоцируется назначением физиотерапевтических процедур (УВЧ, УФО) или лекарственных препаратов, обладающих побочными эффектами в виде ингибирования функциональной активности тромбоцитов (лекарственные, ятрогенные тромбоцитопатии).
При приобретенных лекарственных тромбоцитопатиях нередко геморрагический синдром провоцируется одновременным назначением нескольких тромбоцитоактивных препаратов.
Среди тромбоцитоактивных препаратов особое место в лечении занимает ацетилсалициловая кислота, которая в малых дозах (2,0 — 3,5 мг/кг) ингибирует агрегацию тромбоцитов, провоцируя развитие геморрагического синдрома, но в больших дозах (10 мг/кг) тормозит синтез простациклина – ингибитора адгезии и агрегации тромбоцитов к поврежденной сосудистой стенке, тем самым способствуя тромбообразованию.
Приобретенные тромбоцитопатии встречаются также при гемобластозах, В12-дефицитной анемии, почечной и печеночной недостаточности, ДВС-синдроме, цинге и эндокринопатиях.
При этом виде тромбоцитопатии необходимо анализировать родословную пациента, проводить функциональную оценку тромбоцитов у родителей и близких родственников для исключения нераспознанных наследственных форм тромбоцитопатии. Некоторые наследственные болезни обмена аминокислот, углеводов, липидов и соединительной ткани также сопровождаются вторичной тромбоцитопатией (синдромы Марфана, Элерса-Данлоса, гликогенозы).
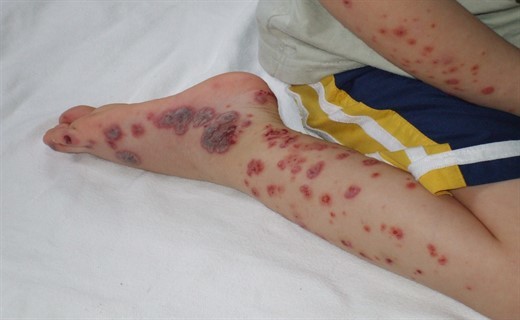
Наследственная тромбоцитопатия
Это группа генетически детерминированных биохимических или структурных аномалий тромбоцитов, которые сопровождаются нарушением их гемостатических функций.
Этот вид тромбоцитопатии является наиболее распространенным генетически обусловленным дефектом гемостаза, выявляемым у 60 — 80% больных с рецидивирующей кровоточивостью сосудисто-тромбоцитарного типа и, предположительно, у 5 — 10% населения.
Виды наследственных тромбоцитопатии
В зависимости от вида молекулярных и функциональных нарушений различают следующие виды:
- Патология мембранных белков – рецепторов (гликопротеидов) к коллагену эндотелия, фактору Виллебранда, тромбину или фибриногену – проявляется нарушением адгезии и/или агрегации тромбоцитов;
- Дефекты активации тромбоцитов (синдром «серых» тромбоцитов), вслед ствие недостаточности альфа- и бета-гранул с веществами, участвующими в активации тромбоцитов, коагуляции и формировании тромбоцитарного тромба. Дефект проявляется нарушением активации и агрегации тромбоцитов, замедлением коагуляции, ретракции и образования тромбоцитарного тромба;
- Нарушение метаболизма арахидоновой кислоты – проявляется нарушением синтеза тромбоксана А2 и агрегации тромбоцитов;
- Нарушение мобилизации ионов Са2+ – сопровождается нарушением всех видов агрегации тромбоцитов;
- Дефицит 3-го тромбоцитарного фактора – проявляется нарушением взаимодействия между тромбоцитами и факторами свертывания крови по ретракции кровяного тромба.
Симптомы тромбоцитопатий
Клиника приобретенных и наследственных тромбоцитопатий характеризуется кровоточивостью сосудисто-тромбоцитарного (микроциркулярного) типа:
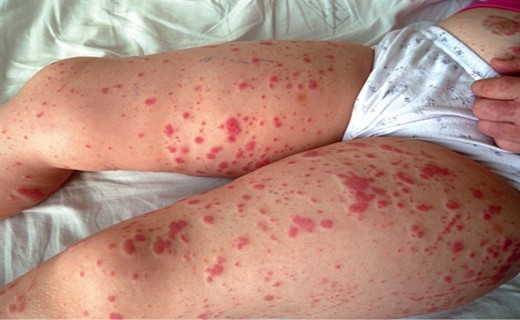
- экхимозы (кровоизлияния в подкожно-жировую клетчатку),
- кровоточивость из слизистых носа, десен, мочеполовых органов.
Геморрагический синдром отличается полиморфизмом, асимметричностью, полихромностью и сочетанным характером (петехии или экхимозы и кровотечения из слизистых), разной степенью выраженности геморрагии в зависимости от воздействия экзогенных тромбоцитарных ингибиторов. Типичны длительные кровотечения при небольших порезах и травмах. В отличие от гемофилии не характерны гемартрозы и мышечные гематомы.
Лечение приобретенных и наследственных тромбоцитопатий
Диета больных тромбоцитопатиями должна быть витаминизирована с исключением уксуссодержащих консервированных продуктов. Дополнительно назначаются поливитамины, отвар крапивы и орехи арахиса.
Для лечения исключаются препараты, вызывающие нарушение свойств тромбоцитов: салицилаты, курантил, папаверин, эуфиллин, индометацин, бруфен, карбенициллин, нитрофураны. Чтобы вылечить тромбоцитопатии нужно ограничить прием препаратов, ингибирующих метаболизм арахидоновой кислоты и нарушающих функции тромбоцитов, а также физиотерапевтические процедуры (УФО, УВЧ).
Проводится лечение тромбоцитопатии и сопутствующих ей заболеваний и санация хронических очагов инфекции.
Общая гемостатическая терапия тромбоцитопатий
При кровотечении назначается 5% раствор ε,-аминокапроновой кислоты в суточной дозе 200 мг/кг, У3 которой вводят в/в капельно, остальная часть принимается внутрь. В дальнейшем при уменьшении кровоточивости препарат принимают внутрь.
Эпсилон-Аминокапроновая кислота стимулирует адгезивно-агрегационные свойства тромбоцитов и повышает резистентность сосудистой стенки.
Аналогично используется 12,5% раствор дицинона (этамзилат натрия) внутривенно по 2-4 мл, а затем внутрь по 1-2 таблетке 4 раза в день для лечения. Дицинон уменьшает тормозящее действие простациклина на агрегацию тромбоцитов.
Вместо дицинона для лечения может использоваться 0,025% раствор адроксона внутримышечно по 1-2 мл. Для остановки кровотечения применяют внутривенные вливания 10% раствора кальция глюконата по 1-5 мл в зависимости от возраста.
Местная гемостатическая терапия тромбоцитопатий
- При носовых кровотечениях закапывают 3% раствор перекиси водорода + смесь растворов тромбина, адроксона и аминокапроновой кислоты (1 амп. тромбина + 50 мл 5% аминокапроновой кислоты + 2 мл 0,025% раствор адроксона). Этот же раствор используется для купирования послеоперационных и маточных кровотечений.
- При маточных кровотечениях для усиления сократительной способности матки применяют прегнин, а при подтвержденных гормональных нарушениях – эстрогенные препараты внутримышечно: фолликулин (5000-10000 ЕД), синэстрол (2 мл 0,1% раствора).
Диспансерное наблюдение больных тромбоцитопатиями
Неполная клинико-лабораторная ремиссия
Консультации:
- педиатр – 1 раз в месяц,
- ЛОР и окулист – 1 раз в год,
- стоматолог – 2 раза в год,
- гематолог – 1-2 раза в месяц, по показаниям – чаще.
Объем обследования:
- анализ крови с подсчетом числа тромбоцитов – 1 — 2 раза в месяц,
- анализ мочи – 2 — 3 раза в год,
- коагулограмма и ретракция кровяного сгустка – 1 раз в месяц,
- коагулограмма и ретракция кровяного сгустка – 1 раз в 3 — 6 месяц и при появлении геморрагического синдрома.
Объем реабилитации: полноценная витаминизированная (витамины С и РР) диета, режим с ограничением физических нагрузок, без инсоляции.
Продолжение начатой в стационаре глюкокортикостероидной терапии больных тромбоцитопатиями, прием симптоматических и сосудоукрепляющих препаратов: аскорутина, препаратов кальция, аминокапроновой кислоты, препаратов, улучшающих функциональные свойства тромбоцитов: этамзилат, рибоксин, трентал, АТФ.
Фитотерапия больных тромбоцитопатиями: черноплодная рябина, шиповник, пастушья сумка, водяной перец, лист крапивы в течение 10-15 дней каждого месяца. Освобождение от уроков физкультуры и экзаменов.
Санация очагов хронической инфекции. Курсы реабилитационной терапии больных тромбоцитопатиями по 3-4 недели 1 раз в 3 месяца и в период интеркуррентных заболеваний.
Снятие с учета и вакцинация через 5 лет стойкой клинико-лабораторной ремиссии.
Полная клинико-лабораторная ремиссия
Консультации:
- педиатр и гематолог – 1 раз в 3 — 6 месяцев,
- ЛОР и стоматолог – 1 раз в год.
Объем обследования:
- анализ крови с подсчетом числа тромбоцитов – 1 раз в 3 месяца,
- анализ мочи – 1 раз в год,
- коагулограмма и ретракция кровяного сгустка – по показаниям.
Объем реабилитации больных тромбоцитопатиями: диета витаминизированная, режим свободный по возрасту, занятия физкультурой в подготовительной группе, с 3-го года полной ремиссии – в основной группе. Прием сосудоукрепляющих средств и фитопрепаратов. Оздоровление в местных санаториях.
- Курсы реабилитационной терапии больных тромбоцитопатиями длительностью по 3-4 недели весной и осенью и в период интеркуррентных заболеваний.
- Профилактика рецидивов заболевания тромбоцитопатиями
- Первичная профилактика заболевания не разработана, вторичная профилактика рецидивов включает:
- плановую санацию очагов инфекции,
- предупреждение контактов с больными инфекционными заболеваниями (особенно ОРВИ),
- дегельминтизацию,
- индивидуальное решение вопроса о проведении профилактических прививок,
- исключение инсоляции, УФО и УВЧ,
- занятия физкультурой в подготовительной группе,
- обязательное исследование крови после любого перенесенного заболевания.
Теперь вы знаете основные виды и симптомы тромбоцитопатии у детей, а также о том, как проводится лечение тромбоцитопатии у ребенка. Здоровья вашим детям!
Источник: https://www.medmoon.ru/rebenok/trombotsitopatiya_u_detei.html
Тромбоцитопатия — лечение, симптомы, причины тромбоцитопатии у детей
Тромбоцитопатия – это категория патологических состояний геморрагической категории, формирование которых обусловлено нарушением нормальной жизнедеятельности и функционирования кровяных клеток тромбоцитарного ряда при неизменном их количественном составе. Наличие одного из патогенетических форм тромбоцитопатии сопровождается развитием патогномоничной клинической симптоматики в виде появления кровоизлияний и кровотечения в различных участках тела человека даже на фоне полного благополучия. Диагностика тромбоцитопатии наследственного характера не составляет труда со стороны опытного гематолога, однако, для достоверной верификации диагноза требуется проведение целого ряда специфических лабораторных анализов. Причины тромбоцитопатии Система первичного тромбоцитарно-сосудистого гемостаза состоит из последовательной цепи реакций (адгезия, агрегация тромбоцитов, ретракция сгустка крови, активация плазменогена), поэтому исключение хотя бы одного из этих физиологических процессов влечет за собой развитие геморрагического синдрома различной степени интенсивности. Под адгезией понимается «прилипание тромбоцитарных клеток» друг к другу и к эндотелию сосуда, провокатором которого является травматическое повреждение сосудистой стенки. В процессе развития адгезии тромбоцитов опосредованно участвует несколько гемостатических факторов (фактор Виллебранта, ионы кальция, мембранные гликопротеины тромбоцитов). По окончанию адгезивной реакции запускается механизм увеличения тромбоцитарной массы (агрегация), на которую оказывает стимулирующее влияние широкий спектр биологически активных веществ в виде тромбина, аденозинфосфата, катехоламинов и серотонина. Вследствие ретракции кровяного сгустка, при котором из общего тромбоцитарного конгломерата отделяется жидкая составляющая в виде сыворотки, тромб уплотняется и плотно прикрепляется к сосудистой стенке. На процесс развития тромбоцитопатии врожденного генеза оказывает негативное влияние дефекта генов, ответственных за кодирование тех или иных факторов, которые участвуют в реализации гемостаза на различных этапах. Примечательным фактом является то, что врожденной тромбоцитопатии природы наследуются как с рецессивным, так и доминантным варианта наследования, что объясняет широкое распространение данной патологии в общей популяции. Самой распространенной причиной развития тромбоцитопатии вторичного генеза является длительный прием некоторых лекарственных средств группы антикоагулянтов и нестероидных противовоспалительных препаратов. Особенностью приобретенных тромбоцитопатий является то, что все они относятся к функциональным патологическим состояниям и нивелируются после устранения первопричины их возникновения. Кроме того, различные заболевания крови могут оказывать опосредованное влияние на состояние кровяных клеток тромбоцитарного ряда, тем самым провоцируя развитие тромбоцитопатии, что имеет место при ДВС-синдроме , лейкозах и тяжелых формах анемии. Симптомы тромбоцитопатии Специфика и интенсивность клинических проявлений при тромбоцитопатиях напрямую зависит от патогенетической формы заболевания. Так, для всех наследственных тромбоцитопатий характерно наличие так называемой клинической манифестации, которая оказывает провокационное воздействие на развитие типичного клинического симптомокомплекса у ребенка. К таким «провокаторам» следует отнести перинатальные патологии в виде ацидоза и гипоксии, родовые травмы, вирусное и бактериальное поражение плода, длительную инсоляцию, витаминный дефицит, вакцинацию. Самым патогномоничным симптомом, позволяющим на ранней стадии развития тромбоцитопатии заподозрить наличие этого грозного состояния, является геморрагический симптомокомплекс. Непосредственно после родоразрешения у ребенка может наблюдаться развитие кефалогематомы, внутричерепного кровоизлияния и замедленное заживление, а также кровоточивость пупочной ранки. Наличие этих признаков требует дополнительного обследования пациента с целью выявления формы наследственной тромбоцитопатии и определения объема медикаментозного лечения. Кожными проявлениями геморрагического симптомокомплекса при тромбоцитопатии являются распространенные петехии и экхимозы, для возникновения которых не обязательно должно быть травматическое действие. В некоторых ситуациях данные проявления на кожных покровах могут возникать на фоне полного благополучия. Примечательным симптомом, что отличает геморрагический синдром при тромбоцитопатии от геморрагических проявлений, которые имеют место при других заболеваниях, например при гемофилии является полное отсутствие развития гемартрозов и межмышечных гематом, поэтому данный критерий гематологи используют при проведении дифференциальной диагностики. Еще одним специфическим симптомом тромбоцитопатии является повышенная кровоточивость слизистых оболочек ротовой и носовой полостей, что сопровождается склонностью к носовым кровотечениям и кровоточивости десен малой интенсивности. Пациентки женского пола разной возрастной категории, страдающих тромбоцитопатией, отмечают длительное течение и обильное кровотечение при менструации, а также развитие кратковременных эпизодов маточных кровотечений дисфункциональной природы, то есть наступления их не имеет ничего общего с менструальным циклом. При применении даже малого оперативного вмешательства по отношению к лицам, которые страдают тромбоцитопатией, наблюдается обильное и длительное кровотечение, которое не совпадает с объемом травмирующего воздействия (экстракция зуба, удаление миндалин). Примечательным фактом является то, что среди всего многообразия проявлений геморрагического синдрома при тромбоцитопатии, практически не встречаются эпизоды внутриполостных кровотечений и кровотечений из органов желудочно-кишечного тракта. При длительном течении тромбоцитопатии и частых эпизодов кровотечений наблюдаются признаки развития постгеморрагического анемического синдрома, усугубляет течение основного заболевания. Проявлениями данного осложнения является развитие общей слабости, невозможности выполнения привычной физической активности, склонности к головокружению и кратковременных эпизодов потери сознания. Наличие целого ряда неспецифических симптомов в некоторых ситуациях затрудняет проведение своевременной верификации диагноза, поэтому главным подспорьем будет лабораторная диагностика тромбоцитопатии, включающий не только стандартные анализы крови, коагулограмму, но и проведение специфических проб (анализ агрегационной способности и адгезивности кровяных клеток тромбоцитарного ряда, анализ факторов свертывания). Следует учитывать, что однократное проведение лабораторного обследования пациента с подозрением на тромбоцитопатию является недостаточным. Для достоверного установления диагноза обязательным является трехкратная лабораторная диагностика в полном объеме, проведенная в разные фазы геморрагического синдрома (в период активности, затухание и полной ремиссии). В затруднительных ситуациях с целью определения патоморфологического варианта тромбоцитопатии целесообразно применять такую диагностическую манипуляцию как трепанобиопсию с последующим исследованием миелограммы. Дезагрегационная тромбоцитопатия В основе патогенетического развития всех вариантов дезагрегационных тромбоцитопатий возложена нарушение агрегационной способности кровяных клеток тромбоцитарного ряда. Одним из вариантов наследственной дезагрегационной тромбоцитопатии, протекающее без нарушения процесса освобождения» является тромбастения Гланцманна, что передается как по доминантному, так и по рецессивному типу наследования. В основе развития данного заболевания возложена абсолютная недостаточность гликопротеидов на оболочке тромбоцитов, результатом чего является нарушение реакции с агентами, вызывающими агрегацию. Основными клиническими проявлениями тромбастении Гланцманна является появление кожной сыпи в виде точечных петехий и гематом. В большей степени данная патология встречается среди девочек, у которых наблюдаются длительные эпизоды маточного кровотечения дисфункциональной природы и дальнейшее развитие признаков постгеморрагического анемического синдрома тяжелой степени. Патогномоничным клиническим проявлением дезагрегационной тромбоцитопатии является развитие кровоизлияния в сетчатку глаза, а также внутримозгового кровоизлияния, которые считаются неблагоприятным прогностическим критерием. Кроме того, наследственные дезагрегационные тромбоцитопатии могут протекать без нарушения процесса освобождения», например аномалия Мея – Хегглина, для которой характерно значительное изменение морфологических характеристик тромбоцитов. Главными диагностическими критериями данной тромбоцитопатии являются клинические правления, а лабораторные нарушения в виде выраженной тромбоцитопении и гигантских метрических параметров тромбоцитов. При дезагрегационных тромбоцитопатиях, протекающие с нарушением процесса освобождения», главным провокатором развития геморрагического синдрома является ослабление дегрануляции кровяных клеток тромбоцитарного ряда и освобождение физиологических тромбоцитарных факторов, которые при нормальных условиях освобождаются при взаимодействии тромбоцитов с коллагеном сосудистой стенки. Данная категория тромбоцитопатии относится к группе геморрагических синдромов, которые имеют благоприятное течение и минимальные клинические проявления. Тромбоцитопатия у детей
В детском возрасте основной причиной возникновения геморрагического синдрома различной интенсивности являются наследственные тромбоцитопатии, которые трудно поддаются диагностике и требуют применения специфического лечения. Согласно мировым статистическим данным, около 65% всех эпизодов геморрагического синдрома составляют патологические состояния группы тромбоцитопатий, из которых на долю наследственных приходится не менее 40%.
В большинстве ситуаций наследственная тромбоцитопатия в изолированном виде сопровождается развитием геморрагического симптомокомплекса легкой степени, в то время как сочетаются с другими нарушениями гемостаза тромбоцитопатии становятся причиной развития тяжелых осложнений геморрагического профиля.
Несмотря на большое распространение заболеваний этой категории среди лиц детского возраста, в большинстве случаев отсутствует факт ранней диагностики тромбоцитопатии.
Клинические проявления в виде чрезмерной кровоточивости десен или дисфункциональных маточных кровотечений становятся поводом для обращения родителей к специалистам узкого профиля, в то время как пациенты данной категории должны наблюдаться у гематолога.
Классификация тромбоцитопатии наследственного генеза основывается на разделении по принципу определения дисфункции, биохимических и патоморфологических нарушений кровяных клеток тромбоцитарного ряда. Этой классификацией пользуются только специалисты гематологического профиля, а практикующие педиатры разделяют тромбоцитопатию исключительно по этиопатогенетическому принципу.
Для развития тромбоцитопатии не имеет значения половая принадлежность ребенка, поэтому данная патология одинаково часто возникает у лиц как женского, так и мужского пола. Отмечается тенденция к снижению активности геморрагического синдрома с увеличением возраста пациента.
Относительно проявлений геморрагического синдрома у детей, страдающих тромбоцитопатией, приоритетное большинство занимают микроциркуляторные носовые кровотечения и кожные петехиальная сыпь.
У лиц детского возраста практически никогда не возникает кровотечение на фоне полного благополучия, в любой ситуации наблюдается провокаторное влияние какого-либо фактора, например, бактериальной инфекции или физиотерапевтической манипуляции.
В некоторых ситуациях тромбоцитопатии наследственного генеза сочетаются с различными аномалиями развития соединительной ткани, что в совокупности имеет тяжелую клиническую симптоматику и может стать причиной развития инвалидизации пациента.
При дополнительном лабораторном обследовании ребенка, что страдает тромбоцитопатией, удается выявить множественные нарушения в виде нарушенной морфологии кровяных клеток тромбоцитарного ряда при абсолютно неизмененном их количественном составе, удлинение времени кровотечения, снижение ретракции сгустка крови, снижение агрегационной и адгезивной реакции тромбоцитов и снижение активности дегидрогеназ тромбоцитов. Кроме того, различные патогенетические варианты тромбоцитопатии отличаются специфическими лабораторными критериями, выявление которых возможно только в условиях специализированной лаборатории гематологического профиля. Лечение тромбоцитопатии При решении вопроса о необходимости и объем медикаментозного лечения, необходимого в каждом конкретном случае, основополагающим критерием является определение патогенетической формы тромбоцитопатии. Однако, при всех вариантах тромбоцитопатии важное значение имеет коррекция образа жизни пациента, что предполагает ограничение факта какого-либо травматического воздействия, который может стать причиной развития тяжелого кровотечения. Коррекция пищевого поведения заключается в резком ограничении употребления любых продуктов, содержащих уксус даже в минимальной концентрации. В случае приобретенной тромбоцитопатии известной этиологии, первоочередной мерой должно быть исключение негативного влияния провоцирующего фактора на развитие геморрагического синдрома (отмена лекарственных средств, влияющих на свертываемость крови). Относительно медикаментозного лечения дезагрегационной тромбоцитопатии следует предпочесть применение Аминокапроновой кислоты в суточной дозе 12 г, разделенной на 8 приемов, действие которой направлено на уменьшение кровоточивости и времени кровотечения. В большей степени отмечается положительное действие Аминокапроновой кислоты относительно купирования внутриматочного и носового кровотечения, причем схема применения состоит в приеме препарата каждые первые шесть суток от начала менструального цикла, причем в минимальной эффективной дозе. Следует учитывать, что длительное применение Аминокапроновой кислоты может провоцировать развитие аменореи , требует дифференцировки с беременностью. Приоритетным путем введения препарата является пероральный, так как парентеральное введение Аминокапроновой кислоты может сопровождаться развитием серьезных осложнений в виде ДВС-синдрома. Оральные контрацептивы помимо своего прямого действия обладают стимулирующим влиянием на процесс агрегации тромбоцитов, поэтому лекарственные средства данной фармакологической категории можно применять в терапии симптоматических тромбоцитопатий. Однако гормональные оральные контрацептивы следует применять с осторожностью лицам, склонным к развитию тромбозов и ДВС-синдрома (пациенты, которые страдают промиелоцитарным лейкозом, коллагенозами, хроническими заболеваниями печени). Абсолютно противопоказано сочетание Аминокапроновой кислоты и оральных контрацептивов в лечении тромбоцитопатии. К вариантов патогенетической терапии дезагрегационной тромбоцитопатии относится одновременное применение внутримышечного введения 1% раствора АТФ в дозе 2 мл с внутримышечным введением 25% раствора Сульфата Магния в дозе 5 мл При микроциркуляторном кровотечения хорошим местным гемостатическим действием имеет Адроксон (0025% раствор подкожно в дозе 1 мл). Данный препарат используется даже в лечении пациентов склонных к развитию ДВС-синдрома, что значительно расширяет область его применения. В качестве местной терапии при кровоточивости десен или носовом кровотечении применяется метод использования турунд, смоченных в растворе Адроксона. В ситуации, когда тромбоцитопатия сочетается с выраженным тромбоцитопеническим синдромом, целесообразно применение препаратов группы антагонистов брадикинина (Ангинин в суточной дозе 1 г перорально), однако лечение этими средствами предполагает длительный курс их применения. Принципиальным отличием тромбоцитопатии от тромбоцитопении является то, что при данной патологии абсолютно противопоказана гемотрансфузия, так как данная манипуляция провоцирует усиление дисфункции кровяных клеток тромбоцитарного ряда, что создает условия для развития ДВС-синдрома. Местная терапия кровотечения заключается в орошении кровоточащей поверхности Аминокапроновой кислотой с применением 5% концентрации и последующим наложением аппликации фибринной пленки. В качестве профилактического медикаментозного лечения тромбоцитопатии, гематологами рассматривается назначение курса приема метаболических препаратов по специальной схеме: первые трое суток пероральный прием Рибоксина в суточной дозе 24 г одновременно с Оротатом калия в суточной дозе 15 г. Затем пациенту рекомендуется проведение внутримышечного введения витамина В12 в профилактической суточной дозе 1 мкг.
Тромбоцитопатия – какой врач поможет ? При наличии или подозрении на развитие тромбоцитопатии следует немедленно обратиться за консультацией к таким врачам как гематолог или педиатр.
Источник: http://diagnoz.info/diagnoz/trombocitopatiia-lechenie-simptomy-prichiny-trombocitopatii-y-detei.html
Тромбоцитопатия у детей причины и лечение: лекарства, лечение, схема, у взрослых
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Тромбоциты представляют собой фрагменты, которые образуются при разрушении мегакариоцитов. Эти гигантские клетки красного костного мозга дают начало большому количеству мелких и плоских частиц. В норме их концентрация в 1 л крови составляет около 200-300*109. Срок жизни тромбоцита не превышает семи дней, затем он утилизируется в печени или селезенке.
Основной функцией тромбоцитов является защитная, которая происходит за счет формирования тромба в месте повреждения сосуда. Кроме того, эти мельчайшие клетки способствуют питанию внутренней оболочки артерии (интимы), чем обеспечивают ее эластичность и устойчивость к внешним повреждениям.
Дефицит тромбоцитов может быть связан со снижением их образования, усиленным их разрушением, либо неравномерным распределением.
В последнем случае общее количество тромбоцитов в норме, но они концентрируются в определенных участках сосудистого русла, тогда как в других областях отмечается их недостаток.
Причины
Тромбоцитопения при беременности — довольно частое состояние и на это есть несколько причин:
- уменьшается срок жизни тромбоцитов в связи с гормональными перестройками;
- за счет увеличения объема циркулирующей крови может снижаться относительное количество тромбоцитов;
- нерациональное питание и связанный с этим дефицит фоллатов и В12;
- нефропатия беременных, преэклампсия, эклампсия;
- вирусные инфекции;
- в связи с активацией иммунной системы против собственных клеток крови развивается аутоиммунная тромбоцитопения;
- аллергические реакции и системные заболевания;
- различные акушерские кровотечения (отслойка плаценты);
- внутриутробная гибель плода;
- прием лекарственных препаратов (антибиотиков) и интоксикации.
Снижение уровня тромбоцитов, так же как и эритроцитов, может быть физиологическим, то есть незначительным (не менее 100*109). Обычно это состояние никак себя не проявляет и обнаруживается при плановом обследовании.
В этом случае лечение не требуется, но необходим контроль анализов. В случае развития патологической тромбоцитопении, необходимо установить ее причину и начать лечение.
В противном случае существует риск развития серьезных осложнений.
Основные проявления и опасности
Симптомы тромбоцитопении у беременных несколько более разнообразны, чем у обычных пациентов. Для женщин характерно:
- появление синяков в местах прикосновений, иногда они формируются без внешних воздействий;
- могут беспокоить кровотечения из носа и десен, но последний признак не всегда специфичен, так как у многих женщин без дефицита тромбоцитов в период вынашивания появляется гингивит беременных;
- желудочно-кишечные кровотечения, в том числе из геморроидальных узлов и анальных трещин;
- мелкоточечные кровоизлияния (экхимозы), которые чаще появляются на передней поверхности туловища и конечностях;
- маточное кровотечение.
Нелеченная тромбоцитопения может привести к серьезным осложнениям как самой беременности, так и процесса родоразрешения. При этом наиболее опасным является массивное кровотечение, которое может привести к смерти пациентки. Кроме того, при аутоиммунном процессе, антитела проникают через плаценту в кровеносную систему плода. В этом случае развивается тромбоцитопения новорожденных.
В процессе родов таким женщинам категорически запрещается проводить манипуляции, которые могут физически воздействовать на ребенка (вакуум-экстракция, наложение щипцов, забор крови).
Так как существует риск внутричерепного кровоизлияния, в экстренном порядке проводят нейросонографию (УЗИ головного мозга). После рождения берут анализ пуповинной крови и определяют количество тромбоцитов.
При критическом их снижении, вводят иммунноглобулин и тромбоцитарные массы.
Методы лечения
Обязательным является лечение заболевания, при котором уровень тромбоцитов составляет менее 20-40*109 в л. Помимо терапии основного заболевания, приведшего к появлению дефицита тромбоцитов, необходимо поддерживать систему гемостаза.
Препаратом выбора в данном случае являются глюкокортикостероиды (преднизолон, дексаметазон). Использование их на последних сроках беременности, кроме того, ускоряет процесс созревания легких ребенка.
В связи с этим, при наличии показаний можно провести досрочное родоразрешение. Для лечения тромбоцитопении применяют их короткими курсами, постепенно снижая дозировку, при достижении клинического эффекта.
При низкой эффективности кортикостероидов, можно использовать внутривенное введение иммуноглобулина. Во время беременности его вводят 3-4 раза, а затем во время и сразу после родов. Довольно редко, только в неотложных ситуациях, проводят переливание тробоцитарной массы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если лечение всеми перечисленными препаратами неэффективно, во втором триместре беременности можно провести удаление селезенки (спленэктомию). Желательно выполнять операцию через лапароскопический доступ.
Вопрос о ходе родов решается в индивидуальном порядке, но для малыша менее травматичным является проведение планового кесарева сечения. Это особенно актуально при снижении уровня тромбоцитов у новорожденного.
Тромбоцитопения у беременных появляется у 1-2% женщин, при этом в 70% случаев состояние это связанно именно с перестройками организма, происходящими после зачатия ребенка. Причины этого заболевания довольно разнообразны, но самым опасным является иммунный механизм.
Связано это с тем, что в этом случае патология может передаваться малышу, а тромбоцитопения новорожденных часто приводит к серьезным осложнениям.
В связи с тем, что на ранних стадиях симптомы заболевания могут отсутствовать, необходимо регулярно сдавать общий анализ крови.
Источник: http://bol.lechenie-gipertoniya.ru/simptomyi/trombotsitopatiya-u-detej-prichiny-i-lechenie/
Тромбоцитопатии
Тромбоцитопатии
— состояния, характеризующиеся нарушением
свойств тромбоцитов (адгезивного,
агрегационного, коагуляционного) и, как
правило, расстройствами гемостаза.
Тромбоцитопатиям (в отличие от
тромбоцитопений) свойственны стабильные,
длительно сохраняющиеся функциональные,
биохимические и морфологические
изменения в тромбоцитах.
Они наблюдаются
даже при нормальном количестве тромбоцитов
и не исчезают при устранении тромбоцитопении
(если таковая имелась).
Виды
Тромбоцитопатии
подразделяют на первичные (наследственные
и врождённые) и вторичные (приобретённые).
• Первичные
тромбоцитопатии. Развиваются при генных
дефектах. Примеры: болезнь фон
Виллебранда,
тромбастения Глянцманна,
недостаточность тромбоксан A синтетазы.
• Вторичные
тромбоцитопатии. Развиваются при
воздействии химических и биологических
факторов.
† Химические
факторы.
‡ Избыток
продуктов обмена веществ, в норме
выводящихся почками. Считают, что они
(возможно, креатинин) деполимеризуют
крупномолекулярные полимеры фактора
VIII.
‡ Некоторые
ЛС (подробнее см. в разделе «Этиология»
статьи «Тромбоцитопатии» в приложении
«Справочник терминов» на компакт диске).
‡ Гиповитаминозы
(дефицит аскорбиновой кислоты,
цианкобаламина).
† Биологические
факторы.
‡ Вещества,
образующиеся в опухолевых клетках. Они
нарушают деление и созревание
мегакариоцитов. Это наблюдается при
различных формах лейкозов или метастазах
солидных опухолей в кроветворную ткань.
- ‡ Продукты
деградации фибриногена и фибрина
(ДВС–синдром). - ‡ Повышенное
содержание в плазме крови нормальных
и аномальных белков при болезни
Вальденстрёма
и миеломной болезни. - ‡ Повышенная
концентрация в плазме крови факторов
свёртывающей системы (например, при
переливании больших доз крови, плазмы,
концентратов прокоагулянтов). - Патогенез
тромбоцитопатий
В основе развития
как первичных, так и вторичных
тромбоцитопатий лежит расстройство
одного или нескольких процессов (рис.
21–24).
Рис.
21–24. Основные звенья патогенеза
тромбоцитопатий.
Парциальная или
сочетанная реализация указанных
механизмов обусловливает либо
преимущественное нарушение контактной
активности тромбоцитов (их агрегация
и/или адгезия), либо преимущественные
расстройства их прокоагулянтных свойств.
• Нарушение
контактной активности тромбоцитов. В
большинстве случаев включает одно, а
иногда несколько из указанных ниже
звеньев:
† Нарушения
синтеза и/или накопления в гранулах
тромбоцитов их содержимого. Эти нарушения
ведут к расстройствам гемостаза и
состояния эндотелия стенок сосудов.
† Расстройства
механизма дегрануляции при взаимодействии
тромбоцитов с агрегирующими факторами
— АДФ, катехоламинами, тромбоксаном
А2,
коллагеном и др. Эти расстройства, как
и нарушения синтеза и/или накопления в
гранулах их компонентов, снижают
контактную (адгезивную и агрегационную),
а также прокоагулянтную активность
тромбоцитов (способность инициировать
процесс тромбообразования).
† Аномалии
физико‑химических свойств и/или
химического состава и структуры мембран
тромбоцитов. Чаще наблюдаются дефицит
гликопротеинов, нарушения структуры и
соотношения различных фракций мембранных
фосфолипидов. Эти изменения также
обусловливают нарушения адгезивно‑агрегационной
активности тромбоцитов.
• Нарушения
прокоагулянтной активности тромбоцитов
включает:
† Снижение
синтеза, содержания и/или активности
фосфолипидного фактора 3 тромбоцитов
(фактора коагуляции белков крови). Этот
фактор при совместном действии с другими
прокоагулянтами обусловливает переход
протромбина в тромбин.
† Нарушение
высвобождения тромбоцитарного фактора
3 из тромбоцитов. Обусловлено наследуемыми,
врождёнными или приобретёнными
мембранопатиями, аномалиями канальцев
и элементов цитоскелета тромбоцитов.
Это препятствует взаимодействию фактора
3 тромбоцитов с плазменными факторами
гемокоагуляции на поверхности тромбоцитов.
Указанные аномалии приводят к нарушениям
процесса свёртывания белков крови и
тромбообразования.
• У
ряда пациентов выявляются аномалии
механизмов и контактной, и прокоагулянтной
активности тромбоцитов одновременно.
Так, при синдроме Вискотта‑Олдрича
отмечается нарушение образования и
хранения компонентов плотных гранул
различного типа тромбоцитов, а также
освобождения их содержимого.
Эти
изменения сопровождаются расстройством
адгезивной, агрегационной и прокоагулянтной
активности тромбоцитов.
Проявления
тромбоцитопатий
• Геморрагический
синдром. Проявляется внутренними и
внешними кровотечениями, а также
кровоизлияниями в различные органы,
ткани, кожу, слизистые оболочки.
• Различные
расстройства микрогемоциркуляции:
изменения объёма и скорости кровотока
в сосудах микроциркуляторного русла,
турбулентный его характер и др. Это
нередко ведёт к нарушениям обмена
веществ в тканях (в связи с развитием
капилляро-трофической недостаточности),
различным дистрофиям, эрозиям и
изъязвлениям.
- • Значительные
изменения функциональных свойств
тромбоцитов (адгезивного, агрегационного,
прокоагуляционного). - • Дефекты
гранул тромбоцитов: отсутствие или
уменьшение их числа (например, при
синдроме серых
тромбоцитов), нарушение высвобождения
их содержимого. - • Отклонения от
нормы размера и формы мегакариоцитов
и тромбоцитов. - Лечение
тромбоцитопатий - Лечение тромбоцитопатий
представляет сложную задачу, и у многих
пациентов (особенно с наследственными
и врождёнными формами) проводится в
течение всей жизни. - Этиотропный
принцип - Направлен на
прекращение действия (защиту от
воздействия) факторов физического,
химического, биологического характера,
лечение болезней, патологических
процессов и состояний, вызывающих
тромбоцитопатию. - Патогенетический
принцип
Для
предотвращения (уменьшения степени)
нарушений адгезивной, агрегационной и
прокоагулянтной активности тромбоцитов
необходимо введение проагрегантов,
инъекции прокоагулянтов и/или
антифибринолитических препаратов
(‑аминокапроновой
кислоты, парааминометилбензойной
кислоты), применение веществ, стимулирующих
«реакцию высвобождения» (АТФ, магния
сульфат, магния тиосульфат), а также
переливание цельной крови, тромбоцитарной
массы, белковых препаратов крови
(фибриногена, тромбина и др.).
Симптоматический
принцип
Для нормализации
функций органов и тканей, нарушенных
вследствие расстройств микрогемоциркуляции,
кровотечений и кровоизлияний при
тромбоцитопатии, необходимо вводить
растворы, нормализующие реологические
свойства крови (плазмозаменители,
плазма), остановить кровотечение, лечить
постгеморрагические состояния.
Источник: https://StudFiles.net/preview/2711405/page:6/