Проявления этой болезни могут значительно отличаться по своей выраженности, локации и длительности, поскольку в процесс могут быть вовлечены все существующие виды хрящевой ткани. Т.е. данное заболевание может поражать не только хрящ сустава, а и хрящевые ткани носа и ушей, трахеи, а также ряд структур, в которых много протеогликанов — сосуды, внутреннее ухо, глаза.
Рецидивирующий полихондрит
Обычно в первые годы развития эта болезнь протекает волнообразно, обострения сменяются ремиссиями, при этом у некоторых пациентов воспалительный процесс локализован в одной области и этим ограничивается, а у других — постоянно добавляются новые зоны поражения.
Так, у некоторых людей за всю жизнь происходит всего два-три обострения, а другим приходится иметь дело с постоянно развивающимся воспалительным процессом, который практически не зависит от лечения. При этом заболевание может также служить причиной появления таких симптомов, как недомогание, лихорадка, миалгий и слабость.
При этом следует учитывать, что рецидивирующий полихондрит часто «маскируется» и по симптомам выглядит как травма, аллергия, опухоль или же ревматическое заболевание.
Рецидивирующий полихондрит может привести к смертельному исходу, если происходит спадение дыхательных путей или если значительно повреждены сердце и кровеносные сосуды.
При легких поражениях и воспалительных процессах средней тяжести применяются невысокие дозы глюкокортикоидов (15-20 мг). В тяжелых случаях (поражение аорты, сердца, сосудов, дыхательных путей, почек, глаз и внутреннего уха) дозу глюкокортикоидов увеличивают до 40-60 мг. Возможна пульс-терапия, а также комбинация с цитостатическими иммунодепрессантами.
При тяжелых поражениях бронхов, трахеомаляции, стенозах гортани и трахеи необходимы хирургические вмешательства: трахеоборонхиальное стентирование, сегментарная резекция бронхов или трахеостомия. Развитие аортальной недостаточности является показанием для протезирования клапана либо участка аорты.
Прогноз при рецидивирующем полихондрите зависит от локализации, тяжести поражения и частоты рецидивов. Продолжительность жизни пациентов после появления первых симптомов рецидивирующего полихондрита колеблется от 10 месяцев до 20 лет.
Диагностика заболевания
Диагностика рецидивирующего полихондрита затруднена многообразием симптомов заболевания. Кроме того, рецидивирующий полихондрит часто протекает в сочетании с другими аутоиммунными недугами.
К настоящему времени не разработано лабораторных и инструментальных тестов для точной диагностики рецидивирующего полихондрита.
При проведении лабораторных анализов выявляется присутствие воспалительного процесса:
- Лейкоцитоз;
- Повышение СОЭ;
- Увеличение концентрации альфа- и гамма-глобулинов.
Для постановки диагноза проводят рентгенографические исследования, позволяющие выявить нарушение функций различных органов.
Таким образом, диагностируется рецидивирующий полихондрит при наличие у больного не менее трех из перечисленных признаков:
- Воспаление ушных раковин;
- Припухлость и болезненность нескольких суставов;
- Воспаления глаз;
- Воспаление хряща носа;
- Нарушение чувства равновесия и снижение слуха;
- Повреждение хрящевой ткани в дыхательных путях.
В качестве дополнительного исследования может быть назначена биопсия пораженной хрящевой ткани.
Дифференциальную диагностику необходимо проводить с ревматоидным артритом, гранулематозом Вегенера, системной красной волчанкой и артериитом Такаясу. При этом следует учитывать, что в 25-35% случаев рецидивирующий полихондрит наблюдается в сочетании с другими аутоиммунными заболеваниями.
Источник: https://israel-clinics.guru/diseases/recidivirujuschij_polihondrit/
Рецидивирующий полихондрит — симптомы, причины, лечение
Рецидивирующий полихондрит — это редкое заболевание, которое характеризуется прогрессирующим воспалением хрящевых тканей, приводящее к разрушению хрящей.
Заболевание одинаково часто встречается у представителей обоих полов. Чаще всего, рецидивирующий полихондрит диагностируют у лиц в возрастной группе 30-50 лет, однако заболевание может развиться и у детей, и у стариков.
Причины развития заболевания
Точные причины, которые вызывают рецидивирующий полихондрит, к настоящему времени неизвестны. Наиболее вероятен аутоиммунный механизм развития заболевания, так как у всех больных в крови обнаруживается большое количество антител к коллагену второго типа.
Кроме того, нельзя отрицать наследственный характер заболевания, так как отмечены семейный случаи заболевания рецидивирующим полихондритом.
Клиническая картина
Симптомы рецидивирующего полихондрита достаточно разнообразны, они могут сильно отличаться по месту поражения, интенсивности и продолжительности. В первые годы течение болезни, как правило, волнообразное, рецидивирующее, в последующем рецидивирующий полихондрит приобретает прогрессирующее течение.
Начало заболевания может симулировать лихорадку неясного характера, у больных отмечается повышение температуры, боль в мышцах, слабость. По мере развития заболевания к общим проявлениям присоединяются локальные.
Поражение ушных раковин
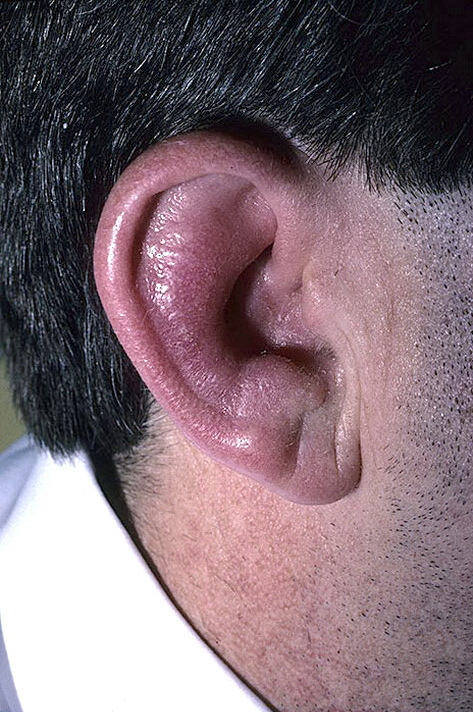
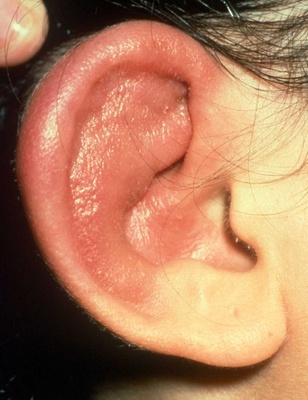
При рецидивирующем полихондрите чаще всего поражаются ушные раковины, этот симптом отмечается у 85-95% больных. Ухо по мере развития воспалительного процесса становится болезненным, отечным, приобретает багровый или фиолетовый оттенок. При этом процесс захватывает только ушную раковину, не повреждая мочку.
Воспаление обычно поражает оба уха. Даже если при первом проявлении болезни будет поражено только одна ушная раковина, то при рецидивах воспаление захватывает другое ухо или обе ушные раковины одновременно.
Воспалительный процесс при рецидивирующем полихондрите держится некоторое время (от нескольких дней до 1-2 месяцев), после чего симптомы исчезают. С каждым последующим рецидивом количество хрящевой ткани в ушной раковине уменьшается, что приводит к ее деформации.
Если воспаление распространяется на внутреннее и среднее ухо, то возможно снижение слуха, а также, расстройство вестибулярного аппарата.
Поражение суставов
При рецидивирующем полихондрите часто отмечается артопатия (этот симптом встречается у 52-85% больных). Поражения выражаются в виде моно- или полиартритов, атралгий.
Рецидивирующий полихондрит может поражать, как крупные, так и мелкие суставы, иногда воспалительный процесс возникает в грудино-реберных сочленениях.
Поражение хрящей носа
У 48-72% больных рецидивирующим полихондритом отмечается поражение хрящей носа. Воспаление сопровождается появлением чувства распирания, заложенности носа, носовыми кровотечениями. При рецидивах происходит постепенное разрушение хряща, в результате чего развивается седловидная деформация спинки носа.
Поражения глаз
Примерно половина заболевших рецидивирующим полихондритом страдает от поражения органов зрение. Заболевание проявляется параличом нервов, регулирующих сокращения мышц глаза, выпячиванием глазного яблока, сопровождающегося отеком.
Поражение органов дыхания
Примерно у четверти больных рецидивирующим полихондритом отмечается поражение органов дыхания. Это одно из наиболее тяжелых проявлений болезни, могущее стать причиной летального исхода.
Если поражена гортань, то у больных отмечается кашель, одышка, боли, затрудненное дыхание, изменение голоса, дисфония. Если рецидивирующий полихондрит поражает бронхи, клиническая картина заболевания становится схожа с бронхиальной астмой.
Поражение сердечнососудистой системы
В каждом четвертом случае заболевания рецидивирующим полихондритом отмечается поражение сердечнососудистой системы. Это форма заболевания относится к категории тяжелых и может стать причиной смерти заболевшего.
У больных отмечается аортальная недостаточность, перикардиты, аритмии.
Методы постановки диагноза
Диагностика рецидивирующего полихондрита затруднена многообразием симптомов заболевания. Кроме того, рецидивирующий полихондрит часто протекает в сочетании с другими аутоиммунными недугами.
К настоящему времени не разработано лабораторных и инструментальных тестов для точной диагностики рецидивирующего полихондрита.
При проведении лабораторных анализов выявляется присутствие воспалительного процесса:
- Лейкоцитоз;
- Повышение СОЭ;
- Увеличение концентрации альфа- и гамма-глобулинов.
Для постановки диагноза проводят рентгенографические исследования, позволяющие выявить нарушение функций различных органов.
Таким образом, диагностируется рецидивирующий полихондрит при наличие у больного не менее трех из перечисленных признаков:
- Воспаление ушных раковин;
- Припухлость и болезненность нескольких суставов;
- Воспаления глаз;
- Воспаление хряща носа;
- Нарушение чувства равновесия и снижение слуха
- Повреждение хрящевой ткани в дыхательных путях.
В качестве дополнительного исследования может быть назначена биопсия пораженной хрящевой ткани.
Как лечить?
Выбор схемы лечения при рецидивирующем полихондрите зависит от тяжести процесса.
- При слабо выраженных симптомах при рецидивирующем полихондрите назначается ибупрофен или друге препараты из группы нестероидных противовоспалительных, например, аспирин.
- При более тяжелом течении рецидивирующего полихондрита показано лечение преднизалоном. Начинается прием с больших доз препарата, затем производится их снижение по мере стихания симптомов.
- В тяжелых случаях может быть назначено лечение иммунодепрессантами, чаще всего, применяют Циклофосфамид.
- При тяжелых поражениях органов дыхания и сердца применяют хирургическое лечение – протезирование аортальных клапанов, трахеоостомия.
Лечение народными методами
Наряду с традиционными методами для лечения рецидивирующего полихондрита применяют методы народной медицины. Перед применением народных рецептов нужно обязательно проконсультироваться с врачом и ни в коем случае не отменять прием назначенных лекарств.
Прием мумие. Принимать мумие курсами по 10 дней. Доза на этот срок – 4 грамма. После завершения курса сделать перерыв на 5 дней и снова повторить десятидневный курс. После 4 курсов приема следует сделать перерыв на 4 месяца. Наружно на пораженные суставы или воспаленные ушные раковины можно делать примочки из 3% раствора мумие.
Полезно будет пить витаминные чаи, приготовленные из листьев и ягод шиповника, брусники и смородины черной.
Профилактика и прогноз
Профилактики для аутоиммунных заболеваний, к которым относится рецидивирующий полихондрит не существует.
Прогноз в отношении полного выздоровления при рецидивирующем полихондрите неблагоприятный. Заболевание имеет хронический характер и тенденцией к прогрессированию и вовлечению в воспалительный процесс все большего количества тканей.
Заболевание может продолжаться от нескольких месяцев от 15-20 лет, летальный исход наступает от сердечной или респираторной недостаточности.
Источник: https://dermalatlas.ru/sistemnye-zabolevaniya/sistemnaya-xondromalyariya-ili-recidiviruyushhij-polixondrit/
Перихондрит (воспаление перихондрия)
Перихондрит — это воспаление слоя соединительной ткани (надхрящницы), которая охватывает и питает большую часть хряща в нашем организме.
Обычно, когда мы говорим о перихондрите, речь идет о воспалительном процессе с участием хрящевых компонентов ушной раковины.
Перихондрит наружной части уха часто является вторичным по отношению к воспалению окружающих тканей (например, отит, травмы, дерматит и т. д.) и, если пренебречь им, он может осложниться и привести к деформирующим рубцам.
В терапии перихондрита в основном используются лекарства, направленные на устранение первопричины.
Что такое перихондрит?
Перихондрит — это воспалительный процесс, который поражает перихондрий (надхрящницу), то есть слой плотной волокнистой соединительной ткани, которая покрывает хрящи и обеспечивает их питанием.
Обычно, когда используется термин «перихондрит», имеется в виду воспаление перихондрия наружной части уха (ушной раковины).
Что такое перихондрий (надхрящница)?
- Перихондрий представляет собой слой компактной волокнистой соединительной ткани, богатой коллагеном, кровеносными сосудами и нервными окончаниями.
- Перихондрий, как своего рода броня, окружает большинство хрящевых структур тела, за исключением суставных поверхностей.
- Питательный обмен хрящевых клеток зависит от перихондрия. В хрящевой ткани нет кровеносных сосудов.
Причины и факторы риска
Обычно перихондрит представляет собой воспаление, вторичное к воспалительному процессу, происходящему из окружающих тканей. В свою очередь, воспаление может распространяться и затрагивать нижележащий хрящ (хондрит).
Наиболее распространенной формой болезни является перихондрит наружного уха. Фактически, учитывая конкретное положение, перихондрий предсердия предрасположен к дерматозам, травмам, укусам насекомых, инфекциям и ожогам, которые могут вызывать и/или поддерживать воспаление.
Перихондрит наружного уха в основном обусловлен:
- травмой;
- наружным отитом;
- экземой и другими дерматозами (например, контактный дерматит из-за длительного использования местных препаратов, опоясывающий лишай, псориаз и т. д.);
- фурункулами внутри ушной раковины;
- укусами насекомых;
- инфекциями (примечание: основными инфекционными агентами, которые подвергаются сомнению, являются Staphylococcus aureus и Pseudomonas aeruginosa);
- разрезы или перфорации хрящевой ткани (вторичные, например, пирсинг);
- отопластика и хирургия среднего уха;
- ожоги;
- суперинфекция отогематомы.
Особенно подвержены риску развития перихондрита люди с системными воспалительными заболеваниями или ослабленной иммунной системой.
Воспаление перихондрия наружного уха обнаруживается прежде всего в связи со следующими патологиями:
Воспаление перихондрия гортани проявляется как осложнение острого ларингита. Эта форма перихондрита возникает во время инфекционных заболеваний (особенно брюшного тифа и туберкулеза) или в результате поражений гортани.
Симптомы и осложнения
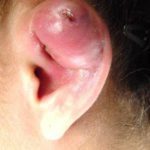
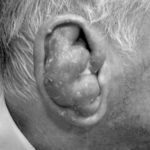
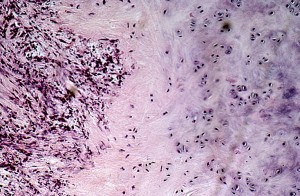
В общем, перихондрит проявляется гиперемией, болью и припухлостью вовлеченной части (см. фото). Впоследствии может возникнуть лихорадка и образование гноя между хрящом и слоем соединительной ткани (т. е. перихондрием).
Если скопление гнойного материала уменьшает или прерывает поступление крови и питательных веществ в хрящ, может произойти отделение перихондрия с обеих сторон от хрящевой ткани. Это явление может привести к аваскулярному некрозу, то есть к разрушению и деформации области, пораженной перихондритом, в течение нескольких недель.
Первые признаки перихондрита наружного уха
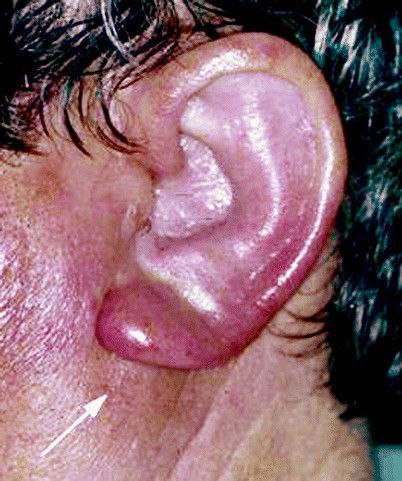
Перихондрит наружного уха обычно начинается с:
- диффузного отека (примечание: отек уха может свести на нет рельефы (см. фото));
- очень сильных и постоянных болей в ушной раковине и в околосуставных тканях;
- покраснения;
- лихорадки (часто температура тела очень высокая).
В некоторых случаях воспаление проявляется гнойным абсцессом, который имеет тенденцию образовываться между перихондрием и нижележащим хрящом.
При неправильном лечении, перихондрит может перерасти в аваскулярный некроз, который приведет к деформации хрящевого скелета ушной раковины; в простонародье это заболевание известно как “гематома ушной раковины”.
Возможные осложнения перихондрита
- Воспаление перихондрия может перерасти в хондрит (воспаление хряща), осложняя клиническую картину.
- Перихондрит наружного уха может быть разрушительным: хрящевой некроз может деформировать часть, участвующую в патологическом процессе.
- Воспаление перихондрия также может повторяться (рецидивировать) и долго длиться (становиться хроническим).
Диагностика
Диагноз перихондрита в основном основан на объективном осмотре (осмотр и физикальное обследование оториноларингологом). На самом деле, посещение врача обычно достаточно, чтобы распознать воспаление перихондрия.
Для того чтобы установить наличие инфекции, можно провести культуральный тест секреций или материалов, взятых из места перихондрита, для правильной идентификации возбудителя и наиболее эффективного лекарственного средства для его уничтожения.
Если этиология не является инфекционной, пациенты должны пройти ревматологическое обследование, чтобы установить наличие васкулита или других патологий.
Лечение и средства терапии
Перихондрит никогда не следует недооценивать, так как воспаление может распространяться и повредить окружающие структуры.
Например, в случае поражения наружного уха, воспаление перихондрия может иметь выраженные рубцевания и привести к закрытию слухового прохода или деформации ушной раковины. Поэтому не исключено, что перихондрит может нарушить слух.
Медикаментозная терапия перихондрита
Если перихондрит спровоцирован инфекцией, врач может назначить пероральную терапию на основе антибиотиков, выбранных в зависимости от тяжести заболевания и бактерий, вовлеченных в процесс. Лечение должно быть начато как можно раньше, чтобы избежать перерастания воспаления в хрящевой некроз, который требует хирургического лечения с удалением некротических тканей и коррекцией рубцов.
Таким образом, пациенты с диффузным воспалением всей ушной раковины могут лечиться вначале антибиотиками на эмпирической основе (например, фторхинолонами).
Независимо от наличия гноя, врач назначит вам антибиотики. Левахин (левофлоксацин) является распространенным фторхинолоновым антибиотиком для лечения перихондрита.
Однако второй антибиотик, такой как тобрамицин, может быть назначен для длительного приема и более агрессивного лечения, если в этом будет необходимость.
Выбор антибиотика будет изменен, в зависимости от результатов теста на культуру и антибиограммы.
Также могут быть назначены системные кортикостероиды для снятия воспаления перихондрия и анальгетики, чтобы облегчить боль.
Другие терапевтические варианты
В зависимости от причины воспаления перихондрия лечение может дополняться различными терапевтическими мерами. Например, если присутствуют какие-либо инородные тела, такие как серьги, пирсинг или осколок(ки), врач может удалить их и посоветовать применение горячих компрессов, чтобы попытаться устранить любые абсцессы.
Нужна ли операция при перихондрите?
Лечение перихондрита может включать хирургическое вмешательство, если необходимо:
- Слить любой гнойный материал: при наличии перихондриального абсцесса (скопления гноя) врач может сделать надрез, чтобы помочь освободиться от скопившегося гноя, позволяя крови течь обратно в хрящ. В течение следующих 24-72 часов на месте надреза остается небольшая дренажная трубка;
- Предотвратить или устранить деформирующие последствия осложнений: для правильного заживления перихондрита наружного уха врач может наложить шов от перихондрия к хрящу. Эта операция выполняется, чтобы избежать деформации ушной раковины.
Прогноз перихондрита хороший, если лечится быстро; как правило, ожидается полное восстановление уха.
Профилактика перихондрита
Иногда предотвратить перихондрит невозможно, как в случае случайных травм. Однако, вы можете увеличить риск развития перихондрита, имея больше пирсингов в непосредственной близости в верхнем ухе. Делая пирсинг уха на мочке, вы можете значительно снизить риск осложнений, связанных с пирсингом уха.
Источник: https://tvojajbolit.ru/otorinolaringologiya/perihondrit-vospalenie-perihondriya/
Проявления и лечение рецидивирующего полихондрита
Рецидивирующий полихондрит – воспалительное заболевание, которое повреждает хрящи и соединительную ткань. Встречается оно очень редко. Предположительно имеет аутоиммунную природу. Чаще происходит поражение ушей, и дальше по убывающей:
- Суставы.
- Носовая перегородка.
- Глаза.
- Трахея.
- Бронхи.
- Гортань.
- Сердце.
- Сосуды.
В начале заболевание протекает с периодами обострения и ремиссии, затем периоды ремиссии исчезают и наступает только прогрессирование. Чаще всего диагностируется в возрасте 40 – 50 лет, пол не имеет значения. Сейчас в мире известно не более 800 случаев.
Клиническая картина
Симптомы рецидивирующего полихондрита разнообразны и могут затрагивать многие органы. Причём рецидивы могут быть как в одной области на протяжении многих лет, так и менять свою локализацию.
Начинается заболевание с лихорадки неясного происхождения, которая сопровождается слабостью и болью в мышцах. Первое место по локализации — примерно 90% всех случаев, занимает ухо. Ушные раковины отекают, становятся фиолетового оттенка, нечувствительны к прикосновениям. Длительность атаки может быть от пары дней до нескольких недель.
В результате длительного воспалительного процесса начинаются изменения в хрящевой ткани, что приводит к деформации ушной раковины, она постепенно теряет свою форму. Если воспаление затронет внутренние части уха, то могут быть проблемы со слухом и вестибулярным аппаратом.
Поражение суставов и носа
На втором месте стоит поражение суставов, при этом может затрагиваться как одна, так и несколько суставных полостей. Кроме крупных и мелких суставных поверхностей поражаются грудинно-рёберные сочленения. При этом возникают сильные боли и ограниченность в дыхании. Но деформации при этой форме панхондрита не возникает.
Симптомы постепенно проходят самостоятельно или при активном лечении препаратами из группы НПВС.
Поражение носа находится на третьем месте по частоте. При этом деформация хряща возникает только при длительно текущей патологии с частыми рецидивами. Во всех остальных случаях основные симптомы – ринорея, заложенность, носовые кровотечения, чувство распирания.
Другие поражения
Более чем у половины пациентов наблюдается поражение глаз, что выражается в таких заболеваниях, как тромбоз сетчатки, ишемическая нейропатия глазного дна, ретинопатия, конъюнктивит, склерит.
Основная причина смерти – поражение лёгких, трахеи и бронхов. Причём оно протекает без каких-либо выраженных симптомов и порой его не удаётся своевременно диагностировать. Ещё одна причина смерти от системной хондромаляции – повреждения патологией сердца и сосудов, которые часто развиваются по типу аортальной недостаточности, аритмии, перикардита и нарушения проводимости.
Диагностика
Редкость заболевания и большое количество клинических проявлений мешают быстро поставить правильный диагноз. Диагноз можно считать достоверным при обнаружении трёх из шести следующих признаков:
- Воспалительный процесс обоих ушей.
- Неэрозивный серонегативный артрит.
- Воспаление носовой перегородки.
- Поражение глаз.
- Воспаление хрящей гортани, трахеи и бронхов.
- Вестибулярные и слуховые нарушения.
При поражении того или иного органа можно выявить симптомы, характерные для артрита, стеноза гортани, системной красной волчанки.
Консервативная терапия
При патологии лёгкой и средней степени тяжести в лечении используются небольшие дозы глюкокортикостероидов — не более 15 – 20 мг. В тяжёлые случаях, которые угрожают жизни пациента, дозы могут быть значительно увеличены и составлять до 40 – 60 мг. Возможна комбинация с цитостатиками и иммунодепрессантами.
Также при тяжёлых поражениях внутренних органов, например, бронхов, трахеи или гортани, необходимо хирургическое вмешательство, чаще всего это трахеостомия. При развитии аортальной недостаточности проводится протезирование клапана аорты либо целого участка этого сосуда.
Прогноз зависит от степени поражения и скорости распространения процесса. От выявления первых признаков заболевания до смерти пациента может пройти от 10 месяцев до 10 лет.
Источник: https://nashynogi.ru/raznoe/proyavleniya-i-lechenie-recidiviruyushhego-polixondrita.html
Рецидивирующий полихондрит

По распространению симптоматики встречаются общие и локальные РП-отклонения.
Причины
До сих пор этиология и патогенез РП-отклонений изучены недостаточно. Приоритетная роль принадлежит аутоиммунному механизму развития недуга и появлению в крови больного антител к коллагену.
- Концентрация хрящ-специфических антител инициирует ХТ-воспаление, при котором хрящевой матрикс утрачивает гликозаминогликаны и происходит инфильтрация пораженного очага лимфоцитами и плазматическими клетками.
- В последующем в таких зонах образуется грануляционная ткань, способствующая ХТ-отторжению (секвестрации) и замещению поврежденных участков соединительнотканными элементами.
- РП-поражению подвержена в первую очередь ХТ-суставов, ушных раковин, бронхов, гортани, трахеи и богатые протеогликанами – сосуды, глаза, внутреннее ухо.
Для РП-патологии свойственно рецидивирующее течение. Она в равной степени поражает лиц мужского и женского пола в возрасте от 25 до 60 лет.
Симптомы
Начало РП-заболевания сопровождается лихорадкой, потерей веса, сыпью на коже и поражением ушных раковин. Они приобретают красно-фиолетовый цвет, становятся болезненными, отечными, немного позднее – обвислыми и дряблыми. При повреждении внутреннего и среднего уха у человека снижается слух, появляется головокружение, тошнота, рвота.
Появление подобных клинических признаков – серьезный мотив для пациента, который должен побудить его записаться на прием к врачу и пройти углубленное обследование.
В течение 1-2 лет болезнь протекает волнообразно, чередуя периоды обострения и ремиссии, после чего РП-изменения приобретают нарастающий характер.
РП-носа обнаруживает себя кровотечением и заложенностью. Продолжительно протекающее местное ХТ-воспаление приводит к разрушению носовой спинки и формированию седловидной конфигурации.
Глазные РП-расстройства – смещение глазного яблока вперед и вниз, отек конъюнктивы, офтальмоплегия, диплопия, снижение остроты зрения. Не исключены повреждения сетчатки, формирование в ней тромбозов.
Вовлечение дыхательных путей отмечается появлением кашля, одышки, болевых ощущений в районе передней стенки трахеи и щитовидного хряща. Прогрессирование фиброзных изменений влечет за собой стеноз трахеи, спадение респираторных ходов, появление дыхательной недостаточности, приступов удушья.
Возможно выявление аортальной и митральной недостаточности, аритмии, перикардита, инфаркта миокарда. Затрагивание болезнью костно-мышечного аппарата подтверждается артралгией и миалгией, а почек – гломерулонефритом и уремией.
Диагностика
Трудность распознавания недуга объясняется неспецифичностью симптоматики и отсутствием патогномоничных лабораторно-инструментальных критериев постановки РП-диагноза.
Исследование крови показывает повышение СОЭ, умеренный лейкоцитоз, низкие титры антинуклеарных антител и ревматоидного фактора.
Для выявления РП-нарушений в мягких тканях и внутренних органах используют рентгенографию и компьютерную томографию. При этом прослеживается ХТ-кальцификация, утолщение и стеноз дыхательных ходов. Магнитно-резонансная томография информативна в отношении кардиологических нарушений.
Вспомогательные инструментальные методы – электрокардиография, эхокардиография, тестирование легочной функции. Для повышения объективности диагностики выполняется гистологическое подтверждение и оценивается результат терапии кортикостероидами. По показаниям проводятся консультации терапевта, ревматолога, офтальмолога.
Лечение
Унифицированных стандартов излечения РП-патологии не существует. Наиболее рациональным методом считается комбинирование глюкокортикоидной терапии с применением цитостатических иммунодепрессантов.
Дискутируется целесообразность задействования для РП-лечения генн-инженерных биологических препаратов – ингибиторов фактора некроза опухолей и анти-СД20 антител. При тяжелых поражениях дыхательной, сердечно-сосудистой систем и образовании косметических дефектов выполняется хирургическое вмешательство.
Профилактика
Меры профилактики предполагают совершенствование методов ранней диагностики, позволяющих предотвратить РП-прогрессирование и возникновение в организме осложнений, угрожающих жизни пациента.
Источник: https://medbooking.com/illness/recidivirujushhij-polihondrit
Полихондрит рецидивирующий (панхондрит, системная хондромаляция)
Полихондрит рецидивирующий (панхондрит, системная хондромаляция, хронический атрофический полихондрит) — генерализованное прогрессирующее воспалительное заболевание хрящевой ткани с вовлечением в процесс органов чувств (глаза, уши, вестибулярный аппарат), приводящее к структурным изменениям хряща вплоть до его полного исчезновения.
Заболевание встречается редко, чаще поражаются лица в возрасте 30-40 лет, но может развиваться также у детей, подростков и стариков.
Этиология и патогенез
Предполагается, что поражение хряща может быть опосредовано иммунопатологическими механизмами. У больных выявляются антитела к коллагену II типа и хрящу, а также циркулирующие иммунные комплексы.
Роль аутоиммунных механизмов подтверждается также наличием наряду с гуморальными клеточных иммунных реакций: лимфоциты периферической крови больных рецидивирующим полихондритом, в отличие от лимфоцитов здорового человека, активно реагируют на экстракт здорового хряща.
Кроме того, у трети больных развиваются сочетанные заболевания с иммунологическими нарушениями: ревматоидный артрит, системная красная волчанка, синдром Шегрена, системная склеродермия, неспецифический язвенный колит.
Клиника
Наиболее типичными клиническими признаками рецидивирующего полихондрита, по данным Э. Р. Агабабовой, являются воспалительные изменения ушных раковин, наблюдающиеся у 58% больных.
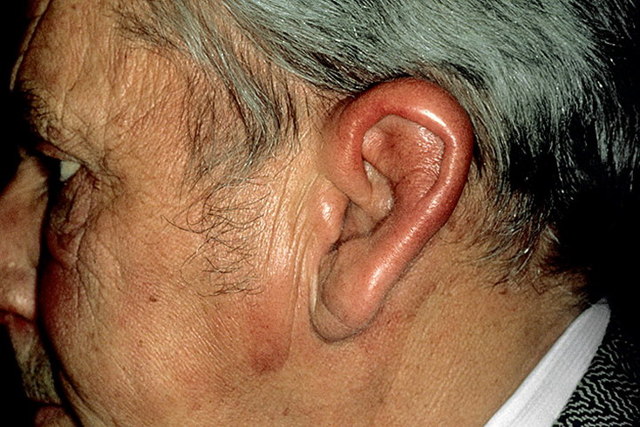
В типичных случаях ушные раковины припухшие, гиперемированы, резко болезненны при дотрагивании к ним; слух при этом может быть значительно снижен из-за воспалительного отека наружного слухового прохода.
В дальнейшем вследствие развития фиброзных изменений ушные раковины деформируются, примерно у половины больных происходит обтурация слуховых ходов и наступает стойкое снижение слуха.
В патологический процесс вовлекается хрящевая перегородка носа (наблюдается у 82% больных) с седловидной деформацией.
Этот признак чаще появляется при обострении процесса, хотя может возникнуть и при первом приступе заболевания. Развитие деформации носа не всегда сопровождается болевым синдромом.
Заболевание сопровождается лихорадкой, наблюдающейся чаще при первых приступах рецидивирующего полихондрита (в 81% случаев).
Отмечается наличие суставного синдрома (у 71-78% больных) в виде артралгий, переходящего олиго- или полиартрита с эрозивными рентгенологическими изменениями при хроническом воспалении суставов.
При рецидивирующем полихондрите происходит поражение хрящей гортани и трахеи, наблюдающееся у 70% пациентов и проявляющееся болезненностью при пальпации.
В тяжелых случаях вследствие отека нарушается дыхание, в связи с чем возникает необходимость в проведении трахеотомии.
В патологический процесс могут также вовлекаться бронхи с развитием коллапса мелких бронхов, приводящим к активации инфекции дыхательных путей, а иногда к асфиксии.
Поражение глаз встречается у 60% больных и проявляется в виде эписклерита, ирита, конъюнктивита, кератита, увеита.
При рецидивирующем полихондрите могут наблюдаться васкулит, гломерулонефрит.
В лабораторных исследованиях обычно выявляются увеличение СОЭ, анемия, гипоальбуминемия, гиперα2- и γ-глобулинемия. Иногда обнаруживается ревматоидный фактор в невысоких титрах.
Течение рецидивирующего полихондрита волнообразное. Заболевание начинается, как правило, остро, затем может принимать хроническое течение с периодическими обострениями, длящимися от нескольких дней до месяцев. С каждым последующим обострением в патологический процесс вовлекается все больше хрящевых структур, и развиваются изменения органов чувств.
Диагностика
Диагноз основывается на наиболее характерных клинических признаках заболевания: поражении ушных раковин, седловидной деформации носа, наличии лихорадки и суставного синдрома, поражении хрящевой гортани, трахеи и бронхов, наличии воспалительных изменений глаз, данных патоморфологии хряща, характеризующейся дегенерацией лизосом и секвестрацией хондроцитов. Учитывается также волнообразное прогрессирующее течение болезни.
Лечение
Для лечения больных рецидивирующим полихондритом в первую очередь применяются кортикостероиды, обычно — преднизолон (по 20-60 мг в сутки).
В дальнейшем доза постепенно снижается до поддерживающей — 5-10 мг в сутки и лечение преднизолоном проводится длительное время (годами), что позволяет предупреждать возникновение обострений заболевания. Терапия стероидами может сочетаться с назначением НПВП и анальгетических средств.
При отсутствии терапевтического эффекта могут применяться иммуносупрессоры, обычно азатиоприн в дозе 150-200 мг в сутки и циклофосфамид — 1-1,5 мг/кг. Используются также экстракорпоральные методы лечения — плазмаферез и карбогемосорбция.
Прогноз в отношении выздоровления неблагоприятный. Длительность заболевания варьирует от нескольких месяцев до 20 лет. Причиной смерти больных являются дыхательная и сердечно-сосудистая недостаточность.
Источник: https://medbe.ru/materials/revmaticheskie-zabolevaniya-raznoe/polikhondrit-retsidiviruyushchiy-pankhondrit-sistemnaya-khondromalyatsiya/
Рецидивирующий полихондрит
Рецидивирующий полихондрит — воспалительное заболевание неизвестной этиологии, вызывающее воспалительные реакции в хрящевых структурах носа, ушей, трахеи и суставов. Это редкое заболевание, встречающееся во всех возрастах во всех странах, поражающее мужчин и женщин с одинаковой частотой.
Считают, что полихондрит — заболевание аутоиммунное.
Впервые оно описано Якш-Варстенхорстом у пациента с системным заболеванием, проявлявшимся отеком наружного уха, разрушением носовой перегородки, лихорадкой и артритом.
Пирсон с коллегами впервые ввели термин «рецидивирующий полихондрит» и подробно описали клинические признаки у нескольких своих больных, наряду с уже существующими в литературе.
Распространенность
Пик заболеваемости полихондритом приходится на пятую декаду жизни.
Более 30% больных имеют ассоциированное, обычно аутоиммунное или гематологическое, заболевание: системный синдром васкулита, системная красная волчанка, перекрестные заболевания соединительной ткани, ревматоидный артрит, спондилоартропатии, синдромы нарушения миелопоэза, болезнь Ходжкина, сахарный диабет и псориаз. Частота заболевания составляет 3,5 случая на 1 млн. Пятилетняя выживаемость составляет около 74%.
Патологическая анатомия
При патологоанатомическом исследовании обнаруживают деструктивные изменения в соединительнотканно-хрящевой зоне, обусловленные действием мононуклеарных клеток, а именно CD4 лимфоцитов.
Также отмечают локальную активацию комплемента, повышение содержания антиколлагеновых антител и клеточную иммунную реакцию на компоненты хряща. Недавно подобные изменения были обнаружены у трансгенных мышей, иммунизированных коллагеном 2 типа.
Данные наблюдения также подтверждают роль аутоиммунного механизма в развитии полихондрита.
Симптомы
Оториноларингеальные нарушения
Один из наиболее характерных симптомов полихондрита — внезапное (или после незначительной травмы) появление болезненного отека и покраснения наружного уха, возникающее в 40% случаев. Сначала отек может быть односторонним, однако в дальнейшем всегда становится двусторонним.
Практически 80% больных з итоге имеют такой отек. Мочка уха обычно остается интактной. Повторные эпизоды воспаления приводят к деструкции хряща наружного уха: ухо становится мягким висящим или плотным фиброзированным. В редких случаях хрящ уха кальцифицируется.
Носовая перегородка претерпевает такие же изменения, как и ушной хрящ, она также может полностью разрушаться. В результате сужения наружного слухового прохода из-за воспалительного отека развивается кондуктивная тугоухость.
Приблизительно треть больных имеют вестибулярные или слуховые нарушения разной степени выраженности на фоне васкулита внутренней слуховой артерии.
Дыхательные нарушения
Обычно возникают охриплость голоса, кашель, чиханье и одышка. Тяжесть указанных симптомов зависит от выраженности воспаления хрящей трахеи. На поражение трахеи и щитовидного хряща указывает болезненность при пальпации.
Локализованное или генерализованное сужение трахеи приводит к невозможности очистить горло, приступам удушья и респираторным инфекциям. К симптомам следует относиться настороженно, поскольку осложнение являемся потенциально летальным.
В различной степени выраженности дыхательные симптомы отмечают приблизительно у 50% больных.
Сердечно-сосудистые нарушения
Васкулит обнаруживают в 10% случаев полихондрита. Поражение мелких сосудов ведет к лейкоцитокластическому васкулиту, среднего калибра — к полиартерииту. Симптомы зависят от типа поражения и ассоциированного заболевания.
Поражение корня аорты нарушает функционирование аортального клапана, что приводит к его недостаточности. Миокардит проявляется нарушениями ритма и даже блокадой сердца.
Глазные симптомы
Поражение глаз при полихондрите может иметь как интра-, так и экстраокулярные проявления. Интраокулярные изменения включают иридоциклит и ретинальный васкулит. Экстраокулярные изменения — периорбитальный отек, паралич наружных мышц глаза, конъюнктивит, кератит, склерит и эписклерит. Выпячивание глазного яблока возникает редко.
Мышечно-скелетные нарушения
Эпизодический серонегативный воспалительный олиго- или полиартрит развивается приблизительно у 30-75% больных. Артрит обычно неэрозивный и недеструктивный, затрагивает как мелкие, так и крупные суставы. Поражение суставных хрящей вызывает симметричное сужение суставной щели. Вовлечение в процесс реберных хрящей приводит к воронкообразной деформации грудной клетки.
Другие симптомы
У 10% больных полихондритом диагностируют сегментарный пролиферативный гломерулонефрит. Часто отмечают системные проявления: лихорадку, снижение массы тела, недомогание. Описано несколько случаев развития миелодиспластического синдрома.
Диагностика
МакАдам и соавт. полагают, что для постановки диагноза рецидивирующего полихондрита необходимы три и более из следующих признаков:
- двусторонний аурикулярный хондрит;
- неэрозивный серонегативный воспалительный полиартрит;
- назальный хондрит;
- воспаление глаз (конъюнктивит, склерит/эписклерит, увеит);
- воспаление хрящей дыхательного тракта (гортанного или трахеальных);
- кохлеарная и/или вестибулярная дисфункция (нейросенсорная тугоухость, звон в ушах и/или головокружение), а также соответствующие результаты биопсии.
В ретроспективных исследованиях в биопсии не было необходимости, и в клинической практике она также необязательна при наличии у больного хондрита обоих ушных хрящей или хондрита множества хрящей. Тем не менее, если анамнез не длительный и клиническая картина неясна, для подтверждения диагноза проводят биопсию.
Как и при других воспалительных заболеваниях, при рецидивирующем полихондрите развивается анемия, повышается скорость оседания эритроцитов, появляется гипергаммаглобулинемия. При макроцитозе следует провести обследование на предмет миелодисплазии. Изменения в анализе мочи отражают патологию почек, что требует исключения гломерулонефрита.
Поражение дыхательного тракта при полихондрите всегда бывает тяжелым осложнением, часто недиагностированным до развития тяжелых нарушений.
Таким образом, всем больным показаны легочные функциональные пробы с оценкой кривых объема потока вдоха и выдоха.
Рентгенологическая оценка с помощью томографии или КТ позволяет выявить воспалительные изменения трахеи и бронхиального дерева, а также наличие стриктур (локализованных или диффузных) и кальцификации.
Для оценки состояния клапанов при полихондрите проводят эхокардиографию, для исключения поражения крупных сосудов — КТ/МРА. Дополнительное обследование зависит от ассоциированного заболевания.
При обнаружении у больного ранних проявлений рецидивирующего полихондрита следует предполагать другой диагноз. Необходимо исключить хондрит, обусловленный стрептококковой инфекцией, локальной грибковой инфекцией, сифилисом или лепрой.
Локальная травма может вызывать воспалительные изменения, напоминающие хондрит. Повреждение хрящей носа с разрушением перегородки может быть результатом травмы, инфекций, гранулематозных заболеваний, а также роста новообразований.
Кроме того, необходимо исключать васкулит крупных и мелких сосудов на фоне заболеваний соединительной ткани.
Лечение
Лечение больных рецидивирующим полихондритом зависит от проявлений заболевания. При умеренной лихорадке, воспалении хрящей ушей и/или носа и артралгиях показаны НПВП. Если симптомы тяжелые или резистентные к НПВП, назначают низкие или средние дозы глюкокортикоидов. Поражение дыхательных путей, почек и васкулит требуют высоких доз глюкокортикоидов.
По мере достижения контроля заболевания дозу глюкокортикоидов снижают. Иммуносупрессоры применяют в качестве препаратов, позволяющих снизить дозу глюкокортикоидов.
Другие лекарственные средства, такие как дапсон, циклоспорин и иммуносупрессивные препараты (азатиоприн, метотрексат, хлорамбуцил и циклофосфамид), оказались эффективными в небольшом количестве случаев.
Недавно при полихондрите с переменным успехом стали применять антитела к CD4 и ингибиторы фактора некроза опухоли (ФНО). Ввиду того что заболевание редкое, контролируемые исследования не проводились.
Поражение трахеи — тяжелое осложнение, приводящее к необходимости интенсивного лечения, включающего трахеостомию, применение стентов при спадении трахеи, назначение глюкокортикоидов и иммуносупрессоров.
Частой причиной смерти становятся присоединение инфекции, иммуносупрессия и системный васкулит. Порок аортального клапана успешно лечат оперативно.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/immunologiya/recidiviruyushhij-polixondrit.html