Парез кишечника – это патологическое состояние, которое характеризуется снижением уровня перистальтики пищеварительной системы и нарушением продвижения пищевого комка по желудочно-кишечному тракту. Нарушение может возникать на фоне многих заболеваний, может свидетельствовать о поражении органов пищеварения и изменении функциональной активности других систем организма.
Парез кишечника
Парез кишечника является одним из самых распространенных послеоперационных осложнений. Специалисты считают, что такое состояние спровоцировано травматизацией брюшины, в ответ на которую развивается защитная реакция в виде снижения активности перистальтики. Поэтому, в большинстве случаев, послеоперационный парез возникает только после обширных операций в брюшной полости.
Наиболее часто паралич развивается после лапаротомии.
Провоцирующие факторы:
- Воспалительные процессы в брюшной полости. Массивное воспаление брюшины сопровождается нарушением перистальтики пищеварительной системы, что может привести к параличу кишечника. К таким состояниям относятся перитонит, флегмона забрюшинной клетчатки.
- Нарушение кровоснабжения кишечника. Снижение перистальтической активности может быть ассоциировано с сосудистым нарушением. Состояние является одним из проявлений острых поражений сердца и артерий, при которых кровь не поступает в кишечник в достаточном количестве. Такое нарушение может быть вызвано аневризмой брюшного сегмента аорты или ишемией миокарда (острым коронарным синдромом). Сосудистые нарушения могут быть и местными. Например, острая гипоксия кишечника наблюдается при тромбозе сосудов брыжейки, которые кровоснабжают нижние отделы пищеварительной системы.
- Нарушение нервной регуляции кишечника. Сократительная активность пищеварительной системы обеспечивается ритмической импульсацией нервных волокон, идущих от центральной нервной системы к кишечнику. Поражение любого сегмента нервного тракта может привести к парезу кишечника. Такое состояние может быть вызвано опухолью или травмой спинного мозга, а также приемом некоторых лекарственных средств.
- Рефлекторные нарушения. Паралич кишечника может развиваться в ответ на какие-либо острые нарушения. Это может быть почечная колика, послеоперационное состояние, сильная интоксикация, тяжелое течение пневмонии.
Симптоматика
- постоянная тошнота;
- рвота, которая на начальных этапах содержит непереваренные остатки пищи, через некоторое время может принимать каловый характер;
- сильное вздутие живота, нарушение отхождения газов;
- умеренные боли без четкой локализации, которые распространяются по всей поверхности брюшной стенки;
- продолжительные запоры, возможно отхождение небольшое количества жидких выделений, однако их объем несопоставим с суточной нормой кала;
- проявление интоксикации организма – повышение температуры, одышка, слабость;
- признаки обезвоживания организма – сухость кожных покровов, жажда, отсутствие мочеиспусканий, тахикардия и снижение артериального давления.
Диагностика
- Анализ клинико-анамнестических данных. Предположить наличие пареза кишечника и установить его причину специалисту поможет подробный рассказ пациента о том, когда появилось и как развивалось заболевание. Большое значение имеет наличие сопутствующих патологий – сосудистых нарушений или расстройств иннервации, которые могут стать причиной развития пареза. Обязательно следует уточнить о наличии в анамнезе недавних операций на брюшной полости.
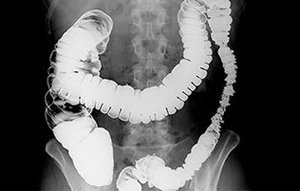
- Рентгенография брюшной полости. Исследование является первичным способом диагностики пареза. На снимках в брюшной полости обнаруживаются заполненные жидкостью петли кишечника. При этом признаки закупорки органа (механической непроходимости) должны отсутствовать.
- УЗИ или мультиспиральная КТ. Методики являются более специфичными и информативными, чем рентгенологическая диагностика. При таком обследовании можно проанализировать активность перистальтики, обнаружить повышенную пневматизацию кишечных петель. Исследования применяются также для выявления причин возникновения пареза пищеварительной системы.
Лечение
Общие мероприятия
После обнаружения пареза кишечника назначается ряд общих мероприятий, снижающих нагрузку на пищеварительную систему и улучшающих состояние пациента. К ним относятся:
- выведение кишечных газов с помощью ректальной трубки или толстого желудочного зонда;
- ограничение питания для снижения энтеральной нагрузки;
- купирование основного заболевания, вызвавшего появление пареза;
- коррекция водно-электролитного баланса.
Медикаментозное лечение
Выраженный парез кишечника требует проведения медикаментозной стимуляции перистальтики. С этой целью пациенту вводится неостигмин. Препарат влияет на кровообращение, поэтому во время его введения врач должен следить за состоянием пациента. При резком снижении частоты сердечных сокращений больному вводится атропин для нормализации сердечного ритма.
При отсутствии эффекта от разового введения препарата проводится массивная инфузионная терапия неостигмином до достижения эффекта (минимум 24 часа). Препарат имеет ряд строгих противопоказаний, поэтому перед его введением требуется тщательное обследование пациента.
Нехирургическая декомпрессия
При выраженном парезе кишечника диаметр органа значительно увеличивается, давление в пищеварительной системе повышается, что чревато рядом осложнений. Поэтому при неэффективности консервативной терапии пациенту проводится декомпрессия, которая способствует снижению давления. Она может осуществляться следующими методами:
- Введение толстого зонда в кишечник под контролем рентгена.
- Эвакуация содержимого в ходе колоноскопии с введением дренажа.
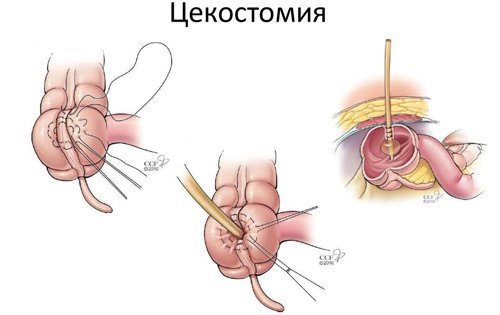
- Чрескожная цекостомия – подведение слепой кишки к поверхности брюшной полости и эвакуация ее содержимого.
Наиболее часто для декомпрессии применяется колоноскопия, так как ее использование имеет минимальную вероятность осложнений.
Хирургическое лечение
При отсутствии эффекта от декомпрессии требуется радикальное хирургическое вмешательство. Его объем определяется индивидуально для каждого пациента. В некоторых случаях можно обойтись открытой цекостомией. В наиболее тяжелых случаях проводится резекция – удаление пораженного отдела кишечника и наложение анастомоза.
Возможные осложнения
Прогноз для пациентов с парезом кишечника определяется множеством факторов: выраженностью нарушений, наличием сопутствующих заболеваний, возрастом пациента. При отсутствии своевременной терапии очень высока вероятность развития осложнений (в первую очередь перфорации и калового перитонита), которые обусловливают высокую летальность при данном состоянии.
Профилактика
- своевременное обращение к врачу при наличии острых состояний;
- правильное ведение послеоперационного периода после абдоминальных хирургических вмешательств;
- ведение здорового образа жизни, правильное питание (см. здесь), снижение уровня стресса.
Источник: https://ProKishechnik.info/zabolevaniya/parez-kishechnika.html
Как проявляется парез кишечника
В гастроэнтерологический практике часто встречается такое патологическое состояние, как парез кишечника. Это не отдельное заболевание, а осложнение, развивающееся на фоне различных патологий. Парез нужно уметь отличать от механической кишечной непроходимости. В последнем случае происходит застой каловых масс из-за препятствия. Это могут быть опухоль, паразиты и инородные предметы.
Развитие пареза кишечника
Парез кишечника — это состояние, характеризующееся низким тонусом гладкой мускулатуры. Это приводит к нарушению продвижения каловых масс. В тяжелых случаях может понадобиться хирургическое лечение.
Данная патология развивается после операции, на фоне заболеваний легких, сердца и органов пищеварительного тракта. В хирургической практике на долю пареза кишечника приходится до 0,2% от всех заболеваний.
В группу риска входят пожилые люди старше 60 лет. Обусловлено это наличием хронических заболеваний и частыми операциями. Нередко парез диагностируется у новорожденных малышей и беременных. Это состояние приводит к паралитической кишечной непроходимости, когда полупереваренная пища застаивается.
Основные этиологические факторы
Парез кишечника обусловлен разными причинами. Выделяют следующие факторы риска развития этого опасного состояния:
- перитонит;
- флегмону;
- проведение операций на кишечнике;
- ишемию на фоне атеросклероза или тромбоза;
- аневризму брюшного отдела аорты;
- ишемическую болезнь сердца;
- поражение нервов на фоне травм спинного и головного мозга;
- острую сердечно-сосудистую недостаточность;
- пневмонию;
- сильный болевой синдром (почечную колику);
- опухоли спинного мозга;
- передозировку блокаторами кальциевых каналов;
- интоксикации.
В основе пареза лежат следующие патологические процессы:
- нарушение иннервации кишечника;
- расстройство кровообращения;
- рефлекторная реакция.
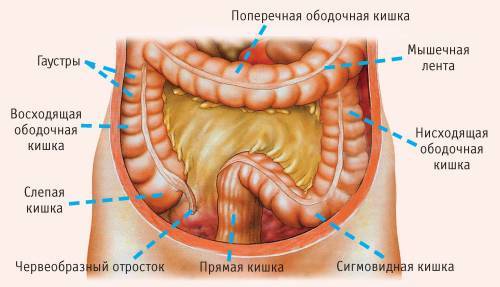
Стенка кишки у человека состоит из нескольких слоев (слизистого, подслизистой основы, мышечного и наружного серозного). На начальной стадии возникает парез гладкомышечных клеток. Это приводит к снижению перистальтики (ритмичных сокращений кишки).
Со временем каловые массы и жидкость застаиваются. Это приводит к повышению давления. На следующем этапе появляются признаки интоксикации организма вследствие застоя продуктов обмена.
К факторам риска развития пареза относится нарушение водно-электролитного состояния.
Как проявляется парез
При парезе кишечника симптомы неспецифичны. Они напоминают воспалительные заболевания (энтерит, колит). Кишка у больных людей плохо сокращается.
Местные симптомы включают умеренную по интенсивности боль, метеоризм (вздутие живота), тошноту, рвоту, нарушение стула по типу запора. Нарушение кишечной проходимости приводит к повышенному газообразованию.
У больных появляются тяжесть в животе и распирающая боль.
Она разлитая и не имеет определенной локализации. Послеоперационный парез кишечника (ППК) часто проявляется тошнотой и рвотой. На ранних стадиях рвотные массы могут содержать остатки полупереваренной пищи. В последующем содержимое приобретает каловый характер. Связано это с тем, что химус забрасывается в вышележащие отделы желудочно-кишечного тракта.
Паралич кишечника проявляется запором. Выраженный парез можно обнаружить в процессе осмотра больного и физикального исследования. Определяются болезненность живота и его вздутие. При аускультации выявляется отсутствие кишечных шумов. В процессе проведения пальцевого ректального исследования легко прощупывается пустая ампула прямой кишки.
Общие симптомы включают:
- умеренное повышение температуры тела,
- учащенное сердцебиение,
- снижение артериального давления,
- одышку,
- поверхностное дыхание.
Респираторные нарушения обусловлены смещением диафрагмы и сдавливанием легких и сердца. При парезе кишечника у детей и взрослых лихорадка является редким симптомом.
Она свидетельствует о развитии осложнений. При наличии послеоперационного пареза с регулярной рвотой имеется риск дегидратации (обезвоживания). Проявляется это головной болью и сухостью слизистых. В процессе физикального исследования часто определяется положительный симптом Лотейссена. При выслушивании кишечной перистальтики выявляются лишь сердечные и дыхательные шумы.
Возможные осложнения пареза
Самолечение и несвоевременное обращение к врачу — основные причины развития осложнений. Парез может привести к следующим последствиям:
- обезвоживание;
- сгущение крови и образование тромбов;
- ишемия стенки кишечника;
- перфорация (прободение);
- перитонит;
- острая кишечная непроходимость;
- кровотечение;
- некроз тканей;
- формирование дивертикулов.
Если в процессе обследования пациента неосторожно использовать колоноскоп, то можно случайно повредить стенку кишки. Риск прободения увеличивается при наличии следующих признаков:
- парез длится более 6 суток;
- увеличение диаметра кишечника;
- отсутствие кала на протяжении недели.
В тяжелых случаях нарушается функция сердца. Проявляется это увеличением пульса и падением артериального давления. При наличии послеоперационного пареза кишечника осложнения встречаются реже. При отсутствии должной медицинской помощи возможен летальный исход.
План обследования больных
При парезе кишечника лечение проводится после установления точного диагноза. Требуются следующие исследования:
- физикальный осмотр, включающий пальпацию, перкуссию и аускультацию;
- УЗИ;
- мультиспиральная компьютерная томография;
- рентгенография в 3 проекциях;
- ирригоскопия.
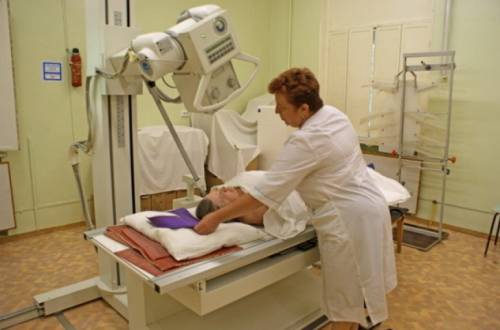
На рентгенограмме определяются раздутые петли кишечника и уровень жидкости. Наиболее информативны УЗИ и томография. Они позволяют выявить скопление газов, растяжение петель кишечника и признаки застоя каловых масс. При этом обструкция отсутствует. Это важное отличие пареза от механической непроходимости.
Большое значение в постановке диагноза имеют результаты опроса и осмотра больного. Указание на недавно проведенную операцию является поводом для того чтобы заподозрить парез. Требуется консультация хирурга и гастроэнтеролога. Дифференциальная диагностика проводится с паразитарными заболеваниями (аскаридозом) и механической непроходимостью кишечника.
Консервативные методы лечения
Для борьбы с послеоперационным парезом кишечника применяются разные методы. В острый период требуется госпитализация в хирургическое отделение. Лечение включает следующие аспекты:
- выведение образовавшихся газов;
- временный отказ от еды;
- устранение основной причины пареза;
- нормализация водно-электролитного состояния;
- улучшение метаболизма;
- стимуляция перистальтики;
- ограничение физической нагрузки;
- применение лекарственных препаратов (Прозерина);
- инфузионная терапия.
Нередко проводится декомпрессия при помощи эндоскопа. Первая помощь больному заключается в избавлении от излишков газа, так как они вредны для организма. Наиболее часто применяемый способ — введение в прямую кишку специальной трубки. Через нее будут выводиться газы. При развитии обезвоживания показана массивная инфузионная терапия.
Из лекарственных препаратов наиболее часто используются Прозерин и Атропин. Последний показан при снижении частоты сердечных сокращений. Консервативное лечение пареза кишечника предполагает использование раствора Прозерина. Лекарство не применяется в случае перфорации, брадикардии и ишемии. Препарат не подходит для лечения беременных.
При отсутствии эффекта от консервативного лечения, увеличении диаметра толстой кишки и парезе длительностью более 3 дней проводится декомпрессия. Она предполагает введение толстого зонда или колоноскопа с последующим дренированием. По строгим показаниям проводится цекостомия. Данная процедура предполагает наложение свища на слепую кишку. Она проводится при высоком риске развития осложнений.
Радикальное лечение и профилактика
Цекостомия — процедура, которая проводится достаточно редко, однако при определенных обстоятельствах обойтись без нее не представляется возможным. В тяжелых случаях организуется открытая операция на кишечнике. Наиболее эффективны такие виды хирургического вмешательства, как резекция и цекостомия.
Примененный метод колоноскопии с дренированием помогает большинству больных, поэтому радикальное лечение проводится редко. Прогноз для здоровья определяется следующими факторами:
- сроки оказания медицинской помощи;
- своевременность обращения пациента к врачу;
- возраст человека;
- наличие осложнений.
В случае перфорации стенки толстой кишки в 40% случаев наблюдается летальный исход. Даже после полного излечения в будущем возможно повторное развитие пареза. Рецидивы наблюдаются преимущественно у пожилых и ослабленных людей. Специфическая профилактика пареза отсутствует. Чтобы снизить вероятность развития этой патологии, нужно соблюдать следующие мероприятия:
- больше двигаться;
- полноценно питаться;
- обогатить рацион клетчаткой и пектином;
- своевременно лечить хронические и острые заболевания кишечника;
- отдавать предпочтение лапароскопическим операциям;
- предупреждать отравления и травмы головного и спинного мозга;
- лечить имеющуюся патологию сердца и легких.
Чаще всего парез развивается в послеоперационном периоде после открытых, полостных вмешательств. В последнее время все чаще проводится эндоскопическое лечение. Оно более безопасно и реже приводит к парезу.
Источник: https://kiwka.ru/kishechnik/parez.html
Послеоперационный парез кишечника
Несмотря на разработанные методы лечения, кишечный парез входит в «десятку» самых проблемных сочетанных патологий гастроэнтерологии и хирургии желудочно-кишечного тракта.
Парез кишечника отдельной патологией не является, а сопровождает ряд тяжелых органических заболеваний.
Деятельность кишечника зависит от его возрастного анатомического и физиологического состояния (изнашивания) – более 70% всех больных, у которых был диагностирован парез кишечника, находились в возрасте более 60 лет. Из-за этого заболевание отнесено в категорию болезней старческого возраста.
Морфологически (то есть, на уровне тканей) при парезе кишечника может наблюдаться воспалительный процесс, но нередко его двигательная активность возникает и без такого вида поражения.
Парез кишечника может возникнуть из-за поражения как органов брюшной полости, так и забрюшинного пространства.
Парез кишечника может поражать как отдельные сегменты кишечника (соседние с ними петли могут быть вообще не затронуты), так и весь тонкий и толстый кишечник.

Ухудшение общего состояния объясняется ухудшением всасывания питательных веществ в тонком кишечнике и интоксикацией из-за всасывания в кровь застойного кишечного содержимого. При часто возникающей рвоте наблюдается прогрессирующее ухудшение общего состояния организма – это происходит из-за потери жидкости.
Парез кишечника также провоцирует нарушения со стороны других органов – в первую очередь, дыхательной и сердечно-сосудистой систем. Это происходит из-за того, что при парезе кишечника развивается вздутие живота, раздутые петли кишечника смещают в диафрагму вверх, сдавливают органы грудной клетки и мешают их нормальной работе.
Нередко перфорация на фоне пареза кишечника возникает из-за врачебного вмешательства (например, во время проведения колоноскопии – исследования толстого кишечника эндоскопом).
Заподозрить парез кишечника на основании клинических симптомов не трудно, но нередко требуется подтверждение диагноза с помощью дополнительных методов исследования – физикальных (осмотр, прощупывание, простукивание, прослушивание живота фонендоскопом), инструментальных и лабораторных.
Изменения, выявленные благодаря лабораторным методам исследования, являются при парезе кишечника неспецифическими и могут быть полезными при оценке его осложнений.
Препаратом выбора для стимуляции работы кишечника является неостигмин, другие препараты не показаны из-за низкой эффективности и возможности осложнений.
Если повторное его введение не дает ожидаемых результатов, то проводят непрерывное внутривенное капельное вливание этого препарата. Длительность такого вливания – сутки и более. Данная методика эффективна в 75% всех клинических случаев.
Введение неостигмина проводят под контролем гемодинамики (пульса и артериального давления), если развилась брадикардия (пульс стал реже, чем в норме) – вводят атропин.
К хирургическим методам кишечной разгрузки относится цекостомия – формирование сообщения слепой кишки с передней брюшной стенкой. После окончания явлений кишечного пареза колотому ликвидируют, слепую кишку погружают обратно в брюшную полость.
Наиболее часто для разгрузки кишечника проводят колоноскопию, которая зарекомендовала себя как чрезвычайно эффективный метод, если при ней вводили дренажные трубки – в 90% всех клинических случаев (против 25% без введения трубок).
Если парез кишечника развился до состояния некроза, проводят резекцию (удаление) пораженной петли кишечника.
Резекцию выполняют с захватом здоровых тканей, так как внешние проявления могут не соответствовать степени нарушений на клеточном и тканевом уровнях (внешне кишка выглядит здоровой, но ткани ее уже скомпроментированы).
Следует иметь в виду, что после такой операции наркотические обезболивающие средства в случае болевого синдрома не назначают, так как они угнетают двигательную активность кишечника – следует применять ненаркотические анальгетики.
При остром животе очень важным является своевременное хирургическое лечение возникших заболеваний – тактика затянувшегося наблюдения является порочной и чревата возникновением пареза кишечника.
Такие острые заболевания живота, как острый аппендицит, перитонит, флегмона забрюшинного пространства, гнойный холецистит (калькулезный и некалькулезный), гнойная форма панкреатита, тромбоз (закупорка) мезентериальных сосудов (артерий и вен брыжейки кишечника), механическая кишечная непроходимость и омертвение печени, должны подвергнуться своевременному хирургическому излечению.
Заболевания других органов и систем способны подтолкнуть к возникновению пареза кишечника при значительном прогрессировании и длительном течении, но их роли в возникновении кишечного пареза нельзя игнорировать.
Возникновения описываемого заболевания можно избежать, если своевременно диагностировать и излечить заболевания и патологические состояния (в первую очередь, травматического происхождения) спинного мозга и периферических нервных окончаний.
Также особо тщательно необходимо выполнять операции на кишечнике, чтобы избежать травматизации нервных окончаний, которая может причинить парез кишечника. Для этого ткани следует отделять друг от друга по возможности так называемым тупым методом (путем сдвигания их тампонами, а не рассечения скальпелем).
В случае угрозы эндогенной интоксикации следует проводить немедленно дезинтоксикационную терапию (при нагноении или омертвении тканей разных органов), чтобы токсины не успели парализовать нервный аппарат кишечника.
В категории пациентов старше 65 лет у каждого пятого больного парез кишечника может развиться повторно с возникновением хронического илеуса (состояния, когда нарушается прохождение пищевого кома по просвету кишечника).
Источник: https://vospaleniekishechnika.life/zabolevaniya/posleoperatsionnyj-parez-kishechnika.html
Послеоперационный парез кишечника
Является вторым по частоте наблюдаемых послеоперационных осложнений.
Дефиниция
Под термином «послеоперационный парез кишечника» (ППК) понимают угнетение двигательной активности желудочно-кишечного тракта в виде нарушения эвакуации его содержимого, что объективно проявляется ослаблением кишечных шумов, накоплением и задержкой отхождения у пациента газов и стула, более или менее выраженным вздутием живота в первые 72 ч после выполнения оперативного вмешательства.
Многие авторы оценивают развитие ППК как защитную реакцию на операционную травму в ближайшие 2 — 3 дня после операции.
В литературе нет единого термина для обозначения состояния, возникающего в результате нарушения моторной деятельности кишечника в послеоперационном периоде. Это состояние называют «послеоперационным метеоризмом», «динамической кишечной непроходимостью», «функциональным стазом кишечника», «послеоперационной функциональной кишечной непроходимостью».
Однако в настоящее время все чаще используется термин ППК, который указывает на то, что ведущим является нарушение двигательной функции кишечника, появившееся в послеоперационном периоде.
Патогенез
Развитие ППК после оперативных вмешательств представляет сложный стадийный процесс.
Считается, что в начальной фазе развития парез имеет функциональный генез и связан с возникающим стрессорным дисбалансом нейрогуморальной регуляции моторной деятельности кишечника, происходящим на экстра- и интрамуральном уровне.
Ряд исследователей считают, что одним из факторов развития ППК являются тяжелые водно-электролитные нарушения в дооперационном периоде, особенно калиевая недостаточность.
По классическим представлениям, нарушение моторной функции ЖКТ в раннем послеоперационном периоде вызвано стимуляцией тормозных нейроэндокринных влияний, обусловленных гипертонусом симпатической нервной системы, которая оказывает тормозящее влияние на моторику ЖКТ.
В дальнейшем при задержке продвижения кишечного содержимого происходит резкое увеличение микрофлоры, изменение ее характера. При этом часто утрачивается одна из основных ее функций – антагонистическая активность по отношению к условно-патогенным и патогенным микроорганизмам.
Последние интенсивно размножаются, начинают активно функционировать, в результате чего нарушается транспорт электролитов, усиливается секреция в просвет кишки. Образующиеся продукты гниения в комбинации с возрастающим количеством микробных токсинов делают содержимое паретически измененного кишечника чрезвычайно токсичным.
Перерастяжение кишечной трубки газами, нарушение микроциркуляции и непосредственное воздействие токсических веществ на слизистую оболочку кишки приводят к нарушениям ее барьерной функции. Чаще всего парез желудочно-кишечного трак встречается после обширных абдоминальных операций, что связано:
- с травмой богатой рецепторами брюшины;
- с циркуляторными расстройствами в стенке органов желудочно-кишечного тракта;
- с повышением тонуса симпатической нервной системы на фоне выброса в кровь большого количества катехоламинов;
- с активацией каллекриин-кининовой системы с избыточным поступлением в кровоток гистамина, брадикинина, протеолитических ферментов и других биологически активных веществ;
- со снижением биологической активности клеток APUD-системы (серотонина [субстанции Р] и мотилина), участвующих в работе мигрирующего миоэлектрического комплекса кишки и периферической гемоциркуляции;
- с дисрегуляторным поступлением секретина, холецисто-кинина и энтероглюкагона.
Диагностика
Диагностика ППК в раннем послеоперационном периоде. До настоящего времени объективные методы контроля над состоянием деятельности органов желудочно-кишечного тракта недостаточно внедрены в клиническую практику. Многие авторы ограничиваются лишь показателями сроков отхождения газов и появления первого стула.
Наиболее перспективным, обоснованным и неинвазивным методом оценки моторно-эвакуаторной функции всех отделов желудочно-кишечного тракта является метод периферической электрогастроинтестинографии.
Принципы лечения ППК
На современном этапе, то большинство авторов склоняются к комплексной терапии, направленной на патогенетическое решение этой проблемы. По мнению Livingston E.N. (1990), назоинтестинальная интубация остается единственным эффективным средством при лечении пареза.
В последнее время оказалось также перспективным раннее начало энтерального (зондового) питания, которое способствует более раннему восстановлению функциональной активности желудочно-кишечного тракта.
Ряд авторов отмечает положительное влияние на моторику кишечника в послеоперационном периоде применение жевательной резинки у больных с послеоперационным парезом.
Имеются сведения о положительном влиянии на моторику желудочно-кишечного тракта использование пробиотиков в пред- и послеоперационном периоде у хирургических больных. Многие авторы предлагают различные схемы медикаментозного воздействия для разрешения послеоперационного пареза.
В обычной клинической практике основными препаратами для лечения парезов остаются антихолинэстеразные (прозерин, убретид и др.), метоклопрамид, эритромицин и др. (адреноблокаторы, симпатолитики). Но их Эффективность не всегда однозначна, а побочные эффекты выражены.
В ряде исследований доказано, что эспумизан (симетикон) можно рекомендовать как эффективное средство для восстановления нормальной моторики кишечника в раннем послеоперационном периоде у больных, перенесших лапароскопические оперативные вмешательства на органах брюшной полости и другие оперативные вмешательства без хирургического повреждения пищевода, желудка, кишечника (эспумизан в виде эмульсии по 2 чайные ложки 3 раза в день в течение 2 дней до операции, с конца 1-х суток после оперативного вмешательства и в течение последующих 5 дней в той же дозировке).
Наиболее патогенетически обоснованным средством лечения ППК является применение серотонина, который (в дозах 0,1 мг/кг [Климов П.К., 1976]) вызывает сильную перистальтическую деятельность желудка и тонкой кишки (результаты подтверждены электрофизиологическими и рентгенологическими исследованиями).
В клинических наблюдениях описан положительный опыт применения серотонина адипината при внутривенном капельном введении в количестве 20 — 60 мг в сутки в ранние сроки послеоперационного периода для восстановления перистальтики при функциональной кишечной непроходимости.
При этом, продолжительность введения препарата составила от 2 до 5 суток, получены удовлетворительные клинические результаты, связанные с быстрой нормализацией кишечной перистальтики.
Источник: http://doctorspb.ru/articles.php?article_id=2950
Парез кишечника после операции: лечение и реабилитация в Москве в отделении Юсуповской больницы
Парез кишечника – состояние, которое сопровождает многие тяжёлые заболевания и характеризуется постепенным уменьшением тонуса кишечной стенки, параличом гладких мышц кишечника. Среди хирургических пациентов всех профилей парез кишечника диагностируется у 0,2% прооперированных больных. Основными проявлениями пареза кишечника после операции являются:
- равномерное вздутие живота;
- тошнота;
- рвота;
- отсутствие кишечных шумов;
- эксикоз (обезвоживание);
- тахикардия (учащённое сердцебиение);
- вторичная дыхательная недостаточность.
Диагностику заболевания врачи Юсуповской больницы проводят с помощью обзорной рентгенографии, ультразвукового исследования и компьютерной томографии органов брюшной полости, колоноскопии, ирригоскопии.
Хирурги проводят комплексное лечение пареза кишечника: консервативную стимуляцию моторики, симптоматическую терапию, декомпрессию кишечника, хирургические мероприятия. Тяжёлые случаи заболевания обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Медицинский персонал осуществляет профессиональный уход, внимательно относится ко всем пожеланиям пациентов и их родственников.
Другие причины пареза кишечника
Парез кишечника может быть обусловлен переломом нижнегрудного и поясничного отделов позвоночника с повреждением и без нарушения целостности спинного мозга. Он развивается при наличии забрюшинной гематомы, сдавливающей сосуды и нервы брыжейки.
Врачи клиники неврологии проводят консервативную терапию пареза кишечника у пациентов с заболеваниями нервной системы с помощью эффективных препаратов, зарегистрированных в РФ.
Парез кишечника является довольно распространённым проявлением заболеваний внутренних органов. Паралич мышц кишечной стенки в 25% случаев развивается на фоне острой патологии органов брюшной полости, реже – при тяжёлых заболеваниях легочной и сердечно-сосудистой системы, эндогенной интоксикации, генерализованной инфекции.
Более 70% пациентов, страдающих парезом кишечника, находятся в возрасте старше 60 лет, поэтому кишечный паралич считают заболеванием лиц пожилого возраста. Парез кишечника может встречаться у новорожденных, детей разного возраста, беременных.
Парез кишечника может развиться в результате воспалительного процесса, локализованного внутри или за пределами брюшной полости (при перитоните, забрюшинных флегмонах и других заболеваниях).
Причиной паретической кишечной непроходимости может быть нарушение кровоснабжения кишечника с развитием ишемии (при необратимой ишемии миокарда, разрыве аневризмы брюшного отдела аорты, острой коронарной недостаточности и) или нарушение иннервации (при опухолевом или травматическом повреждении спинного мозга, приёме блокаторов кальциевых каналов, угнетении синтеза ацетилхолина в нервных окончаниях).
Рефлекторный парез развивается при осложнённом течении пневмонии, почечной колике. Также возможно нарушение моторики при экзогенных и эндогенных интоксикациях.
Симптомы пареза кишечника
Пациенты с парезом кишечника предъявляют жалобы на:
- вздутие живота;
- умеренные распространенные боли в животе, которые не имеют чёткой локализации и не склонны к иррадиации;
- тошноту и рвоту.
В начале заболевания в рвотных массах содержится съеденная пища, желудочный сок. Со временем рвотные массы приобретают каловый характер.
Около 40% пациентов жалуются на запоры и отсутствие отхождения газов, у другой половины газы и кал могут отходить даже после развития клиники пареза кишечника.
Субфебрильная лихорадка (повышение температуры тела до 37,0-37,10С) отмечается не более чем у половины больных. Чаще всего это говорит о наличии осложнений (перфорации кишечной стенки, перитонита).
Значительное вздутие живота на фоне пареза кишечника приводит к смещению диафрагмы и сдавлению органов грудной полости. Клинически это проявляется следующими симптомами:
- одышкой;
- поверхностным дыханием;
- тахикардией:
- снижением артериального давления.
Длительная рвота на фоне пареза кишечника может приводить к обезвоживанию, которое проявляется сухостью слизистых и кожи, снижением темпа диуреза. У пациентов увеличивается окружность живота.
При ощупывании живот умеренно болезненный, при выслушивании определяется значительное уменьшение интенсивности или полное отсутствие кишечных шумов. На фоне полной тишины в брюшной полости выслушиваются дыхательные шумы, сердечные тоны.
Пальцевое исследование прямой кишки выявляет расширенную и пустую ректальную ампулу.
Лечение пареза кишечника
Лечение пациентов с парезом кишечника должно проводиться в отделении реанимации и интенсивной терапии Юсуповской больницы. Начинают терапию с консервативных мероприятий:
- разгрузки кишечника путем выведения газов с помощью газоотводной прямокишечной трубки и толстого желудочного зонда;
- отмены энтеральной нагрузки;
- лечения основного заболевания (причины развития пареза кишечника);
- коррекции водно-электролитных и метаболических нарушений.
В качестве мероприятий, которые улучшают состояние пациента и ускоряют разрешение пареза, используют жевательную резинку (существует ряд научных работ в области гастроэнтерологии, которые указывают на стимуляцию перистальтики при жевании), коленно-локтевое положение пациента, умеренную физическую активность.
Консервативная терапия включает медикаментозную стимуляцию перистальтики неостигмином. Существует 3 методики нехирургической декомпрессии кишечника:
- введение толстого зонда под рентгенологическим контролем;
- чрескожная пункция слепой кишки и цекостомия;
- колоноскопия с последующим введением дренажа.
Эти методики применяют при наличии следующих показаний:
- увеличение диаметра толстого кишечника более 100 мм;
- длительность пареза кишечника более трех суток в сочетании с отсутствием эффекта от консервативной терапии на протяжении 48 часов;
- отсутствие положительной динамики от лечения неостигмином или наличие противопоказаний к его назначению.
Методом выбора при парезе кишечника является колоноскопия. Процедуру не проводят при перитоните, перфорации кишки. Изолированная колоноскопия эффективна у 25% пациентов, в то время как сочетание колоноскопии с введением дренажных трубок – практически в 90% случаев.
Чрескожную цекостомию выполняют пациентам с высоким риском осложнений во время операции, при неэффективности консервативной терапии и колоноскопии с декомпрессией кишечника.
Открытое оперативное вмешательство используют при отсутствии эффекта всех перечисленных выше мероприятий, наличии прободения кишки и перитонита. Хирурги выполняют открытую цекостомию, резекцию поражённого отдела кишечника.
После хирургического лечения наркотические анальгетики не назначают, так как они способны угнетать моторику кишечной трубки.
Реабилитологи Юсуповской больницы для лечения пареза кишечника применяют электростимуляцию желудочно-кишечного тракта. Этот физиотерапевтический метод используется на основании результатов фундаментальных физиологических исследований, которые доказали, что гладкомышечные клетки являются электровозбудимыми и обладают электрическим ритмом, которым можно управлять.
Источник: https://yusupovs.com/articles/rehab/parez-kishechnika-posle-operatsii/