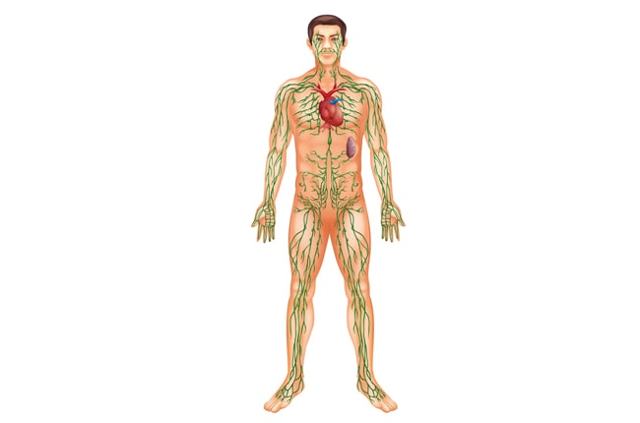
Лимфостаз – патологический синдром (комплекс симптомов), характеризующийся замедлением оттока лимфы от какой-либо анатомической области. Более распространён термин «лимфедема», характеризующийся лимфостазом и возникающими на его фоне изменениями тканей. Распространённый в прошлом термин «слоновость» вышел из употребления.
Далее в статье будет применяться термин «лимфедема».
Лимфостаз: причины, симптомы, лечение
Причины заболевания различны. В основе первичной формы лежит наследственная, генетически обусловленная несостоятельность лимфатической системы. Она может сочетаться с патологией других органов и систем, например с недоразвитием половых желез, инфантилизмом, отставанием в развитии при синдроме Nonne-Meige-Milroy.
К вторичной форме приводят травмы, операции, хронический тонзиллит, лучевая терапия, рожа и т.д.
Симптомы
К основным симптомам относятся деформация всей конечности или её части, плотный безболезненный отёк, утолщение кожной складки, исчезновение венозного рисунка. Реже отмечаются гиперпигментация (усиление окраски), гиперкератоз (огрубение кожи, появление чешуек), грибковое поражение, цилиндрические пальцы, отсутствие ямки при надавливании.
Классификация
Существует несколько классификаций заболевания.
По клиническим формам:
- первичная лимфедема;
- врождённая простая;
- врождённая семейно-наследственная;
- первичная (ранняя и поздняя);
- вторичная.
По степени тяжести:
- Отёк в области тыла стопы, у основания пальцев, исчезающий после отдыха.
- Отёк принимает постоянный характер, распространяясь на голеностопный сустав и голень.
- Возникает выраженная деформация конечности с появлением глубоких кожных складок. Разница в диаметрах поражённой и здоровой конечностей может достигать 20 и более см.
- Присоединяются грубые функциональные нарушения конечности, трофические изменения тканей и общие изменения в организме.
По стадии лимфодинамических нарушений:
- компенсации;
- субкомпенсации;
- декомпенсации.
По типам течения:
- стабильное;
- медленно прогрессирующее;
- быстро прогрессирующее.
Диагностика
Диагностику и лечение проводит сосудистый хирург, иногда инфекционист (если лимфедема возникла на фоне рожистого воспаления). При клиническом осмотре информативны линейные и объёмные измерения.
Их проводят в одно и то же время на симметричных уровнях конечностей (каждые 5 см на голени и 10 см на бедре, отступая от наружной лодыжки). Исходя из полученных данных, рассчитывают коэффициент асимметрии (т.н. формула Альбертсона, 1981):
- КА= (Об-Оз х 100)/Оз,
- где Об – окружность поражённой конечности, Оз – здоровой.
- Метод может использоваться в том числе и самим пациентом.
Лимфоангиография – один из самых показательных методов исследования, он позволяет оценить состояние венозной сети. Для этого вводится внутривенный контраст, после чего выполняется рентгенография исследуемой области.
- Радиоизотопный метод применяется реже из-за необходимости использования изотопов, но с его помощью можно оценить скорость оттока из лимфатических сосудов.
- Ультразвуковая диагностика служит для выявления сопутствующей венозной патологии.
- Рентгеновская компьютерная томография позволяет подробно оценить характер патологических изменений ткани и нарушения их структуры.
Лабораторная диагностика выявляет генерализованные изменения в организме пациента. Как правило, наиболее выраженные изменения наблюдаются в системе свёртывания крови, реже отмечается снижение уровня гормонов щитовидной железы и коры надпочечников.
Лимфедему следует отличать от ряда других заболеваний со сходной симптоматикой. К ним относят артериовенозные свищи, посттромбофлебитический синдром, врождённый частичный гигантизм, гемангиомы, нейрофиброматоз, неопластические образования, отёки при сердечной и почечной недостаточности.
Лечение лимфостаза
Лечение заболевание должно быть комплексным. У всех пациентов с I стадией лимфедемы прибегают к консервативным мероприятиям, включающим медикаментозную терапию, эластическую компрессию и физиолечение.
Медикаментозное лечение
Медикаментозная терапия включает препараты различных групп. Используют антиагреганты для улучшения текучести крови, диуретики для снижения объёма циркулирующей крови, антигистаминные препараты для снятия отёка, витамины. При выявлении инфекционной природы заболевания назначают антибиотики и противогрибковые препараты. Для повышения тонуса сосудистой стенки применяют венотоники.

Немедикаментозное лечение
Эластическая компрессия может проводиться при помощи обыкновенных эластичных бинтов, однако удобнее использовать специализированный трикотаж, подбираемый по размеру и степени компрессии.
Физиотерапия
Физиолечение при лимфедеме эффективно. Во многом это обусловлено возможностью использовать широкий спектр процедур.
- Магнитотерапия способствует снятию отёка и улучшению крово- и лимфообращения. Несомненным достоинством метода является возможность его применения в домашних условиях (аппараты серии АЛМАГ).
- Прессотерапия позволяет улучшить отток жидкости от конечностей за счёт внешней переменной компрессии.
- Криотерапия (в том числе аппарат ХОЛОД-01) повышает тонус сосудистой стенки, снимает чувство распирания.
- Электромиостимуляция (в том числе аппарат СТИМЭЛ) икроножных мышц усиливает работу так называемой «венозной помпы», улучшая отток венозной крови и лимфы от нижних конечностей.
- Фонофорез с гидрокортизоном купирует воспалительный процесс, снимает отёчность.
Хирургия
Хирургическое лечение проводится при отсутствии эффекта от консервативных мероприятий. Выбор хирургической тактики зависит от состояния поражённой анатомической области. Если преобладает отёчный компонент, то эффективны операции на лимфатических сосудах.
Возможно соединение лимфатических сосудов с венами (наложение лимфовенозного анастомоза), что позволяет лимфе оттекать в венозное русло. Одновременно или отдельно выполняют перевязку несостоятельных лимфатических сосудов.
При выраженных изменениях мягких тканей производят радикальные операции – иссечение кожи и подкожной клетчатки с последующей кожной пластикой.
Профилактика
Специфической профилактики не существует. Необходимо вести здоровый образ жизни и своевременно лечить очаги хронической инфекции.
В заключение следует отметить, что лимфедема – нечасто встречающееся заболевание, которое может вызвать затруднения как у пациента, так и у врача. При своевременной диагностике оно хорошо поддаётся лечению.
Источник: https://Dr.Elamed.com/stati/limfedema/
Лимфедема нижних конечностей: лечение и причины
Лимфедема (лимфостаз) – патологическое накопление лимфатической жидкости в межклеточном пространстве различных частей тела. Лимфостаз может возникать вследствие как приобретенного нарушения транспорта лимфы, так и врожденного. Лимфедема чаще всего поражает нижние и верхние конечности. Заболевание может быть первичным или вторичным.
Что представляет собой лимфедема?
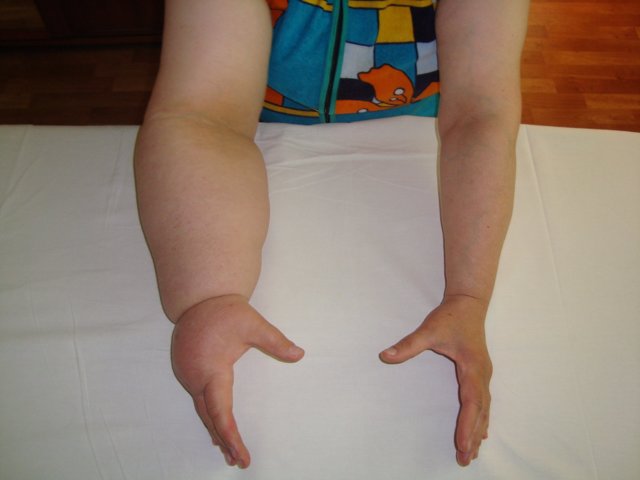
Что такое лимфедема? Это видимое и ощутимое опухание части тела, которое возникает в результате застоя лимфатической жидкости.
В международной классификации болезней 10-го пересмотра (МКБ-10) лимфедема обозначается кодами I89.0, I97.2, Q82.0.
Лимфа – это бледно-желтая жидкость, содержащая плазму крови и некоторые белые кровяные клетки: лимфоциты. Лимфа течет через лимфатические сосуды и попадает в лимфоузлы, где она «отфильтровывается».
Нормальная функция лимфатических сосудов заключается в возвращении белков, липидов и воды из межклеточного пространства во внутрисосудистое; 40-50% сывороточных белков транспортируется по этому пути каждый день. Межклеточная жидкость способствует питанию тканей.
Около 90% жидкости возвращается в кровоток через венозные капилляры. Остальные 10% состоят из высокомолекулярных белков, которые слишком велики, чтобы легко проходить через венозные капиллярные стенки.
Поэтому белки перемещаются через многочисленные фильтрующие лимфатические узлы на пути к венозному кровообращению.
Отек, характерный для лимфедемы, возникает, когда движение лимфы в лимфатической системе нарушается: хронический лимфатический застой задерживает жидкость в межклеточной ткани, что приводит к развитию отека. Поврежденная часть тела может сильно измениться в размерах. Опухание ног и рук часто является результатом операции, в ходе которой потребовалось удалить лимфатические узлы.
Лимфедема возникает очень редко; женщины страдают примерно в 9 раз чаще, чем мужчины. Лимфедема обычно развивается у молодых людей в возрасте от 15 до 20 лет. Лишь примерно в 17% случаев лимфедема возникает после 35 лет.
Симптомы
Независимо от причины для любой лимфедемы характерны следующие симптомы: часть тела, пораженная лимфостазом, опухает и заметно увеличивается в размерах. Боль обычно не возникает при лимфедеме нижних или верхних конечностей.
На ранних стадиях заболевание может протекать бессимптомно. Поэтому так важны профилактические обследования. Своевременное выявление болезни помогает предотвратить развитие осложнений различной степени тяжести.
Лимфедема может иногда иметь очень разную симптоматику в зависимости от основной причины. На основании клинических симптомов можно отличить первичную лимфедему (наследственную) от вторичной (приобретенной).
Первичная лимфедема часто распространяется по обе стороны пальцев ног и стопы.
Другим типичным проявлением первичной лимфедемы верхних и нижних конечностей считают признак Стеммера: пальцы принимают квадратную форму при давлении или нажатии на их поверхность.
В дальнейшем первичная лимфедема распространяется на ноги. Вся нога может изменить свою форму. Поврежденная кожа также подвержена инфекции.
Вторичная лимфедема имеет другие симптомы. Заболевание распространяется от плеча по направлению к руке или ноге. Вторичная лимфедема обычно возникает только с одной стороны тела. Последствия могут быть такими же, как и при первичной форме.
Причины
Лимфедема верхних, а также нижних конечностей может иметь много разных причин. В большинстве случаев блокада лимфатических узлов приводит к увеличению лимфатического давления. Из-за повышенного давления в сосудах лимфа из лимфатических каналов поступает в окружающие ткани. В редких случаях лимфедема вызвана измененным составом лимфы.
Другие причины включают повреждение генетической информации или общие заболевания, связанные с застоем венозной крови.
Первичная лимфедема развивается без очевидных причин или из-за мальформации (врожденной аномалии) лимфатической системы. В зависимости от причины первичная лимфедема может присутствовать от рождения или развиваться в течение жизни.
Первичная наследственная лимфедема вызвана наследственным расстройством развития. В результате у пациента имеется слишком мало лимфатических сосудов или они сильно деформированы, поэтому неспособны выполнять свою функцию. Первичная форма часто затрагивает ноги с обеих сторон и обостряется во время менструации у женщин.
Основные виды первичной лимфедемы:
- наследственная лимфедема I типа (синдром Нонне-Милроя): врожденная аномалия лимфатической системы, которая вызывает врожденную лимфедему;
- наследственная лимфедема II типа (синдром Мейжа): обычно развивается только в период полового созревания. Девочки страдают от заболевания гораздо чаще, чем мальчики. Другие симптомы включают карликовость, избыточный вес и умственную отсталость.
Первичная лимфедема, причину которой не удаётся выявить, возникает главным образом в результате изменений в лимфатических сосудах. Заболевание развивается в возрасте от 15 до 20 лет. В 50% случаев лимфедема ограничена одной ногой. Женщины более часто страдают от заболевания, чем мужчины.
Лимфедема, которая вызвана различными приобретенными причинами (например, заболеваниями, травмами) называется вторичной. Основные факторы риска развития вторичной лимфедемы:
- травмы или растяжения руки, ноги, груди, а также шрамы различного происхождения;
- удаление новообразования молочной железы (после мастэктомии);
- ожирение: повышенный риск возникновения вторичной лимфедемы после удаления рака молочной железы при ожирении увеличивается на 40-60%.
Не только состояние после удаления рака молочной железы рассматривается как причина вторичной лимфедемы. Различные формы рака также могут играть определенную роль в развитии лимфедемы: болезнь Ходжкина или некоторые лейкозы.
Другие причины вторичной лимфедемы:
- застой венозной крови;
- воспаление лимфатических сосудов (так называемый лимфангит);
- хроническая сердечная недостаточность;
- портальная гипертензия;
- периферическая сосудистая хирургия;
- липэктомия (удаление избытков жировой ткани);
- ожоги;
- укусы насекомых;
- внешнее давление;
- инфекция простого герпеса может вызвать лимфангит и результирующую лимфедему;
- паразитарные заболевания(филяриоз и др.).
Осложнения
Если своевременно лечиться, лимфедема не вызывает осложнений.
Нелеченая лимфедема часто приводит к различным осложнениям: в дополнение к отеку мягких тканей открываются каналы в кожном покрове, позволяющие бактериям проникать в подкожное пространство.
Если заболевание стремительно развивается, могут возникать серьезные повреждения кожи. Если отек возникает в мошонке, она может значительно увеличиваться в размерах.
Мошоночная лимфедема может привести к эректильной дисфункции.
На более поздних стадиях лимфедема вызывает сильное воспаление и раздражение кожи. На пораженных участках формируются волдыри, корочки и экзема. Кроме того, часто возникают нарушения обмена веществ в ткани пораженной конечности. В худшем случае могут возникать эрозии или язвы различной степени тяжести.
К осложнениям лимфедемы относятся также гиперкератоз, рожистое воспаление, лимфоангиосаркома, рецидивы лимфангита, тромбоз глубоких вен. У некоторых пациентов может развиться белковая недостаточность. Осложнения после операции распространены и включают гематомы, некроз кожи и обострение отека стопы или руки.
Диагностика

Диагностика начинается с физического осмотра пациента и сбора анамнеза. При диагностировании важно различать две формы лимфедемы: первичную и вторичную. Первичную лимфедему ног можно диагностировать с помощью осмотра пальцев. В отличии от венозного отека пальцы имеют квадратную форму.
Особенно важным для диагностики первичной лимфедемы является так называемый знак Стеммера: кожу на тыле II пальца стопы невозможно собрать в складку.
Для постановки диагноза методы визуализации не требуются, но их можно использовать для оценки степени вовлеченности тканей в патологический процесс.
Основные исследования, которые рекомендовано выполнить при лимфедеме:
- рентгенография для исключения аномалии костей;
- компьютерная томография: при подозрении на злокачественные заболевания;
- магнитно-резонансная томография;
- лимфография с индоцианином зеленым;
- ультрасонография: оценка лимфатических и венозных сосудов;
- лимфосцинтиграфия: оценка лимфатической системы.
Поскольку вторичная лимфедема, в отличие от первичной формы и венозного отека, связана с заболеванием или повреждением тела, важно определить основную причину. При диагностике врач может также определить стадию заболевания: это важно для составления правильной схемы лечения.
На основании клинических симптомов различают 4 стадии лимфедемы. 1 и 2 стадии являются обратимыми: лимфедема может быть полностью устранена с помощью простых методов лечения. 3 и 4 стадии считаются необратимыми состояниями.
Основные стадии лимфедемы:
- 1 стадия: отек не виден снаружи, но транспортная способность лимфатической системы уже снижена;
- 2 стадия: отек конечности возникает преимущественно в вечернее время суток;
- 3 стадия: начало пролиферации соединительной ткани (фиброз) и возникновения необратимых симптомов;
- 4 стадия: аномальное опухание частей тела. В результате хронического лимфатического стаза очень сильно опухают ноги. Отек и изменения тканей необратимы, кожа утолщена и затвердевает.
Как проводится лечение?
При лимфедеме рекомендуется следовать некоторым правилам поведения: если у пациента 3 или 4 стадия болезни, успех терапии зависит от минимизации внешнего давления на различные участки тела.
Не рекомендуется надевать плотную или очень тугую одежду. Необходимо избегать травм там, где это возможно.
При первых признаках воспаления – покраснение, лихорадка или озноб – лучше сразу обратиться к врачу.
Первичная лимфедема
Если лимфедема вызвана наследственными причинами, понадобится комплексная терапия. Лечение включает:
- лимфатический дренаж с помощью массажа тканей;
- медикаментозную терапию;
- аппаратную пневмокомпрессию и компрессионную терапию с использованием специальных повязок или долговременных компрессионных чулок;
- гимнастику;
- уход за кожей ног (или рук) для предотвращения язв или травм и последующего их инфицирования;
- хирургическое вмешательство.
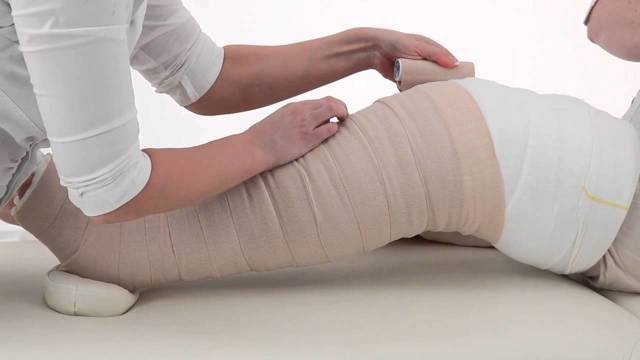
Ручной лимфатический дренаж, который полезен против первичной лимфедемы, является формой массажа. Целью этого лечения является уменьшение блокады лимфатических сосудов. Массажист оказывает давление на кожу кончиками пальцев в направлении лимфатических сосудов, чтобы освободить заблокированную лимфу.
Лечение некоторыми лекарствами может быть полезно против первичной лимфедемы. Мочегонные средства (диуретики) полезны на начальной стадии болезни; однако важно, чтобы пациент не принимал их в долгосрочной перспективе. При рецидивирующем воспалении кожи может потребоваться длительное лечение антибиотиками.
Бензопироны (включая Кумарин и флавоноиды) представляют собой группу препаратов, которые оказались успешными при лечении лимфедемы. Бензопироны помогают уменьшить избыточную жидкость, уменьшают отечность, снижают температуру кожи и уменьшают количество вторичных инфекций.
Было установлено, что ретиноиды могут эффективно лечить хронические изменения кожи, вызванные лимфедемой 3 и 4 стадий. Считается, что эти методы лечения снижают кератинизацию кожи, воспалительные и фиброзные изменения.
Лактат аммония действует как увлажнитель при нанесении на кожу. Кроме того, препарат может уменьшить вероятность возникновения инфекционных кожных заболеваний на 50%. В лосьонах лактат аммония используется для уменьшения экземы и зуда.
Хирургическое лечение заключается в создании обходных путей оттока лимфы.
Вторичная лимфедема
Если у пациента вторичная лимфедема, лечение направлено на основную болезнь; например, если лимфостаз вызван злокачественной опухолью, требуется комплексная терапия. При лечении раковых заболеваний не используют непроверенные методы альтернативной медицины. Как правило, назначают химиотерапию, лучевую; лечение цитокинами или моноклональными антителами.
Прогноз и профилактика

Невозможно предотвратить развитие наследственной лимфедемы. Пациент может свести к минимуму риск возникновения приобретенной (вторичной) лимфедемы. Рекомендуется избегать избыточного веса, поскольку после терапии рака молочной железы существует повышенный риск развития вторичной лимфедемы. Риск снижается более чем на 40-60%, если индекс массы тела составляет менее 25.
Прогноз зависит от наличия осложнений основной болезни (при вторичной форме), стадии лимфедемы и состояния здоровья пациента. Первичная лимфедема обычно не прогрессирует: состояние стабилизируется после нескольких лет активности.
Пациенты с хронической лимфедемой в течение 10 лет имеют 10% риск развития лимфангиосаркомы – самого страшного осложнения этого заболевания. Пациенты с этой опухолью обычно имеют красновато-фиолетовое окрашивание кожи. Лимфангиосаркома очень агрессивна, требует радикальной ампутации вовлеченной конечности и имеет неблагоприятный прогноз.
5-летняя выживаемость при лимфангиосаркоме составляет менее 10%, при этом средняя выживаемость после диагноза составляет 19 месяцев. Эта злокачественная дегенерация чаще всего наблюдается у пациентов с синдромом Стюарта-Тривса.
Совет! Лечение лимфедемы народными средствами может принести больше вреда, нежели потенциальной пользы.
Перед употреблением любых народных рецептов рекомендуется консультироваться с врачом, поскольку ингредиенты могут взаимодействовать с принимаемыми препаратами и вызывать непредсказуемые и, в некоторых случаях, опасные для жизни побочные действия. Правильную и эффективную схему лечения с использованием традиционных методов назначит врач.
Источник: https://limfouzel.ru/limfa/limfedema/
Лимфедема нижних конечностей: причины, симптомы, лечение
Лимфедемой называют нарушение оттока лимфы, приводящее к возникновению нарастающего отека мягких тканей. Чаще всего подобное нарушение в лимфотоке происходит в нижних конечностях.
По данным статистики, от лимфедемы в мире страдает около 10 млн. человек – примерно каждый десятый житель планеты. Чаще врожденная форма этого недуга выявляется у женщин.
Причины
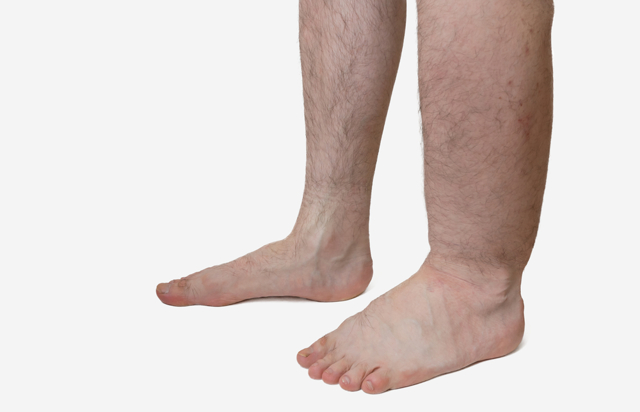
Лимфедема — это нарушение оттока из нижних конечностей лимфы, приводящее к отеку их тканей. Существует две формы лимфедемы – первичная (врожденная) и вторичная (приобретенная).
Врожденная форма лимфедемы нижних конечностей развивается из-за нарушений в формировании лимфатической системы во внутриутробном периоде развития. Только в 6% случаев эта патология может провоцироваться наследственными синдромами (Мейджа и Нонне-Милроя).
У остальных 94% больных заболевание вызывается неблагоприятными факторами, которые влияют на организм беременной и приводят к врожденной а- или гипоплазии лимфатических сосудов. Первые симптомы заболевания начинают возникать в детстве или юности. Чаще данная патология обнаруживается у девочек и девушек до 18 лет. Толчком к ее развитию часто становится половое созревание.
Нередко при компенсированном течении заболевание начинает быстро прогрессировать после травмы или беременности.
Приобретенная лимфедема нижних конечностей выявляется чаще, чем первичная, и является следствием других заболеваний и состояний:
- инфекционные заболевания, приводящие к воспалению кожи и подкожно-жировой клетчатки (например, рожа);
- хроническая венозная недостаточность при тромбофлебитах и при варикозной болезни;
- поражение лимфатических узлов при туберкулезе и других заболеваниях;
- травмы;
- ожоги;
- хирургические операции, при которых удаляются или повреждаются лимфоузлы;
- последствия облучения в области лимфоузлов;
- новообразования мышц, мягких тканей и липомы;
- паразитарные инвазии лимфатической системы;
- отеки на фоне заболеваний почек и сердца;
- длительная неподвижность больного.
Под воздействием вышеописанных негативных факторов и в силу анатомических особенностей, заключающихся в низкой сократительной способности лимфатических сосудов, происходит нарушение транспортной функции лимфы. Из ног лимфа должна поступать вверх, преодолевая силу своей тяжести. Поврежденные сосуды и клапаны в них не могут справляться с обратным током лимфы, и она застаивается.
Из-за лимфостаза из окружающих тканей выделяется жидкость (мукополисахариды, белок и другие биологические вещества), которые пропитывают стенки сосудов. Из-за этого в кровеносных и лимфатических сосудах разрастается соединительная ткань и развивается гиалиноз, приводящий к уплотнению стенок капилляров и нарушению микроциркуляции крови в ногах.
Недостаточное поступление с кровью кислорода приводит к нарушению обмена веществ, и мягкие ткани ног становятся толстыми и уплотненными. Они легко поддаются повреждениям и подвергаются трофическим изменениям.
Из-за повышения вероятности инфицирования у больного часто возникают эпизоды рожистого воспаления, которые приводят к воспалению лимфатических сосудов, вызывающему их закупоривание.
Еще большее поражение лимфатических сосудов вызывает постоянное нарастание отека.
Симптомы
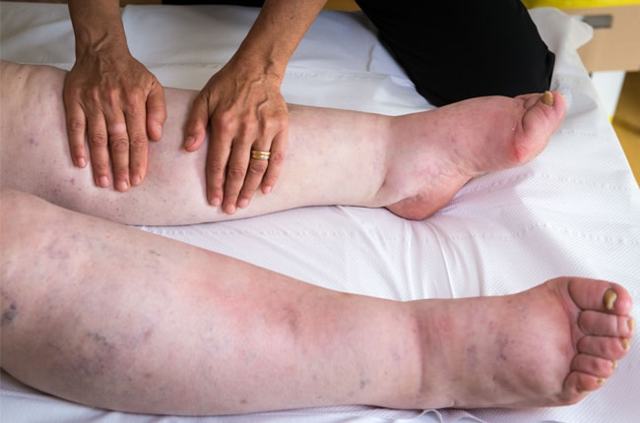
При врожденной лимфедеме безболезненный и плотный отек сначала появляется на пальцах ног, стопе и голеностопном суставе. Впоследствии он постепенно распространяется на голень и бедро. При вторичной лимфедеме отек возникает несколько ниже места поражения лимфатических сосудов и со временем распространяется на нижележащие отделы ноги.
Конечность больного с лимфедемой становится похожа на колонну. В ней возникают боли, тяжесть и ощущения распирания. Из-за отечности мягких тканей суставы ограничиваются в подвижности. Кожа над ними становится складчатой. На ноге исчезает рисунок подкожных вен. Кожные покровы из-за отека становятся утолщенными, грубыми и бледными. Их поверхность напоминает апельсиновую корку.
Выраженность отека при лимфедеме зависит от стадии заболевания. Условно выделяют три стадии: первую, вторую и третью.
На первом этапе отеки возникают только после воздействия провоцирующих факторов: физической нагрузки, долгого стояния, чрезмерного объема выпитой жидкости или жаркой погоды. Они появляются нечасто, не сопровождаются дискомфортными ощущениями и выражены только в вечернее время.
Утром отечность устраняется, и отсутствие значительного дискомфорта приводит к тому, что больной не задумывается о необходимости визита к врачу.
Постепенно отеки возникают все чаще, не спадают и доставляют неприятные ощущения и боли. Такое прогрессирование заболевания указывает на развитие второй стадии патологии. При надавливании на отечную кожу на ее поверхности остается вмятина.
Нога увеличиваются в объеме и приобретает вид колонны. Из-за постоянных отеков увеличивается масса тела, и этот момент также затрудняет передвижение больного. Кожа на пораженных участках грубеет и утрачивает свою эластичность.
Обычно именно на этом этапе заболевания пациенты обращаются к врачу.
При отсутствии лечения недуг прогрессирует и приводит к развитию слоновости – третьей стадии лимфедемы. Нога полностью утрачивает свои естественные очертания, и ее суставы существенно ограничиваются в подвижности (вплоть до деформирующего остеоартроза). На кожных покровах начинают возникать трофические язвы, которые могут становиться причиной развития сепсиса и некроза.
Осложнения
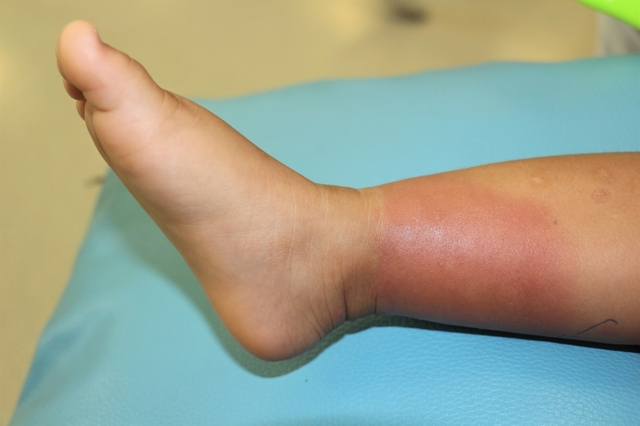
Длительно существующая лимфедема может приводить к развитию ряда осложнений, одним из которых является рожистое воспаление пораженных тканей.
Лимфедема нижних конечностей может осложняться следующими состояниями:
- гиперкератоз;
- свищи между пальцами;
- рожистое воспаление;
- флегмоны.
При длительном течении вторичной лимфедемы возможно развитие лимфоангиосаркомы.
Диагностика
Заподозрить развитие лимфедемы врач может по анализу данных жалоб больного, осмотра конечности и анамнеза болезни и жизни (наличие сопутствующих заболеваний, травм и пр.). Для определения качества лимфооттока проводится прямая лимфография. Эта диагностическая процедура выполняется после местного обезболивания.
Для выявления лимфатических сосудов в основание первого пальца вводится специальный краситель. Спустя 10 минут выполняется разрез кожи на тыльной стороне стопы, в котором определяются прокрашенные лимфатические сосуды. В один из выделенных сосудов вводится рентгеноконтрастный препарат, который заполняет сосуды и позволяет оценивать их проходимость. После этого проводится серия снимков ноги.
При нормальной проходимости лимфатический сосуд равномерно заполняется контрастом, и его ширина остается одинаковой по всей длине. У больных с врожденной лифедемой определяется гипоплазия лимфатического русла, а при вторичной лимфедеме визуализируется изменение формы сосудов и поступление лимфы в мягкие ткани.
Ранее для оценки динамики заболевания широко использовалась лимфосцинтиграфия.
Во время этого исследования в организм больного вводятся радиоактивные изотопы, по распространению которых специалист может оценивать качество диффузного, магистрального и коллатерального лимфотока и выявлять лимфостаз. Сейчас для оценки лимфтока больным чаще назначается не лимфосцинтиграфия, а другие, более безопасные, методики исследования:
- дуплексное сканирование сосудов нижних конечностей;
- КТ и МРТ.
Лечение
Консервативное лечение при лимфедеме нижних конечностей возможно только на ранних стадиях заболевания, когда в мягких тканях еще нет органических изменений. Терапия направляется на замедление прогрессирования недуга и в некоторых случаях позволяет добиваться регрессирования симптомов.
При консервативном лечении больному назначаются следующие мероприятия:
- ношение компрессионного трикотажа;
- соблюдение диеты (ограничение потребления соли и жиров, борьба с ожирением);
- лечебная физкультура;
- лимфодренажный массаж (ручной, аппаратный, гидромассаж);
- прием препаратов для улучшения микроциркуляции (Трентал, Компламин, Солкосерил и др.);
- прием диуретиков (Диувер, Лазикс);
- прием флебопротекторов (Детралекс, Аэсцин, Венорутон, Дафлон и др.);
- прием витамина С и витаминов группы В для улучшения питания тканей.
- физиотерапевтические процедуры (амплипульсофорез ферментов, реинфузия облученной ультрафиолетом крови, электростимуляция).
При неэффективности консервативной терапии больному показано хирургическое лечение лимфедемы нижних конечностей, которое направляется на перенаправление тока лимфы из лимфатических сосудов в вены ног. Эта микрохирургическая сосудистая операция выполняется после предварительного окрашивания лимфатических сосудов.
После этого хирург выделяет максимальное количество сосудов в области треугольника Скарпы на бедре или в подколенной ямке, рассекает их и выполняет лимфовенозные (ЛВА) и лимфонодовенозные (ЛНВА) анастомозы, обеспечивающие отток лимфы в ветви подкожных вен. На ранних стадиях эти операции полностью устраняют лимфостаз.
В запущенных случаях вмешательство помогает добиваться существенного уменьшения отека мягких тканей и уменьшения объемов конечности.
К какому врачу обратиться
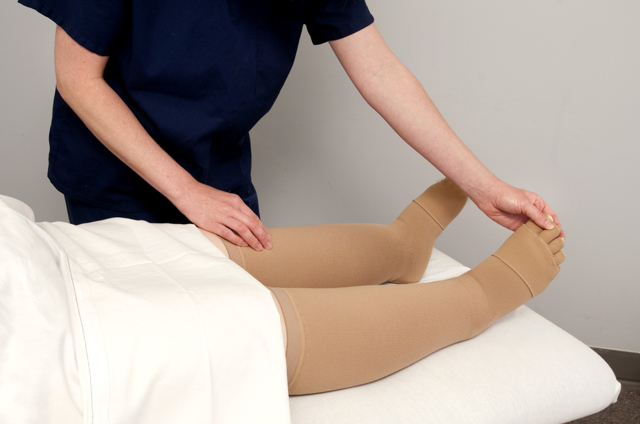
В лечении лимфедемы в комплексе с иными мероприятиями эффективны ношение компрессионного трикотажа и методики физиотерапии, в частности, лимфодренажный массаж.
При появлении отеков в области стопы, голени, икроножных мышц и бедра, ощущений распирания и болей, изменения внешнего вида кожных покровов и увеличения объемов ноги следует обратиться к сосудистому хирургу.
После проведения ряда исследований (прямой лимфографии, дуплексного сканирования сосудов нижних конечностей, КТ, МРТ и др.) врач определит тактику дальнейшего лечения, которое может быть консервативным или хирургическим.
Лимфедема нижних конечностей сопровождается нарушением оттока лимфы и возникновением отеков мягких тканей. У больных с этим заболеванием на ногах появляются отеки, которые приводят к существенному увеличению конечности в объеме, нарушают ее двигательные функции и вызывают возникновение трофических изменений в кожных покровах.
Лечение лимфедемы должно начинаться как можно раньше. Оно может быть консервативным или хирургическим. Своевременное проведение операции позволяет полностью устранять нарушения в лимфотоке и добиваться регрессии симптомов. В запущенных случаях хирургическое вмешательство может гарантировать только уменьшение проявлений заболевания.
Источник: https://doctor-cardiologist.ru/limfedema-nizhnix-konechnostej-prichiny-simptomy-lechenie
Лимфедема — что это? Причины, симптомы и признаки, лечение лимфедемы руки и нижних конечностей в Москве
Лимфедема – это скопление лишней жидкости между тканями. Чаще всего заболевание поражает конечности (верхние и нижние). Лимфедема связана с нарушением работы и целостности лимфатических узлов и сосудов, которые играют роль фильтра в организме и являются важной частью иммунной системы.
Лимфедема приводит к сильным отекам рук и ног, что вызывает множество неприятностей: возникают затруднения при движении, а пораженные ткани в большей степени подвержены рису воспаления и инфицирования с тяжелым течением. Терапию заболевания необходимо начинать при первых признаках.
В этом случае вероятность торможения и устранения патологического процесса значительно увеличивается. Распознать лимфедему и назначить адекватное лечение может только специалист.
Лечение лимфедемы в Москве выполняют в Юсуповской больнице. Здесь работают врачи, которые имеют большой опыт устранения подобного недуга. В Юсуповской больнице лечение лимфедемы проводят с использованием результативных методов терапии, которые способствуют улучшению состояния пациента и восстанавливают работу систем организма.
Причины лимфедемы
Лимфедема возникает в результате повреждения или удаления лимфатических узлов и сосудов. Это достаточно распространенное заболевание, дебют которого чаще встречают в молодом возрасте. Выделяют два типа лимфедемы:
- первичная (врожденная). Встречается в 6% случаев. Вызвана врожденным повреждением сосудов лимфатической системы;
- вторичная (приобретенная). Возникает в результате разрыва, блокировки или удаления лимфатических сосудов.
Вторичная лимфедема встречается в более чем 90% случаев. Ее развитие провоцируют хирургические вмешательства, травмы, злокачественные новообразования, тромбоз вен, лучевая терапия.
В группу риска развития лимфедемы попадают пациенты, которые перенесли следующие процедуры:
- мастэктомия с удалением лимфатических узлов;
- люмпэктомия с удалением лимфатических узлов;
- объединенная хирургия рака;
- хирургическое лечение рака яичек и предстательной железы;
- лучевая терапия в области лимфатических узлов;
- липосакция.
Лимфедема может проявиться через несколько месяцев после хирургического вмешательства или даже через несколько лет. Поэтому важно вовремя проходить профилактические осмотры, особенно пациентам, перенесшим лечение онкологических заболеваний.
Достаточно часто лимфедема встречается у женщин после мастэктомии. Однако, данное заболевание также поражает мужчин. Выделяют такую разновидность патологии, как мошоночная лимфедема. Она формируется вследствие воспалительного заболевания лимфатических узлов паховой области. В результате патологии в области мошонки появляются плотные образования, деформирующие орган и нарушающие его функции.
Лимфедема нижних конечностей
Первичная лимфедема нижних конечностей обычно начинается со стопы. Она характеризуется плотным отеком в области пальцев, тыльной стороны стопы, голеностопного сустава. Вторичная лимфедема локализуется в проксимальном отделе конечности и постепенно распространяется на периферические отделы.
На начальных этапах кожа имеет бледный окрас, безболезненна. При надавливании возникает небольшое углубление кожи, которое быстро восстанавливается.
Со временем отек увеличивается, складки кожи пропадают, начинает формироваться так называемая «слоновость», когда нога теряет свои природные очертания, приобретая цилиндрическую форму.
Перед началом терапии необходимо убедиться, что причина отеков именно лимфедема нижних конечностей. Лечение начинают с дифференциальной диагностики. Заболевание отличают от отеков, связанных с варикозной болезнью, а также поражением почек и сердца. Для этого врач оценивает анамнез пациента и назначает обследование.
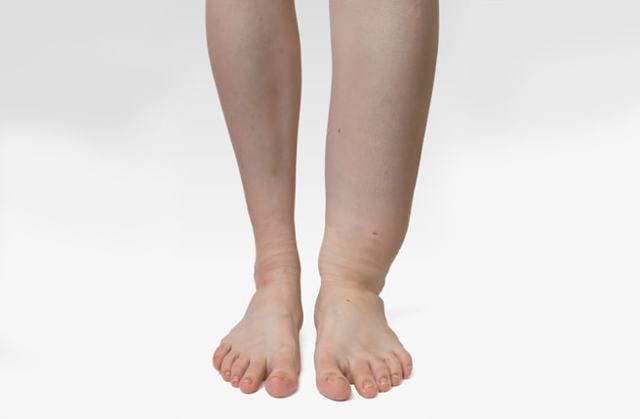
Лимфедема верхних конечностей
Лимфедема руки после удаления молочной железы достаточно часто наблюдается у женщин, перенесших подобную операцию. Лимфедема после мастэктомии развивается в результате нарушения целостности каналов, по которым проходит жидкость.
После хирургического вмешательства пациентке показано обязательное обследование с определенными промежутками времени для своевременной диагностики лимфедемы.
Покраснение кожи или боль в руке может свидетельствовать о начале развития воспаления, поэтому врач должен предложить адекватное лечение в ближайшее время.
Симптомами лимфедемы верхних конечностей могут быть:
- отек пальцев руки, предплечья, плеч, груди;
- ощущение тяжести в руках;
- изменение тонуса кожи;
- скованность движений в суставах, утрата гибкости;
- плотно надевающаяся одежда или украшения (кольца, часы) в определенном месте руки (при этом вещь подходящего размера).
Терапия начинается после подтверждения диагноза «лимфедема верхних конечностей». Лечение определяет специалист исходя их особенностей анамнеза пациента, степени заболевания и индивидуальных особенностей человека.
Лечение лимфедемы
Лечение патологии обычно имеет схожий сценарий, вне зависимости от того, первичная или вторичная лимфедема нижних конечностей. Лечение данной патологии будет состоять из комплекса мероприятий, которые позволяют улучшить ток жидкостей в организме и повысить его защитные функции.
Консервативное лечение лимфедемы руки и ноги буде включать следующие элементы:
- лимфодренажный массаж;
- диета;
- лечебная физкультура;
- ношение специальных компрессионных чулок или бандажа.
Бандажирование при лимфедеме верхних конечностей рекомендуют выполнять в течение дня, во время прогулок и передвижений. На ночь следует подкладывать по ноги подушку или приобрести кровать с поднимаемым ножным концом.
В медицине еще не разработан полноценный метод лечения лимфедемы. Указанные выше методы являются способами остановить развитие процесса, но не дают гарантии полного выздоровления. Для сохранения своего здоровья необходимо своевременно посещать специалистов для исключения прогрессирования патологий, особенно, пациентам, которые находятся в группе риска развития лимфедемы.
Где лечат лимфедему в Москве
Лечение лимфедемы качественно выполняют в Юсуповской больнице. Здесь работают квалифицированные специалисты, которые подберут наиболее оптимальный метод терапии заболевания.
Лечение лимфедемы в Юсуповской больнице позволяет остановить развитие патологии и улучшить состояние пациента.
В больнице созданы клиники онкологического лечения и реабилитации, где выполняют эффективное лечение заболеваний различной сложности и последующее восстановление утраченных функций.
В случае развития онкологического заболевания в Юсуповской больнице можно пройти диагностику и лечение у опытных специалистов. Дальнейшее ведение пациента выполняют врачи клиники онкологии и реабилитации.
В реабилитационном центре пациенту оказывают все необходимые услуги для нормализации его состояния. С пациентами работают профессиональные инструкторы ЛФК, массажисты, диетологи и другие специалисты, которые помогут вылечить лимфедему.
Пациентам составляется индивидуальный план лечения в зависимости от нюансов его состояния и вида лимфедемы.
В Юсуповской больнице осуществляют лечение лимфедемы любой сложности. Врачи берутся за самые сложные случаи и добиваются максимальных результатов.
Источник: https://yusupovs.com/articles/rehab/limfedema/