Функциональные характеристики позвоночника напрямую связаны с его анатомией — размерами и формами позвонков, их морфологическими особенностями, естественными изгибами позвоночного столба. Когда что-то нарушено, появляются отклонения от нормы в виде:
- видимых деформаций;
- нарушенных двигательных функций;
- симптомов боли, нарушенной чувствительности;
- миелопатии;
- церебральных болезней;
- соматических заболеваний.
Обычно такие отклонения заметны с рождения или в первые года жизни детей, отсюда их название — врожденные аномалии.
Каким должен быть правильный позвоночник
Количество позвонков и коэффициент платиспондилии
Анатомически правильный позвоночник имеет 32 — 34 позвонка со следующим соотношением ширины позвонка к его высоте (коэффициентом платиспондилии):
- шейный отдел — ¼;
- средне-грудной — 1/6;
- нижне-грудной — 1/5;
- поясничный — 1/3.
Как видно из этого соотношения, высота нормального позвонка всегда больше его ширины.
Об особенностях формы и размерах позвонков, природных изгибах (лордозах и кифозах), без которых не было бы ни амортизации, ни компенсаторных возможностей читайте в нашей статье Строение позвоночника.
Здесь только дополним об особенностях первых двух шейных позвонков, аномалии в которых особенно часто приводят к различным болезням и синдромам, например, синдрому короткой шеи (Клиппеля-Фейля).
- Первый позвонок не зря назван Атлантом — он удерживает голову и жестко, без межпозвоночного диска, соединяется с затылочной костью, принимая все компрессионные удары на себя.
- Второй шейный позвонок Аксис — с передним массивным выростом (зубом), входящим, как ось, в кольцо Атланта. При переломе шеи происходит смещение атланта в переднем или заднем направлении.
Виды врожденных аномалий позвоночника
Аномалии позвоночника могут быть:
- морфологическими,
- количественными,
- связанными с нарушенной дифференциацией (патологией остеогенеза).
Морфологические аномалии развития позвоночника
Морфологические аномалии бывают связаны с недоразвитием переднего или заднего отдела позвоночника либо обеих отделов:
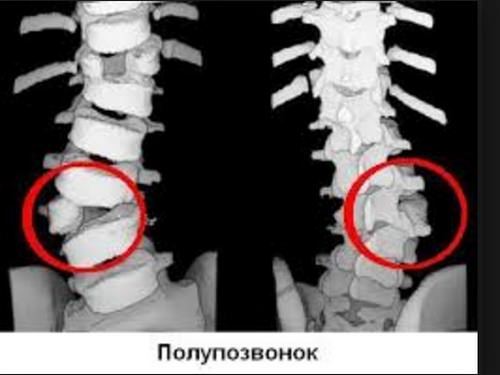
- полупозвонки или клиновидные позвонки (высота тела передней и задней поверхности отличаются);
- плоскоклиновидные позвонки (ширина равна или больше высоты) — такие позвонки имеют прямоугольную, бочкообразную или вазообразную форму, а диски соответственно сплющены, вогнуты (бабочковидные) или выступают по бокам;
- неполное сращение дуги позвонка (спондилолиз);
- слияние позвонков;
- аномально подвижные позвонки.
Количественные аномалии развития позвоночника
К количественным врожденным патологиям относится увеличение или уменьшение количества позвонков в отделе из-за их слияния или высвобождения позвонка соседнего отдела.
Известны следующие примеры количественных аномалий:
- Слияние первого шейного позвонка Атланта (ассимиляция) с затылочной костью, из-за чего в шейном отделе — не семь, а шесть позвонков.
- Сакрализация — слияние пятого поясничного L5 и первого крестцового S1 позвонков (количество позвонков поясничного отдела становится равным 4);
- полная (истинная) сакрализация — сращиваются не только тела позвонков, но и поперечные отростки;
- неполная сакрализация — несмотря на гипертрофию поперечных отростков, сращивания между ними нет.
- Люмбализация — чрезмерная подвижность S1 из-за открепления от S2 (в поясничном отделе появляется «лишний» шестой позвонок).
Нарушения локальной дифференциации
Причиной таких аномалий становится порок развития, заключающийся в нарушении синтеза трех ядер окостенения (одно находится в теле позвонка, два — в дужке), из-за чего одна половинка позвонка и дуги не сращивается с другой половинкой: развитие позвонка останавливается на хрящевой стадии.
Диагностировать аномалию можно у новорожденных, и у детей, начиная с трехлетнего возраста:
- обычно к трем годам слияние ядер окостенения должно уже произойти, за исключением пояснично-крестцового отдела.
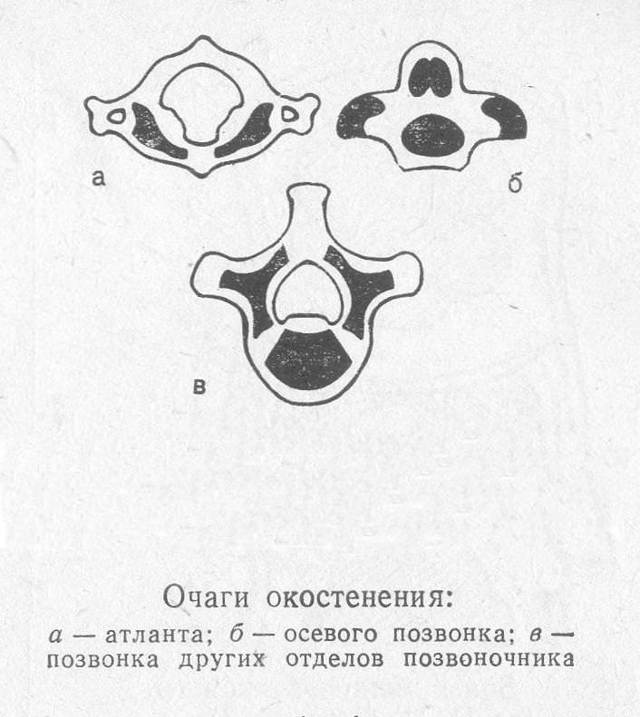 Примеры нарушенной дифференциации:
Примеры нарушенной дифференциации:
- spina bifida occulta — недоразвитие части позвоночника по причине незаращения дужек;
- spina bifida aperta (спинномозговая грыжа у новорожденных) — одновременное незаращение дужек и спинномозгового канала;
- передний и задний рахишизис — незаращение и позвонковых тел, и дужек;
- частичное или тотальное незакрытие крестцового канала;
- дисплазия тазобедренного сустава (врожденный вывих ТБС).
Причины врожденных аномалий
Предположительно причинами позвоночных аномалий являются:
- Пороки развития, связанные с мутациями генов;
- Задержки внутриутробного развития различной этиологии:
- нарушения витаминного и гормонального баланса;
- токсикозы и нефропатии во время беременности и т. д.
Диагностика позвоночных аномалий
Выявить аномалии позвоночника можно только у ортопеда или хирурга.
- Морфологические или количественные аномалии определяются при помощи обычной рентгенографии:
- На рентгене выше виден грудной кифосколиоз, вызванный клиновидным позвонком L.
- Нарушения дифференциации диагностируются количественной компьютерной томографией:
- ККТ визуализирует позвонок в 3-D изображении и определяет его плотность.
- Другой точный метод обследования МРТ позволяет подтвердить незрелый костный синтез — отсутствие слияния ядер окостенения.
Клинические признаки и лечение позвоночных аномалий
Морфологические аномалии, связанные с формой и размерами, более всего заметны в грудном отделе, однако могут быть в разных отделах позвоночника.
Диспластические деформации (кифоз, кифосколиоз, сколиоз)
- Если клин (большая сторона позвонка) находится в переднем отделе позвоночника, то наблюдается патологический кифоз (горб).
- Если клин направлен к задней поверхности, то кифоз сглаживается, и здесь уже возникает аномально плоская спина.
- При плоскоклиновидных позвонках грудная клетка имеет прямоугольную, бочкообразную форму небольшой высоты, общие пропорции нарушены.
- При боковых клиновидных позвонковых аномалиях развивается диспластический сколиоз.
- В смешанных аномалиях может наблюдаться кифосколиоз.
Диспластические деформации проявляются симптомами:
- боли в грудной клетке и спине;
- дыхательная недостаточность;
- нарушения сердечной ритмики;
- патологии тазовых органов и др.
Лечение:
- ношение корригирующих корсетов;
- лечебная гимнастика и массаж;
- электромиостимуляция;
- в тяжелых случаях хирургическая многоэтапная операция.
Синдром короткой шеи
Сращение шейных позвонков в шейном отделе Синдром Клиппеля-Фейля клинически проявляется в следующих признаках:

- короткой шее;
- низкой линии волос;
- вдавленным основанием черепа;
- высоком расположении лопаток (лопатки Шпренгеля);
- неврологическими расстройствами;
- нистагмом (непроизвольным движением глаз);
- снижением возбудимости шейных мышц.
Лечение:
- корригирующая гимнастика;
- ношение воротника Шанца при обострении.
Спондилолиз и спондилолистез
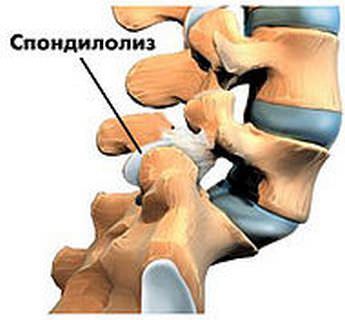
Неполное сращение (спондилолиз) чаще наблюдается в поясничных позвонках l4 — l5.
Проявляется в виде симптомов:
- умеренной боли, особенно в сидячем положении и во время постукивания по остистым отросткам;
- напряженных длинных мышц спины;
- увеличенного поясничного лордоза.
При превышении нагрузок может привести к смещению (спондилолистезу) и нарушению стабильности позвоночного столба.
Консервативное лечение спондилолистеза:
- гимнастика, массаж, плавание;
- ограничение нагрузок, ходьбы и стояния;
- жесткая постель;
- физиотерапия в целях уменьшения болевых проявлений (электрофорез с новокаином, парафин, грязи);
- ношение корсетов.
Консервативное лечение проводится только в первой стадии болезни.
При нарушениях стабильности спондилолизные аномалии развития позвоночника устраняются только оперативным путем.
Сакрализация и люмбализация
Сакрализация и люмбализация бывают в пояснично-крестцовом отделе позвоночника и проявляются:
Люмбализация (излишняя подвижность) может привести к спондилоартрозу.
В аномальном отделе возможно развитие остеохондроза.
Лечение в основном проводится при боли и снимает только симптомы.
Медикаментозное лечение:
- НПВС, мышечные спазмолитики, хондропротекторы.
- Физиотерапия:
- иглорефлексотерапия, сероводородные и радоновые ванны, массаж, специальная корригирующая гимнастика.
При невыносимых болях производится резекции сращенных позвонковых тел и отростков.
Ассимиляция атланта
Это частичное или полное сращение первого шейного позвонка с затылочной костью, вызванное пороками развития краниовертебральных структур в период эмбрионального развития. Однако эта врожденная аномалия долго протекает бессимптомно и может впервые проявиться в возрасте 20 лет.
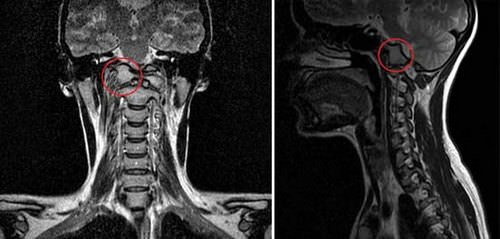
Приводит либо к сужению большого затылочного отверстия и сдавливанию верхних шейных спинномозговых сегментов и продолговатого мозга, либо к ограниченной подвижности верхнего шейного отдела.
Ограниченность в верхних отделах компенсируется сверхподвижностью и нестабильностью нижнего шейного отдела.
Симптомы:
- приступообразные головные боли и головокружения;
- тахикардия;
- вегетативные расстройства;
- дисфагия;
- охриплость голоса;
- неврит лицевого нерва;
- нистагм.
Лечение:
- анальгетики и НПВС;
- мочегонные препараты, понижающие внутричерепную гипертензию;
- для повышения стабильности — воротник Шанца;
- физиотерапиия (электро- и ультрафонофорез, ЛФК, массаж).
Незаращение дужек
Незаращение дужек (spina bifida occulta) или скрытое расщепление образуется в основном в сегменте L5-S1 и не проявляется в виде спинномозговой грыжи.
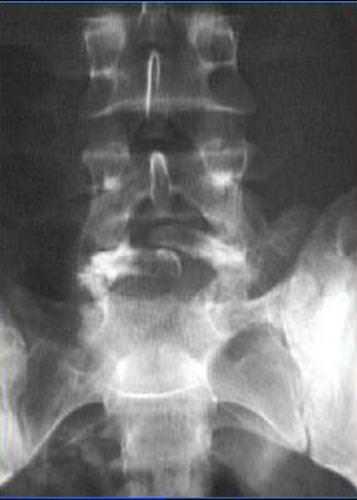
При этой аномалии возникают боли, похожие на радикулит.
Лечение симптоматическое:
- паравертебральные блокады, массаж, диадинамотерапия.
- При хронической стойкой боли показано удаление верхнего остистого отростка.
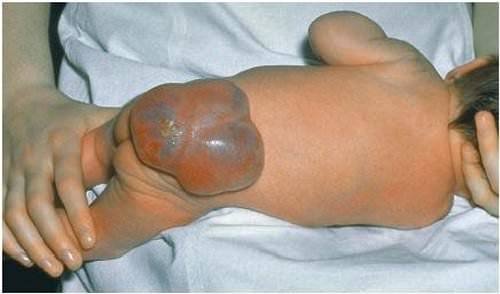
Аномалия spina bifida aperta — это спинномозговая грыжа новорожденных.
- Проявляется в виде мешкообразного образования на спине у родившихся детей.
- Вызывает много тяжелых необратимых неврологических изменений и является причиной инвалидности детей.
- Устраняется только хирургическим путем, причем желательно пренатальная (внутриутробная) операция, чтобы предотвратить необратимые явления.
Рахишизис приводит к прогрессирующему сколиозу у детей.
- Проявляется пояснично-крестцовыми болями, гипертрихозом (повышенным оволосением в аномальной области позвоночника).
- Лечение симптоматическое.
Источник: https://ZaSpiny.ru/smesheniya/anomalii-pozvonochnika.html
Клиновидная деформация позвонков грудного и поясничного отделов
Одной из самых частых причин неустойчивости позвоночника выступает клиновидная деформация позвонков.
Данная патология формируется под воздействием многих факторов и представляет собой изменение естественной цилиндрической формы позвонка на клиновидную, что ведет к расстройству функционирования пострадавшего участка позвоночника, его деформации, а в некоторых случаях, к возникновению горба.
Обычно данная патология является врожденной, но может образоваться в результате травмы, новообразований или инфекционных заболеваний. Чаще всего изменения позвонков происходят в грудном и поясничном отделах позвоночника, в результате чего позвоночный столб искривляется.
Описание проблемы
Клиновидная деформация позвонка – изменение нормального позвонка, при котором кости приобретают форму клина с недоразвитой или разломанной второй частью. Обычно такое явление является врожденным пороком, но может наблюдаться при протекании аномальных процессов в позвоночнике. Заболевание часто приводит к развитию сколиоза или кифоза.
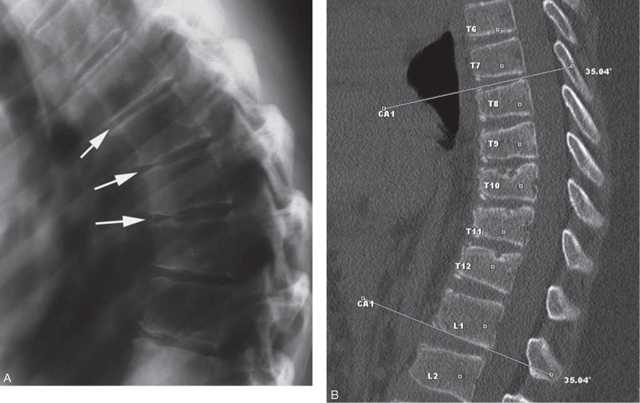
Позвонок, размещенный в позвоночнике здорового человека, представляет собой кость сложной формы, она состоит из отростка, что соединяет его с другими позвонками, тела и дужки, которые образуют резервуар для спинного мозга.
При неправильном развитии одна часть тела позвонка остается несформированной, поэтому принимает клиновидную форму. Клиновидная деформация тела позвонка может быть одиночной, двойной или множественной, а также боковой, задней и передней.
При задней деформации позвонка у человека формируется горб.
Самым благоприятным вариантом заболевания является расположение двух клиновидных позвонков между тремя нормальными, при этом у одного не сформирована правая сторона, а у другого левая.
В этом случае деформация не выходит за пределы структуры. Более тяжелой патологией выступает размещение аномальных позвонков с одной и той же стороны, но она очень редко встречается. Чаще всего встречается клиновидная деформация тела th12 позвонка и th7.
Клиновидные позвонки могут быть активными, когда способность к росту и развитию сохраняется, а неактивными, что неспособны к росту, они срастаются с нормальными позвонками, расположенными рядом. В первом случае патология будет иметь неблагоприятный вариант, так как по мере роста ребенка будет расти и аномальный позвонок, что часто приводит к усугублению искривления позвоночника.
Причины деформации позвоночника
Чаще всего патология формируется во внутриутробном периоде развития плода из-за нарушений эндокринной системы, длительных стрессов, наличия инфекционных заболеваний, неправильного питания и образа жизни матери.
Также заболевание может развиваться в результате наличия синдрома Шейермана-Мау – наследственной болезни, что передается через поколение. Чаще всего это наблюдается у мальчиков в возрасте от четырнадцати до шестнадцати лет.
При врожденной патологии нередко выявляется клиновидная деформация тела th7 позвонка, а также th12 позвонка.
Приобретенная болезнь развивается из-за травмы, заболеваний инфекционного или воспалительного характера, раковых или доброкачественных опухолей позвоночника, а также в результате метастазирования рака. Она может развиваться как в детском, так и во взрослом возрасте.
Врожденные клиновидные позвонки в грудном отделе способствуют развитию тяжелой формы кифоза, что приводит к сутулости или горбатости.
Если патологию своевременно не устранить, через три года она приведет к деформации позвоночника, которая будет ограничивать его подвижность, вызывать болевой синдром, нарушения в деятельности сердца и сосудов, а также легких.
Симптоматика болезни
Клиновидная деформация позвонков грудного отдела проявляется следующими признаками:
- Болевые ощущения в спине, которые увеличиваются при физических нагрузках;
- Утомляемость и слабость;
- Периодическое появление одышки;
- Головные боли;
- Изменение осанки, а в некоторых случаях развивается горб;
- Деформация грудной клетки.
Клиновидная деформация позвонков в основном проявляется постоянным болевым синдромом из-за развития остеохондроза, а также в виде неврологических патологий в результате сдавливания нервов и нарушения питания в них.
Если не лечить данную патологию, она может привести к смещению внутренних органов из-за искривления позвоночника, развитию кифоза, расстройству деятельности дыхательной, пищеварительной, сердечной и сосудистой систем, а также развитию хронических болезней и постоянного болевого синдрома.
Диагностические мероприятия
Сначала врач проводит опрос и осмотр пациента, изучение анамнеза патологии. Это дает возможность установить наличие травм в прошлом и заболеваний опорно-двигательного аппарата. Затем назначается рентгенография для выявления деформированных костей и места их расположения.
Рентгенография не всегда может показать наличие деформированных позвонков, особенно актуально это в случае с неразвитым альтернирующим позвонком. Часто патология остается нераспознанной.
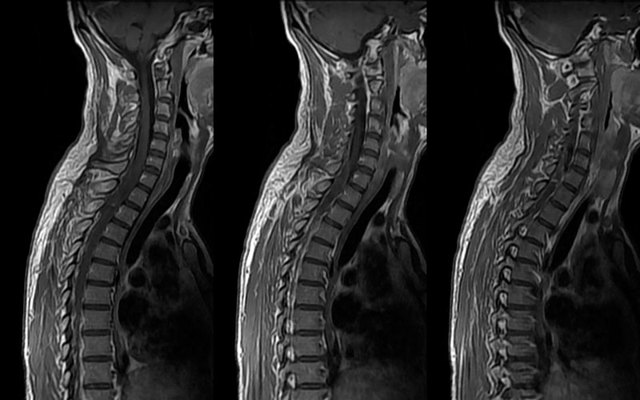 Еще одним диагностическим методом выступает МРТ, с помощью которого можно получить дополнительную информацию о заболевании, а также оценить состояние мышечной ткани, расположенной возле проблемных позвонков.
Еще одним диагностическим методом выступает МРТ, с помощью которого можно получить дополнительную информацию о заболевании, а также оценить состояние мышечной ткани, расположенной возле проблемных позвонков.
Для определения метастазов в позвоночнике, которые могут стать причиной развития патологии, назначается КТ или радионуклидное исследование. Эти методы дают возможность определить патологию, оценить состояние позвонков.
Нередко при диагностировании болезни используется прямолинейная томография для оценки состояния тел позвонков, а также РКТ для изучения положения позвонка, мягких тканей и дисков. Дополнительными диагностическими методами выступают ЭКГ, спирометрия, УЗИ и прочие.
Если у пациента присутствуют сопутствующие заболевания, его направляют на обследование к другим специалистам.
Лечение деформации позвонков
При разработке тактики лечения учитываются причины развития патологии и разновидность аномальных позвонков, состояние организма пациента, а также прогноз дальнейшего прогрессирования заболевания и наличие противопоказаний к определенному виду терапии.
Чаще всего для устранения патологии применяют консервативное лечение:
- Мануальная терапия;
- Ношение корсетов;
- ЛФК, куда входят упражнения, направленные на устранение деформации, укрепления мышц спины и позвоночника;
- Плавание с выполнением определенных упражнений в воде, аквааэробика;
- Массаж, целью которого выступает нормализация кровообращения и восстановление тонуса мышц;
- Физиотерапевтические процедуры.
В тяжелых случаях заболевания, которое характеризуется быстрым развитием аномалии, провоцирующей нарушение жизнедеятельности организма, а также при наличии сильного болевого синдрома применяют хирургический метод лечения.
Характер и время оперативного вмешательства назначает врач в каждом конкретном случае, он учитывает общее состояние организма, возраст пациента и характер течения болезни. Операция может предусматривать удаление позвонка с установкой на его место металлической конструкции или изменение его формы.
При этом могут проводиться следующие разновидности хирургического вмешательства:
- Спондилодез – операция, при которой между позвонками вставляют костный трансплантат для того, чтобы они срослись.
- Задний спондилодез, когда разрез делается сзади, при этом врач работает с поперечными отростками позвонков. Позвонки затем фиксируются костными или металлическими имплантатами. В некоторых случаях имплантаты могут не использоваться.
- Эксцизия, при которой удаляется тело позвонка, а затем проводится его коррекция.
- В детском возрасте для остановки роста позвонков применяют переднезадний спондилодез.
После операции врач ставит гипс или использует корсет для придания неподвижности позвоночнику.
Хирургическая операция противопоказана при наличии у пациента болезни Шейермана-Мау.
Прогноз и профилактика
Прогноз заболевания благоприятный, исключение составляют тяжелые формы патологии, которые часто приводят к инвалидности.
С целью профилактики человек должен вести правильный образ жизни и избегать травм, употреблять здоровую пищу, контролировать осанку у детей, вовремя проводить терапию разных болезней, выполнять умеренные силовые нагрузки.
Беременным женщинам рекомендуется вести здоровый образ жизни, избегать стрессовых ситуаций и эмоциональных напряжений, проводить своевременную терапию заболеваний.
При проявлении первых симптомов патологии необходимо обратиться к ортопеду. Заниматься самолечением строго запрещено во избежание развития осложнений.
Источник: https://Sustavi.guru/klinovidnaya-deformaciya-pozvonkov.html
Клиновидная деформация позвонков (тела Th7 и Th12) — грудного отдела
Одной из наиболее тяжелых патологий позвоночника является клиновидная деформация составляющих его костей.
Заболевание нередко приводит к развитию горба, нарушению двигательной способности, неврологическим проблемам.
На рентгеновских снимках клиновидной деформации общее описание дефекта выглядит следующим образом: одно или несколько небольших костных образований, локализующихся между полноценными позвонками.
Чаще всего поражаются Th7 (немного ниже лопаток) и Th12 (верхняя часть поясницы), что влечет искривление соответствующих отделов. В шейном сегменте патология обнаруживается крайне редко.
Причины возникновения
Вероятность появления клиновидной деформации позвонка существует в любом возрасте (при наличии предрасполагающих факторов), но чаще заболевание бывает врожденным.
В последние годы наблюдается тенденция роста количества детей с подобными дефектами.
Толчком для внутриутробного развития патологии могут послужить генетические нарушения (болезнь Шейермана-Мау), а также состояние женщины в период вынашивания:
- частые стрессы;
- гипертония, инфекции, эндокринные сбои;
- нерациональное питание;
- вредные условия работы;
- неблагоприятная экология.
Закладка позвонков и дисков происходит с пятой недели роста плода. Одной из вероятных причин их пересегментировки не в горизонтальной, а в косой плоскости признано нарушение формирования сосудистой системы позвоночного столба. Левая или правая часть позвонка оказывается недоразвитой, а за счет нормального роста второй половины кость принимает клиновидную форму (боковая деформация).
На втором месяце эмбриогенеза в хрящевой пластинке будущего позвонка появляются ядра окостенения. Всего их 6, затем в результате попарного слияния остается 3 (2 в дужках, 1 в теле). Недоразвитие одного из расположенных в дужках ядер приводит к возникновению заднего или переднего дефекта.
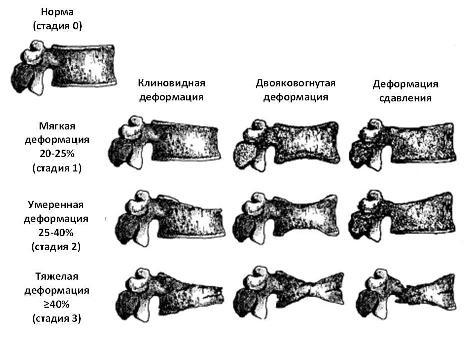
Аномалия роста тела позвонка в период эмбриогенеза становится причиной врожденного сколиоза, кифотической деформации позвоночного столба (сгорбленная в верхней части спина).
Проблема обнаруживается примерно через 5-6 месяцев после рождения ребенка, когда его спина начинает испытывать вертикальные нагрузки.
Если в течение 2-3 лет не проводится активного лечения, то деформация может прогрессировать, приводя к осложнениям:
- ограничение двигательной активности;
- уплощение грудной клетки;
- болевые ощущения в спине;
- хромота;
- нарушения со стороны сердечно-сосудистой системы;
- сбои дыхания.
Факторы риска для возникновения клиновидной деформации у здоровых детей:
- травмирование позвоночника;
- заболевания инфекционного, гранулематозного или воспалительного характера;
- системные патологии, связанные с нарушением обменных процессов в костной ткани.
У взрослых дефект позвонков развивается в основном по трем причинам:
- дистрофические процессы;
- метастатические поражения;
- травмы спины.
На этапе диагностики важно выявить происхождение деформации, наличие сопутствующих заболеваний, поскольку эти факторы являются предопределяющими при выборе тактики лечения.
Классификация
По месту локализации и в зависимости от количества вовлеченных позвонков выделяют различные типы клиновидной деформации.
Во врачебной практике встречаются как одиночные дефектные позвонки, так и обширные нарушения сегментации (вовлечены сразу несколько костей). Существуют варианты патологии, когда клиновидные позвонки находятся с противоположных сторон на разной высоте. Они носят название альтернирующих.
В ряде случаев диагностируется бабочковидная деформация – один позвонок состоит их двух клиновидных половин, сходящихся в центре вершинами.
Деформация считается прогрессирующей, если имеются два и более неальтернирующих полупозвонка, с активными пластинками роста хрящевой ткани (эпифизарные пластины). Это приводит к усугублению патологии из-за наращивания хрящевых выступов, в результате чего дуга постепенно увеличивается.
В случае с альтернирующими позвонками деформация компенсируется (компенсаторная стабилизация), искривление остается локальным. Не вызывают прогрессирования дуги клиновидные позвонки с недоразвитой эпифизарной зоной, а также сросшиеся или плотно соприкасающиеся с соседними (блокировка сегментов).
Симптомы
Симптомы при клиновидной деформации позвоночных костей делятся на две категории: отражающие негативное влияние патологии на общее состояние организма и внутренних органов, а также внешние признаки со стороны осанки и походки.
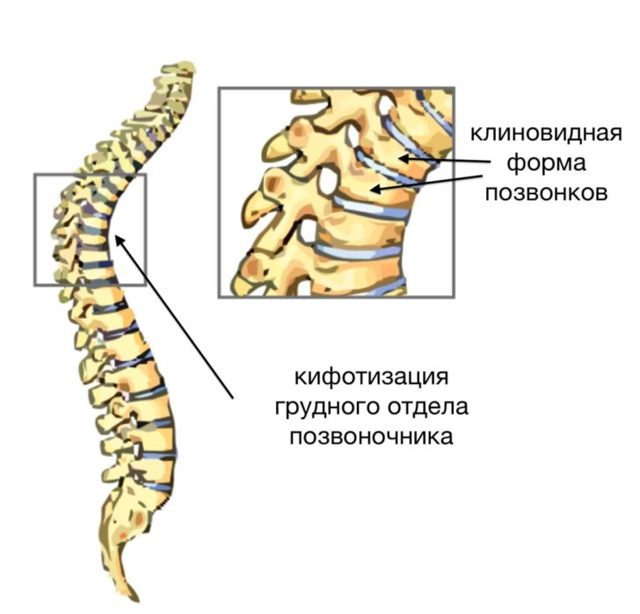
К внешним проявлениями относятся кифоз и лордоз – чрезмерная степень искривления естественных изгибов позвоночника. В первом случае наблюдается выраженная сутулость (дугообразный кифоз) или горб (углообразный кифоз).
При лордозе физиологичный поясничный изгиб слишком подается вперед, в результате живот выглядит выпуклым, таз отводится назад, а грудная клетка уплощается. Выпрямить спину без болевых ощущений невозможно.
Из-за деформации позвонков прослеживается асимметрия межреберных промежутков, может присутствовать дополнительное ребро, иногда образуется кожный валик. При единичных пораженных позвонках на спине бывают заметны небольшие выемки или выпуклости.
Нарушение осанки приводит к изменению нормального анатомического положения ряда органов, что влечет за собой нарушение их работы и сказывается на общем состоянии человека. Основные внутренние проявления деформации позвонков:
- боли в спине. Интенсивность определяется исходя из характера патологии;
- жжение, онемение, слабость мышц конечностей. Возникает при сдавливании нервных корешков;
- повышенная утомляемость;
- одышка (особенно при лордозе);
- головная боль (если клиновидный позвонок находится в шейном отделе).
Нарушается также функционирование желудочно-кишечного тракта, мочеполовой, сосудистой системы. 
Диагностика
Клиническая симптоматика заболевания неспецифична. У одного пациента нередко сочетаются сразу несколько патологических процессов, поэтому необходимо комплексное обследование с целью выявления не только самого дефекта, но и вызвавшей его причины. Основными и наиболее эффективными методами для диагностики клиновидной деформации позвонков являются МРТ и КТ.
МРТ признано методом первого выбора для диагностики клиновидного дефекта позвонков. Предыдущие способы результативны для определения состояния минерализованных костных тканей. МРТ отображает все элементы, в том числе костный мозг, поражение которого может являться причиной деформации позвонков и их переломов.
Если есть подозрение на метастатическую природу патологии, то назначается лучевое исследование − КТ с контрастным усилением.
Этот вид диагностики поможет точно установить патоморфологическую суть деформации. Наличие метастазов можно определить и посредством остеосцинтиграфии.
Но наиболее точный результат получается при совмещении данного радионуклидного способа исследования с МРТ.
Рентген − наиболее доступный, но не всегда достаточно информативный тип исследования.
На снимке хорошо распознается только образующая дефект костная масса, фасеточные суставы, а если альтернирующий позвонок представляет собой лишь часть дужки, то он останется незамеченным.
Для выработки грамотной тактики лечения необходимо также оценить состояние паравертебральных тканей, дисков, степень развития эпифизарных платин, но рентген этого сделать не позволяет.
Направление на обследование дает ортопед или вертебролог. В зависимости от степени развития патологии и наличия дополнительных симптомов может потребоваться консультация других специалистов (пульмонолога, кардиолога).
Лечение
Тактика лечения выбирается исходя из степени деформации позвонков и наличия у пациента дополнительных заболеваний. Последнее особенно важно, если дефект носит приобретенную форму.
Если речь идет о слабовыраженном и непрогрессирующем кифозе, лордозе, сколиозе, то применяются следующие направления консервативной терапии:
- ношение корсета;
- физиопроцедуры;
- курс лечебной физкультуры;
- мануальная терапия;
- сухой и гидромассаж.
В большинстве случаев удается добиться стабилизации состояния.
При врожденном характере деформации позвонков ситуация может развиваться в 2 направлениях:
- Патологическая дуга позвоночника неактивна, не прогрессирует, но дестабилизация может начаться в любой момент, поэтому ребенка обследуют каждые полгода до окончания процесса роста.
- Прогностически неблагоприятная форма, когда дефект активно развивается (57% случаев). Причиной обычно становится неравномерный темп роста центров окостенения позвонков.
Хирургическое вмешательство используется как основное лечение при врожденных формах клиновидных дефектов позвонков или как вынужденная мера в случае неэффективности других методов при приобретенных формах.
Основная задача – скорректировать положение позвоночника, обеспечить его стабилизацию, баланс, а также предупредить неврологические нарушения.
Основные методики операций:
- спондилодез (фиксация целого сегмента за счет сращивания элементов позвонков). Применяется односторонняя или комбинированная вентральная (передняя) и дорсальная (задняя) фиксация. Оптимальным для процедуры заднего спондилодеза считается возраст 5 лет и степень искривления не более 50 градусов. Для коррекции используются специальные системы (например, Expedium, Xia Pediatric), аутокости;
- эпифизеоспондилодез – блокировка активных зон роста эпифизарных пластинок позвонка с выпуклой стороны дуги, на вогнутой рост продолжается. Метод наиболее эффективен для детей от 1 до 5 лет при небольшой дуге и сохранении потенциала роста на выпуклой стороне;
- экстирпация − полное удаление дефектного позвонка, смежных дисков, пластинок роста у соседних позвонков. Далее следует коррекция аутотрансплантатами.
Удаление позвонка производится в основном при врожденной деформации детям от 1 до 8 лет. В иных случаях используется коррекция позвоночника за счет смежных отделов и его стабилизация.
Осложнения
Сама по себе деформация позвонка не несет угрозы жизни, однако патологии, возникающие со стороны дыхательной и сердечно сосудистой систем, существенно укорачивают ее продолжительность. Вероятны спастические парезы, параличи. В таких случаях хирургия остается единственным выходом.
Операции проводятся под нейрофизиологическим мониторингом при помощи компьютерных высокоточных технологий.
Но серьезные деформации как последствия запущенности заболевания и после операции могут приносить страдания пациенту, повышая риск осложнений.
В основном возникают следующие негативные последствия:
- ликворея (утечка цереброспинальной жидкости вследствие повреждения мозговой оболочки);
- нагноение;
- пневмо-, гидроторакс (скопление воздуха или жидкости в области легких);
- нестабильность;
- псевдоартроз;
- усугубление неврологического статуса (снижение мышечной силы, рефлексов, чувствительности).
В общей массе операции проходят без существенных осложнений. Оперированная область на несколько месяцев фиксируется корсетом, пациент проходит реабилитационный курс и восстанавливается.
Чем раньше будут предприняты меры по коррекции деформации, тем больше шансов на успешную стабилизацию позвоночника.
Результатом затягивания операции или неправильного лечения становятся необратимые дистрофические изменения, что особенно опасно для детей.
Своевременная правильная диагностика и системный анализ полученных результатов помогут избежать развития серьезных заболеваний внутренних органов и систем.
Источник: https://SkeletOpora.ru/iskrivleniya/klinovidnaya-deformatsiya-pozvonkov
Клиновидная деформация тел позвонков: причины и лечение
Клиновидная деформация тел позвонков выражается в том, что происходит дегенерация костной ткани и меняется форма.
Клиновидная деформация позвонков может быть врождённой (при нарушении остеогенеза на внутриутробном этапе развития) или приобретенной (напрмиер при остеогенном воспалительном процессе, компрессионном переломе и т.д.).
У детей клиновидный позвонок может быть единичным. У взрослых зачастую деструкции и деформации подвергается сразу несколько позвонков, расположенных в грудном или поясничном отделе.
Распознать эту патологию очень сложно. На начальной стадии она практически не дает никаких клинических симптомов. Постепенная деформация позвоночного столба создает предпосылки для быстрого разрушения межпозвоночных дисков. Признаки остеохондроза зачастую становятся манифестными (первичными) симптомами клиновидного позвонка как у взрослых, так и у детей.
В процессе своего развития это ортопедическое заболевание приводит к тому, что человек испытывает постоянные тянущие тупые боли в области спины и поясницы.
Они значительно усиливаются при длительном статическом напряжении мышечного каркаса спины.
Поэтому пациенты зачастую не контролируют свою осанку – у них начинается процесс искривления и формирования «круглой спины» на фоне постоянной сутулости. В ряде случаев развивается сколиоз, сочетанный с чрезмерным грудным кифозом.
После искривления позвоночника начинают доминировать клинические признаки нарушения функции вегетативной и центральной нервной системы. Позже возникает клиническая картина недостаточности кровоснабжения структур головного мозга и миокарда. Может значительно снижаться жизненный объем легких.
Не стоит допускать развития подобных состояний.
Клиновидный позвонок – это состояние, при котором возможно скорректировать работоспособность мышечного каркаса спины таким образом, что негативные последствия развиваться не будут.
Поэтому обратитесь на прием к мануальному терапевту в нашей клинике и получите исчерпывающую консультацию. Первый прием для каждого пациента предоставляется совершенно бесплатно.
Причины клиновидной формы позвонков
Клиновидная форма позвонков может возникать по многим причинам, рассмотрим лишь основные из них. Начать стоит с описания самого позвонка. Это сложная по своему строению составная кость.
В её составе определяется прямоугольное кубовидное основание. От него отходят боковые дуги, остистые отростки.
Эти структуры образуют овальное кольцо, которое впоследствии становится частью стенок спинномозгового канала.
Амортизационная и физическая нагрузка оказываются на прямоугольную кубовидную часть позвонка. От разрушения его предохраняют межпозвоночные хрящевые диски. Они внутри заполнены студенистой жидкостью пульпозного ядра – она равномерно распределяет все нагрузки.
На внутриутробном этапе развития плода заостренная клиновидная форма позвонков возникает в тех случаях, когда происходит нарушение закладки эпифизарной пластины. На поздних стадиях беременности негативное влияние может оказывать развитие кровеносных сосудов. При их недостаточности деформируется основание позвонков.
Факторы риска развития патологии у плода – это:
- неправильно составленный рацион питания будущей матери;
- курение и употребление алкогольных напитков родителями в период зачатия малыша;
- артериальная гипертензия, особенно сочетанная с нефропатией и эклампсией у беременных;
- болезни эндокринной системы у женщины (сахарный диабет, гипофизарная недостаточность, повышенная продукция гормонов надпочечников и щитовидной железы);
- работа в условиях загрязнения окружающей среды вредными газами и солями тяжелых металлов;
- радиационное воздействие на растущий плод;
- употребление антибиотиков и ряда других фармакологических препаратов.
Приобретенные формы клиновидной деформации позвонков могут развиваться в любом возрасте. Часто заболевание манифестирует в возрасте 6 – 7 лет или при начале полового созревания в 12 – 14 лет. Затем ортопедическая патология развивается крайне медленно. Выраженные клинические симптомы могут возникать у человека в возрасте 25 – 30 лет.
Быстрая деформация тел позвонков может быть спровоцирована следующими причинами:
- метастазы опухолей в основание позвонка;
- гнойное расплавление костной ткани при остеомиелите, туберкулезе или сифилисе;
- дистрофических дегенеративных процессах в тканях позвоночного столба;
- травматическое воздействие, вызывающее компрессионные переломы, трещины и т.д.;
- опухоли позвоночника;
- грудной и поясничный остеохондроз в стадии выраженной протрузии фиброзного кольца межпозвоночного диска.
В период климактерической менопаузы клиновидная деформация тел позвонков у женщин может быть связана с развитием остеопороза. Поэтому при обнаружении патологии обязательно проводится денситометрия с целью определения плотности костной ткани. По мере необходимости назначается коррекционная, в том числе и гормональная заместительная терапия.
Клиновидная деформация позвонков грудного отдела
Клиновидный грудной позвонок часто диагностируется у подростков в возрасте 12 – 15 лет. В этом возрасте начинаются серьезные патологические изменения в позвоночном столбе. Могут появиться первые признаки нарушения осанки или искривления позвоночника.
При сколиозе примерно в 40 % случаев определяется боковой клиновидный позвонок грудного отдела – заболевание может протекать без проявления симптомов. Однако с компенсаторной целью происходит боковое искривление позвоночника в противоположной плоскости.
Если клиновидная деформация грудных позвонков расположена в передней части основания, то с высокой долей вероятности развивается гиперкифоз и может начать формироваться горб. Без своевременного лечения передняя клиновидная деформация тел позвонков в течение 2-3 лет приводит к изменению формы грудной клетки. Начинается компрессия жизненно важных органов.
В запущенном случае клиновидная деформация позвонков грудного отдела влечет за собой следующие негативные изменения в организме человека:
- нарушение процесса газообмена, может возникать серьезная кислородная недостаточность структур головного мозга;
- это приводит к появлению признаков задержки умственного развития у детей и к серьезным проблемам с работоспособностью у взрослого человека;
- повышается давление в спинномозговом канале, что в свою очередь вызывает повышение внутричерепного давления и приводит к сильнейшим приступам головной боли, которые могут сопровождаться судорожным синдромом, мозговой рвотой и потерей сознания;
- меняется положение миокарда и происходит изменение гемодинамики;
- может формироваться выпот серозной жидкости в плевральных полостях и сердечной сумке;
- возникают плотные отеки на голенях;
- начинается процесс гипотрофии и дистрофии всех мышц тела;
- деформируются и дегенерируют межреберные мышцы.
Чтобы не допустить подобного развития заболевания, на прием к вертебрологу следует обращаться на ранних стадиях клиновидной деформации грудных позвонков. Первыми тревожными признаками развития этой болезни могут стать:
- повышенная утомляемость мышц спины;
- напряжение мышечного каркаса спины;
- боль в грудном отделе позвоночника, связанная с длительным сидением или ходьбой;
- ограничение подвижности в грудном отделе позвоночника;
- затруднение при совершении глубокого вдоха;
- частые приступы миозита или межрёберной невралгии;
- боли в области сердца;
- боли в верхних конечностях неуточненной этиологии.
Исключить патологию можно, сделав обычный рентгенографический снимок грудного отдела в нескольких плоскостях.
Клиновидная деформация позвонков поясничного отдела
Клиновидные поясничные позвонки часто развиваются у взрослых людей. Эта патология связана с образованием заостренных костных наростов на те участки тел позвонков, которые подвергаются максимальной физической или амортизационной нагрузке.
Очень часто клиновидный позвонок поясничного отдела является следствием проведенной хирургической операции по удалению поврежденного межпозвоночного диска. С целью компенсации амортизационной нагрузки организм стремиться увеличить площадь позвонка, на который усиливается давление.
Возникает костная мозоль неправильной клиновидной формы.
Клиновидная деформация позвонков поясничного отдела может возникать при дегенеративном дистрофическом заболевании межпозвоночных дисков (остеохондрозе), нестабильности положения тел позвонков, серьёзном травматическом поражении костной ткани.
Клинические симптомы патологии следующие:
- регулярно возникающие боли в мышцах поясницы;
- скованность и ощущение тугоподвижности, невозможность совершить глубокий наклон вперед;
- постоянное избыточное напряжение мышц спины;
- периодически возникающий синдром воспаления грушевидной мышцы;
- изменение осанки с уплощением поясничного лордоза;
- деформация тазобедренных суставов;
- неправильная постановка стопы, связанная с компенсацией изменения конфигурации позвоночного столба.
Для диагностики следует обратиться на прием к вертебрологу. Врач проведет осмотр, поставит предварительный диагноз и назначить рентгенографическое исследование.
Степени клиновидной деформации тел позвонков
Прогноз состояния пациента и возможности лечения с помощью мануальной терапии зависят от степени клиновидной деформации тел позвонков – чем раньше пациент обратился за медицинской помощью, тем выше шансы на полное выздоровление.
Первая степень клиновидной деформации позвонков характеризуется полным отсутствием клинических признаков. Изменения костной ткани незначительные.
При второй стадии патологического процесса пациента беспокоят периодические боли, костный нарост достигает размеров до 15% от тела позвонка. При третьей степени размер деформации значительный и может достигать 50 % от тела позвонка.
Начинается процесс деформации позвоночного столба. Боли присутствуют постоянно, нарушается функция внутренних органов.
Лечение клиновидного позвонка
Консервативное лечение клиновидного позвонка доступно лишь на ранних стадиях болезни.
При третьей стадии показано хирургическое вмешательство, в ходе которого восстанавливается физиологическая форма поврежденного позвонка. Но после операции необходимо провести полноценный курс реабилитации.
В противном случае вероятность рецидива составляет 85 %, поскольку не устраняется причина клиновидной деформации позвоночника.
В нашей клинике мануальной терапии лечение клиновидного позвонка начинается с поиска и устранения вероятной патологической причины. Пациент получает полное консультационное сопровождение в вопросах организации спального и рабочего места, разработки рациона и режима питания, физической активности и многих других повседневных вопросах.
Врач вертебролог разрабатывает индивидуальный курс лечения. В основе его лежит принцип коррекции основного заболевания, которое провоцирует клиновидную деформацию тел позвонков.
Среди методик, которые мы применяем, положительные результаты дают следующие виды лечебного воздействия:
- тракционное вытяжение позвоночного столба – улучшаются амортизационные характеристики межпозвоночных дисков, достигается расслабление продольных связок и т.д.;
- массаж и остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости;
- рефлексотерапия – для запуска процесса регенерации поврежденных тканей;
- лечебная гимнастика и кинезиотерапия;
- электромиостимуляция мышечного каркаса спины и другие виды физиотерапии.
Вы можете обратиться в нашу клинику мануальной терапии для получения первичной бесплатной консультации опытного врача вертебролога. После постановки точного диагноза он даст вам индивидуальные рекомендации по проведению лечения выявленного заболевания опорно-двигательного аппарата. Первичный прием в нашей клинике для всех пациентов проводится бесплатно.
Источник: https://freemove.ru/health/klinovidnyy-pozvonok.php
Клиновидная деформация позвонков грудного и поясничного отдела
Каждый позвонок состоит из тела, дуги и остистых отростков.
Под влиянием различных факторов происходит аномалия развития позвоночного столба, в результате которой некоторые позвонки приобретают форму клина.
Это отклонение называется «клиновидный позвонок». У пациента появляются боли в спине, быстро прогрессирует сколиоз или кифоз.
Для избавления от патологии применяют как консервативное, так и хирургическое лечение.
О заболевании
Картина протекания заболевания
Клиновидный позвонок — это аномалия развития скелета, проявляющаяся в недоразвитии тела и дуги позвонков. Обычно болезнь является врожденной, но иногда бывает следствием приобретенных патологий костной системы.
Нормальный позвонок состоит из тела, дуги, позвоночного канала. Тело расположено впереди, дуга — сзади. От дуги отходят остистые и суставные отростки. Отростки связывают между собой позвоночник и мышцы.
Формирование позвоночника начинается с самого зачатия. Сначала образуются перепончатые позвонки, затем они заменяются хрящевой тканью. Окостенение хрящей происходит на 8 неделе внутриутробного развития. Иногда происходит сбой и сосуды зародыша врастают неправильно. Таким образом дуга или тело позвонка развиваются только наполовину, сам он становится клиновидным.
Степени и классификация
С точки зрения развития клиновидные позвонки бывают неактивными и активными.
Неактивные остаются в неизменном виде всю жизнь, могут быть срощенными с соседними позвонками. Такое явление называют блокировкой. Активные продолжают расти и развиваться. Это неблагоприятный вариант течения болезни, так как приводит к сильной деформации позвоночника.
Очаг локализации может находиться в любом отделе, но чаще всего аномалия встречается в нижнегрудном или верхнепоясничном отделе. Позвонок может быть искривлен в передней, задней или боковой частях. Также деформация может быть одиночной, двойной или множественной.
Иногда два клиновидных позвонка располагаются между двумя нормальными в зеркальном положении. Таким образом, они нейтрализуют друг друга. Это называется «альтернирующие» позвонки. Такой вариант событий считается самым благоприятным, так как искривление локально.
Код по МКБ
По МКБ 10 имеет шифр Q76.4.
Распространённость
Наиболее тяжелая аномалия — это несколько деформированных с одной стороны позвонков, расположенных рядом друг с другом. К счастью, подобное явление встречается очень редко.
Причины
Основная причина образования клиновидных позвонков — это сбой в развитии эмбриона.
Деформироваться позвоночник может по причине наследственностиПровоцирующими факторами являются:
- Наследственная патология. Обычно это болезнь Шейерман-Мау, которая передается через поколение.
- Эндокринные нарушения у матери.
- Плохое питание беременной.
- Инфекции, особенно перенесенные в первом триместре.
- Неблагоприятная экологическая обстановка.
- Тяжелый труд во время беременности.
- Сильные стрессы.
Последствия
Если заболевание не было диагностировано в раннем возрасте (2-4 года) и не начато лечение, то это приведет к серьезным последствиям. Болезнь будет прогрессировать, а коррекция станет невозможной, так как с 6 и до 20 лет происходит окончательное окостенения позвоночника.
Наиболее тяжелые последствия патологии:
Все это приводит к внешним уродствам, инвалидности, летальному исходу.
Симптомы
Если деформация позвонков выражена сильно, то клиническая картина будет яркой. Однако, симптомы являются нехарактерными, поэтому пациенты часто относятся к ним несерьезно или связывают с другими болезнями.
Наиболее типичные проявления клиновидных позвонков:
- Сильный болевой синдром, усиливающийся после физической нагрузки, длительного нахождения в одном положении. Боль локализуется в том участке позвоночника, где произошла деформация.
- Затруднение дыхания и одышка. Случаются при клиновидных позвонках грудного отдела. Это обусловлено уменьшением объема легких.
- Мигрени (при аномалии в шейном отделе).
- Повышенная утомляемость.
- Сбои в работе органов ЖКТ.
- Смещение внутренних органов.
- Сутулость.
- Деформация грудной клетки.
- Одностороннее расхождение ребер.
Диагностика
Для диагностики клиновидных позвонков требуется пройти обследование нескольких специалистов: невролога, вертебролога, ортопеда. Для оценки состояния внутренних органов могут понадобиться дополнительные консультации пульмонолога, кардиолога, гастроэнтеролога.
Обнаружить деформацию удается при помощи рентгена позвоночника, но данный метод не является достаточно информативным. Например, альтенирующие позвонки обнаружить с помощью рентгенографии очень сложно. Также трудно понять состояние межпозвонковых дисков, кровотока и других важных моментов, необходимых для выбора терапии.
Наиболее информативным исследованием является МРТ. С его помощью точно определяют наличие патологии в дисках, эпидуральном пространстве. Если есть подозрение на новообразование или метастазы в позвоночнике, назначают КТ. Данный метод исследует конкретный отдел позвоночного столба.
Лечение
Выбор тактики лечения зависит от первоначальных данных. Учитываются: стадия патологии, активность клиновидных позвонков, наличие сопутствующих заболеваний. Применяют консервативное лечение и хирургическое вмешательство.
Консервативное лечение
Консервативное лечение назначают при незначительных искривлениях, болезни Шейерман-Мау. Операцию проводить нецелесообразно, так как она травматична и требует длительной реабилитации.
Консервативное лечение используют, если искривления незначительные, такие как при болезни Шейерман-Мау
Для исправления патологии используют следующие методы:
Лечебная физкультура предполагает выполнение специального комплекса, разработанного врачом. Каждый день необходимо делать гимнастику для укрепления мышечного корсета и восстановления гибкости спины.
Массаж выполняется специалистом по лечебному массажу. У пациента нормализуется кровообращение, обмен веществ, укрепляются мышцы. Рекомендовано проходить 2 курса в год по 10 сеансов.
Мануальная терапия основана на щадящих методиках. Решающее значение имеет квалификация специалиста. Нельзя прерывать курс лечения, даже если усиливаются болевые ощущения. Плавание — это самый оптимальный и полезный вид активности при проблемах со спиной. В воде происходит расслабление мышц, с другой стороны, развиваются и укрепляются отдельные мышечные группы.
При сколиозе или кифозе используют специальные ортопедические изделия. Например, корсет Шено, бостонский корсет, простой поддерживающий бандаж. Эти приспособления применяют даже при выраженных искривлениях. Они поддерживают спину в нужном положении, снимают излишнюю напряженность мышц.
Применение лекарственных препаратов имеет симптоматический характер. Для снятия болевого синдрома и уменьшения воспаления используют нестероидные противовоспалительные препараты, миорелаксанты, спазмолитики. Выбор средства осуществляет врач после полного обследования.
Хирургическое лечение
Хирургическое лечение позволяет стабилизировать деформированные позвонкиЕсли патология достигла большой степени и продолжает прогрессировать, то единственным выходом остается хирургическое вмешательство.
Оно показано в следующих случаях: сколиоз или кифоз 3-4 степени, нарушение работы внутренних органов, выраженный болевой синдром, который не купируется обычными препаратами, нарушение мозгового кровообращения.
При клиновидных позвонках используют следующие методы операций:
- Спондилодез — сращивание позвонков с применением имплантов.
- Переднезадний эпизиоспондилодез. Устанавливается специальная конструкция, которая блокирует рост костной ткани на выпуклом участке. При этом на вогнутой стороне позвонки продолжают расти. Данный метод используют для лечения детей, у которых развитие позвоночника еще не завершено.
- Эксция позвонка. Удаляют деформированный позвонок полностью или его часть.
Прогноз и профилактика
Прогноз заболевания зависит от нескольких факторов:
- стадии патологии;
- активности клиновидных позвонков;
- возраста пациента;
- своевременности диагностики и терапии.
Наиболее благоприятным прогноз будет, если клиновидные позвонки не растут и искривление носит локальный характер. Неблагоприятный прогноз бывает при активных позвонках. В этом случае рост позвоночного столба происходит неравномерно и может привести в формированию горба.
Профилактикой заболевания является:
- Здоровый образ жизни.
- Избегание травм спины, излишних физических нагрузок.
- Своевременное лечение инфекционных заболеваний.
- Занятие физкультурой.
- Регулярные профилактические осмотры ортопеда для пациентов из группы риска.
- Правильно подобранная мебель для сна и работы.
Заключение
Клиновидные позвонки — это серьезная проблема. Даже при неактивной форме она может серьезно ухудшить качество жизни пациента. Активная форма часто становится причиной инвалидности. Справиться с болезнью возможно, если вовремя диагностировать и начать лечение. В крайнем случае применяют операцию.
Родители должны обращать внимание на любые жалобы ребенка, касающиеся позвоночника. Ранняя терапия гарантирует положительный результат и отсутствие проблем во взрослой жизни.
Источник: https://SpinaTitana.com/pozvonochnik/grudnoj-otdel/kifoz/klinovidnaya-deformatsiya-pozvonkov.html