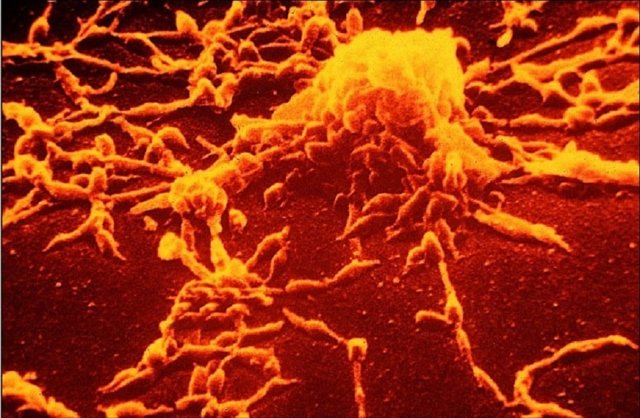
Причиной микоплазменной пневмонии является микроорганизм под названием Mycoplasma pneumoniae. Он относится к группе так называемых «атипичных» возбудителей. В этом списке также находятся хламидия пневмония и легионеллы.
Следственно, пневмония, вызванная этими микроорганизмами, будет «атипичной». Такое определение болезнь получила не только из-за своеобразности возбудителя, но и по причине нетипичной для большинства пневмоний клинической картины.
Отличительной особенностью, микоплазмы пневмонии, является то, что она занимает промежуточное положение между вирусами и бактериями. Данный микроб проникает внутрь клетки организма человека и начинает там паразитировать, что свойственно вирусам. Но уничтожается антибиотиками, как бактериальная инфекция.
Микоплазма пневмониа передаётся от инфицированного человека воздушно – капельным путём. Микроорганизм попадает в органы дыхания и начинает там размножаться, вызывая воспаление, как верхних, так и нижних дыхательных путей. Но самым тяжёлым проявлением является пневмония. Инкубационный период длится примерно 10 – 20 дней.
Микоплазменная пневмония чаще встречается у детей в возрасте от 5 до 14 лет. Поэтому заболеваемость высока среди организованных ребят. Но в некоторых случаях болезнь может возникнуть также у новорождённых. Это обычно происходит при трансплацентарном заражении от больной матери или при прохождении через родовые пути.
Симптомы пневмонии, вызванной микоплазмой у детей
Заболевание начинается постепенно. В первую неделю болезни ребёнка может беспокоить:
- вялость;
- сонливость;
- сухость и першение в горле;
- насморк;
- головная боль;
- боль в мышцах;
- конъюктивит;
- температура тела нормальная или в пределах 37,0 — 37,5°С.
Стоит отметить, что симптоматика начала заболевания не имеет своеобразных черт и похожа на обычную острую респираторную вирусную инфекцию. Начало более стёртое, чем при типичных пневмониях.
Далее болезнь прогрессирует и развивается следующая клиническая картина:
- выраженная лихорадка – температура тела ребёнка поднимается до 38,0 – 39,0°С и держится несколько дней;
- озноб;
- сухой, навязчивый, приступообразный кашель;
- сильная боль при глотании.

Воспаление лёгких, вызванное микоплазмой пневмониа, отличают от пневмоний другого происхождения следующие признаки:
- интоксикация невыраженная;
- температура редко доходит до 40°С;
- боль в груди, кровохарканье нетипичны;
- одышка развивается нечасто, обычно слабо выражена;
- иногда могут сопутствовать внелёгочные симптомы – мышечные боли, мелкоточечная сыпь по телу, боли в животе.
В большинстве случаев микоплазменная пневмония характеризуется гладким течением. При своевременном лечении через 5 – 7 дней симптомы утихают:
- лихорадка купируется, но температуру в пределах 37.0 – 37,5°С можно наблюдать ещё в течение 1 – 2 недели;
- кашель становится продуктивным с выделением слизистой светлой мокроты.
При отсутствии лечения кашель может продолжаться до нескольких месяцев. Также возможно повторное его возникновение после выздоровления.
Примерно в 10% случаев у детей, поражённых микоплазмой, может отмечаться сыпь.
Как видно, у микоплазменной пневмонии нет специфических симптомов, которые говорили бы только за неё.
Диагностика микоплазменной пневмонии
При прослушивании органов дыхания врач может услышать неярко выраженные сухие и влажные хрипы. Но в 20 % случаев признаки воспаления лёгких не выслушиваются.
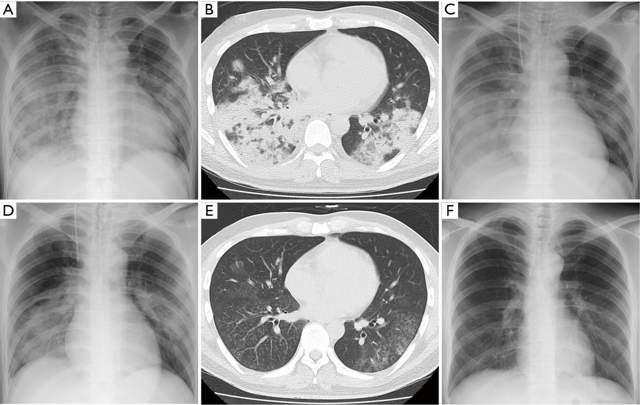
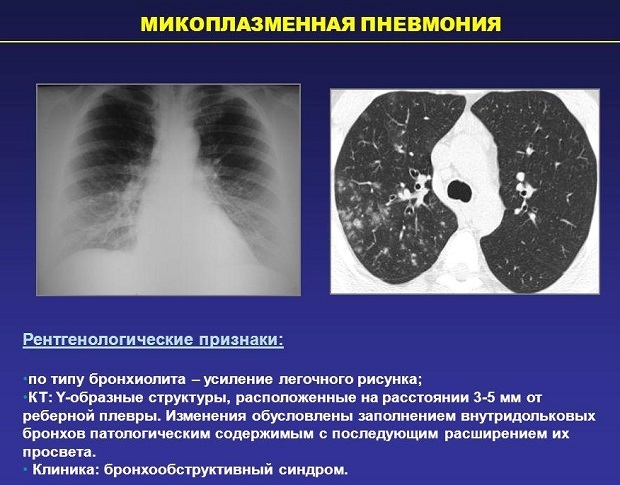
Даже при проведении рентгенографии органов грудной клетки нельзя выявить симптомы, характерные именно для микоплазменного воспаления лёгочной ткани. Врач увидит лишь усиление лёгочного рисунка и признаки воспаления, к которым могут привести любые другие инфекции.
Поэтому для диагностики необходимо прибегнуть к лабораторным методам выявления возбудителя заболевания.
Какие анализы нужно сдать, чтобы выявить микоплазму?
Иммуноферментный анализ
На сегодняшний день наличие данного типа инфекций можно обнаружить благодаря современным методам, основанным на иммунологических процессах. При нормальном иммунитете ребёнка попадание болезнетворных микробов, в данном случае микоплазмы пневмонии, в организм провоцирует выработку антител против них.
Другое название антител – иммуноглобулины (Ig). Всего их существует 5 классов. Но наиболее значимыми являются – A, M, G.
Иммуноглобулины класса A появляются в крови со 2-го недели заболевания и уходят в конце 8-ой недели. Если находятся позже, это говорит о хронизации процесса.
Главный показатель острой фазы болезни – это IgM. В крови обнаруживается уже в первую неделю недомогания и достигает своих высоких значений в течение 3-й недели. Присутствие IgM у ребёнка, больного пневмонией, свидетельствует о текущем или только что перенесённом микоплазмозе.
Антитела IgG начинают появляться через 4 недели от начала заболевания и могут определяться месяц, год, а то и всю жизнь. Их наличие говорит о когда-то перенесённой инфекции.
Вышеуказанный способ определения в крови больных людей специфических антител к микоплазмам называется иммуноферментным анализом (ИФА). Проводится он двукратно:
- в первую неделю заболевания;
- через 2 недели после первого анализа.
Так же этим методом можно обнаружить сами антигены микоплазмы пневмонии. Наиболее достоверный результат можно получить в течение 7 дней от начала болезни.
Полимеразная цепная реакция
В последние годы в лабораторной диагностике микоплазменных пневмоний отмечается распространение метода полимеразной цепной реакции (ПЦР). Для проведения анализа используется мокрота больного пневмонией человека. Метод позволяет выявить ДНК микоплазмы пневмонии.
Общий анализ крови
Использование высокочувствительных методов не исключает проведение стандартного общего анализа крови.
Для микоплазменной пневмонии будет характерно:
- нормальное количество лейкоцитов. В 10 % случаев возможен умеренный лейкоцитоз или лейкопения;
- повышение уровня лимфоцитов;
- отсутствие сдвигов лейкоформулы влево;
- повышение скорости оседания эритроцитов (СОЭ);
- при длительном течении заболевания возможно развитие анемии и тромбоцитоза.
ИФА и ПЦР являются единственным способом определения того, что ребёнок был болен микоплазменной пневмонией. Но, к сожалению, эти методы не могут служить для быстрой диагностики болезни. Так как проведение исследования занимает не менее 1 недели.
Как лечить микоплазму пневмонию у детей?
Как было отмечено в начале статьи – микоплазменная пневмония лечится антибиотиками. Но не каждый антибактериальный препарат поможет в этом. Микоплазма – внутриклеточный паразит, по этой причине для его уничтожения нужно лекарство, которое его достанет внутри клетки. К таковым относятся антибиотики из тетрациклинового ряда и группа макролидов.
Тетрациклины
Из этой группы для лечения микоплазменной пневмонии применяется «Доксициклин». Выпускается в форме капсул по 100 мг для приёма внутрь. Препарат длительного действия – принимается 1 — 2 раза в сутки.
Всасывается в желудочно-кишечном тракте и выводится с мочой и калом.
Возможно развитие побочных эффектов: тошноты, рвоты, нарушения стула, аллергической реакции, головной боли, кандидоза, дисбактериоза и прочих.
Аналоги «Доксициклина»:
- «Юнидокс Солютаб»;
- «Вибрамицин».
Категорически запрещается применять «Доксициклин» у детей в возрасте младше 8 лет, так как лекарство изменяет цвет зубов и способствует задержке роста скелета.
С учетом профиля безопасности антибиотики из группы макролидов являются препаратами выбора в педиатрии. Их можно применять с рождения. К ним относятся: «Эритромицин», «Кларитромицин» (аналоги «Клацид», «Фромилид», «Экозитрин» с лактулозой). Но преимуществом обладает «Азитромицин»:
- он наиболее эффективен в отношении микоплазмы пневмонии;
- редко развиваются побочные эффекты;
- применяется 1 раз в сутки;
- разнообразие форм выпуска (капсулы, таблетки, порошок для приготовления суспензии).
Аналоги «Азитромицина»:
- «Сумамед»;
- «Хемомицин»;
- «Азитрокс»;
- «АзитРус»;
- «Экомед» (с лактулозой).
Нельзя заниматься самолечением и самостоятельно давать ребёнку антибиотики. Только врач назначит нужное лекарственное средство с учётом противопоказаний и побочных эффектов, подберёт дозировки в зависимости от тяжести заболевания, массы тела и возраста.
- на период болезни ребёнку лучше оставаться дома, а во время лихорадки соблюдать постельный режим;
- обильное тёплое питье;
- при повышении температуры выше 38,5°С следует дать ребёнку жаропонижающее средство;
- при боли в горле проводить полоскания солевым раствором, использовать антисептические спреи;
- по назначению врача можно принимать муколитики или отхаркивающие препараты;
- в период выздоровления для улучшения отхождения мокроты проводить малышу дыхательную гимнастику, вибрационный массаж грудной клетки.
Коклюш – воздушно-капельная бактериальная инфекция, для которой характерен приступообразный изнуряющий кашель.
При бронхиальной астме кашель сопровождается одышкой, свистящим дыханием и приступами удушья.
В случае закупорки дыхательных путей инородным телом кашель возникает внезапно. Характерным будет отсутствие других симптомов ОРЗ.
При длительном воспалении носоглотки, гипертрофии аденоидов и их воспалении также возможно возникновение кашля вследствие затекания слизи в гортань.
Общая информация по туберкулёзу
Туберкулёз – широко распространённое заболевание, вызываемое микобактериями, или палочками Коха. Передаётся воздушно-капельным путём. Это ещё одна болезнь, с которой можно спутать микоплазменную пневмонию.
В пользу туберкулёзного поражения будет говорить:
- медленное, постепенное начало заболевания;
- похудение;
- понижение аппетита;
- потливость;
- выделение гнойной мокроты, иногда с примесью крови;
- длительная температура не выше 37,5°С;
- румянец на щеках, блеск глаз.
В процессе прохождения через родовые пути ребёнок может заразиться микоплазмой от больной матери. Пневмония в этом случае будет протекать с развитием дыхательных расстройств. В тяжёлых случаях возможно распространение микоплазм по всему организму малыша. Тогда поражаются головной мозг, почки, печень, селезёнка. Появляются судороги, желтуха, кровоизлияния в органы.
Необходимо планировать беременность и заранее сдавать все анализы, чтобы не заразить ребёнка микоплазмозом.
Микоплазма пневмониа является довольно широко распространённым возбудителем бронхитов и пневмоний у взрослых и детей. В связи с атипичной клинической картиной и отсутствием методов быстрой лабораторной диагностики возникают трудности в постановке диагноза в самом начале заболевания.
По этой причине недомогание иногда приобретает затяжной характер. Но в основном болезнь протекает не тяжело и характеризуется гладким течением. Осложнения бывают редко.
Если сдать анализы (кровь на ИФА, мокроту на ПЦР) и выявить микоплазму пневмонию, то при лечении антибиотиками ряда тетрациклинов и макролидов заболевание отступит.
Источник: https://kroha.info/health/disease/mikoplazmennaya-pnevmoniya-u-detej
Причины микоплазменной пневмонии, характерные симптомы и принципы лечения
Пневмония, согласно стандартной медицинской выкладке, представляет собой инфекционно-воспалительное, несколько реже аллергическое или застойное дегенеративное заболевание, в ходе которого происходит поражение паренхимы легочных структур. В некоторых случаях возможно вовлечение в патологический процесс бронхиального дерева.
На долю классических форм воспаления легких приходится порядка 80% клинических случаев и даже более того, остальные 20% или около этой цифры — атипичные формы. Их выявляют в тех случаях, когда возбудитель сам по себе редко встречается. Микоплазменная пневмония относится к разряду атипичных и протекает достаточно тяжело, потому врага рекомендуется знать, что называется, в лицо.
Согласно данным медицинской статистики, пневмонии, вызванные микоплазмой провоцируют развитие болезни в 5-45% всех клинических случаев, когда выявляется атипичное воспаление легких. Тем самым, подобный микроорганизм можно назвать рекордсменом среди себе подобных.
Факторы становления проблемы многочисленны. Все это множество можно подразделить на несколько групп, а именно на три. Первая — это проникновение патогенной флоры в структуры организма.
Существует несколько видов микоплазмы. Каждая разновидность отличается собственным вариантом течения заболевания.
Встречается по преимуществу у представительниц слабого пола, несколько реже у мужчин. Обитает на слизистых оболочках половых органов и уретры. С током крови и лимфы подобные микроорганизмы могут транспортироваться из первичного очага к легочным структурам. Встречается такое, однако, редко.
Также встречается, преимущественно, у женщин. Представители сильного пола рискуют подхватить уреаплазму парвум через незащищенный орально-генитальный контакт. Речь идет о микроорганизме, который в норме составляет некоторую долю от условно-патогенной флоры половых органов представительниц слабого пола.
Уреаплазма рода уреатикулум.
Считается наиболее опасной разновидностью патогенного микроорганизма. Встречается редко, провоцирует тяжелые микоплазменные пневмонии с длительным, затяжным течением. Возможно развитие интерстициальных форм, потенциально летальных даже при своевременной терапии. Поражение легких данным видом микроорганизма требует незамедлительного лечения, желательно в условиях стационара.
Существуют и некоторые другие виды микрофлоры рода микоплазм, но они провоцируют воспаление легких крайне редко.
С точки зрения цитологии, возбудители (mycoplasma pneumoniae) представляют собой небольшие микроорганизмы, размером с вирусных, не имеющие клеточной стенки.
Это обуславливает их высокую скорость проникновения в организм и малый инкубационный период течения.
Как передается заболевание от человека к человеку
Передаются указанные уреаплазмы несколькими путями. Наиболее часто речь идет о следующих вариантах заражения:
- Половой путь. Встречается в подавляющем большинстве случаев. Особенно опасны незащищенные сексуальные контакты с представительницами слабого пола, которые являются носительницами условно-патогенных микроорганизмов (крайне часто). Повышенный риск сопряжен с орально-генитальными контактами.
- Контактно-бытовой. Речь идет о поцелуях, рукопожатиях и других формах взаимодействия неполового характера. Наиболее часто таким образом микоплазму «подхватывают» представители сильного пола. Особенно рискуют нечистоплотные люди, пренебрегающие правилами личной гигиены.
- Нисходящий. Речь идет о прохождении плода через инфицированные родовые пути больной матери. В этом случае врачи еще в период планирования беременности рекомендуют пройти комплексное лечение и устранить проблему.
- Плацентарный или же перинатальный. Говорить приходится о передаче инфекции от матери к плоду в период внутриутробного развития.
- Воздушно-капельный путь. Имеет место сравнительно редко.
Сами по себе микроорганизмы имеют возможность транспортироваться по организму посредством тока крови и лимфы (гематогенный и лимфогенный пути соответственно). Изолированно микоплазмы существуют исключительно редко.
Факторы, снижающие иммунитет

Вторая группа причин — это факторы понижения иммунитета. Здесь кроется ответ на вопрос, почему если носители — большинство населения планеты болеют далеко не все.
Причина заключается в сильном иммунном ответе, благодаря которому микоплазмы находятся в «спящем» состоянии.
Факторы снижения активности работы защитной системы тела множественны:
- Табакокурение в больших количествах. Особенно рискую курильщики с приличным стажем.
- Систематическое употребление этилового спирта в больших количествах. Максимально допустимая и даже полезная доза алкоголя в течение дня составляет порядка 30-60 миллилитров, не более.
- Следующие весомый фактор — тяжелые физические нагрузки, которые приводят к выработке гормонов стресса. Эти вещества подавляют активность иммунитета, делая человека легкой мишенью для агрессивной флоры.
- Частые острые респираторные вирусные инфекции. Протекают вяло, медленно, но верно подтачивая силы защитной системы организма.
- Наличие в анамнезе одного или нескольких очагов хронического инфекционно-вирусного поражения организма. Тонзиллиты, кариес, острые и хронические ангины, гингивиты и другие заболевания вполне могут стать причиной снижения активности иммунной системы.
- Частые стрессы, перенапряжения психоэмоционального характера.
Во всех случаях требуется разобраться отдельно. Существует также и группа факторов, косвенно сказывающихся на вероятности становления пневмонии любого вида.
Среди них:
- Наличие в анамнезе проблем эндокринного профиля (сахарный диабет, гипотиреоз, гипертиреоз).
- Пиковые гормональные состояния (менструация, менопауза, беременность, пубертат).
Все три группы фактором нужно рассматривать в комплексе. Только так можно выявить исходную причину патологического состояния.
Симптоматика

Инкубационный период заболевания длится, примерно, 21 день. Симптомы микоплазменой пневмонии у взрослых многочисленны и имеют генерализованный характер: они затрагивают сразу несколько систем, провоцируя проявление нетипичных признаков болезни.
Согласно стандартной классификации можно говорить о следующих проявлениях заболевания:
- Подъем температуры тела до уровня субфебрилитета. Крайне редко микоплазменная форма воспаления легких характеризуется значительными показателями термометра. Как правило, говорить приходится об уровне 37.5-38 градусов. Нередко в первые несколько дней температуры нет вообще. Болезнь может протекать без гипертермии и на протяжении всего периода.
- Спустя несколько дней появляется сухой кашель. В этот период легко можно спутать микоплазмоз легких с бронхитом, ларингитом, трахеитом. Кашель с течением времени становится влажным, с большим количеством отделяемого экссудата. Длительность трансформации кашлевого рефлекса составляет, порядка, двух недель.
- Охриплость голоса.
- Выделение большого количества слизи из носовых ходов.
- Одышка, удушье (нарушения дыхательной функции организма).
Это неспецифические проявления, которые не дают возможности точно дифференцировать диагноз. Однако именно так начинается микоплазменное воспаление легких.
Далее появляются уже характерные признаки:
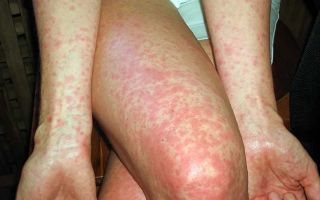
- Высыпания в области дермальных покровов тела. Сыпь имеет вид красных пятен или чешуйчатых бляшек, в зависимости от интенсивности иммунного ответа.
- Боли в мышечных структурах и суставные боли. Проявляются по причине общей интоксикации организма.
- Проявления общей интоксикации с головной болью, слабостью, сонливостью, чувством ватности тела.
Симптоматика развивается постепенно, с течением времени. Проявления как бы наслаиваются друг на друга, складываясь в единую клиническую картину. Длительность течения патологии составляет 10-30 дней. Редко, но все же такое возможно: болезнь разрешается без помощи врача. Поэтому рисковать не рекомендуется.
Детская форма
Мало отличается от формы взрослой. У детей микоплазменная пневмония определяется рядом характерных признаков:
- Температура отсутствует в большинстве случаев.
- Существенного ухудшения самочувствия не наступает.
- Кашель продуктивный (мокрый) почти всегда.
- Клинически начинается болезнь с трахеобронхита или фарингита с типичными проявлениями этих заболеваний.
Диагностика осложнена. Потому требуется обращаться к врачу, как только ребенок начал кашлять.
Диагностические мероприятия
Диагностическое выявление микоплазмоза имеет некоторые сложности. В первую очередь показана очная консультация врача-терапевта или педиатра (для детей).
- В дальнейшем, возможно, потребуется помощь пульмонолога и/или инфекциониста. На консультации проводится сбор анамнеза и устный опрос пациента.
- В обязательном порядке назначается рентгенография органов грудной клетки.
- Проводится общий анализ крови, дающий классическую картину воспалительного процесса, с лейкоцитозом и высокой СОЭ.
- Требуется проведение микробиологического исследования крови (ПЦР-диагностика и ИФА).

Исключительно важностью обладает такое исследование, как анализ мокроты. Проводится бактериологический посев материала на питательные среды.
Это позволяет выявить характер флоры и ее чувствительность к антибактериальным препаратам.
Общие принципы терапии
Лечение микоплазменной пневмонии — долгий процесс и требует комплексного подхода. Для этого назначаются следующие группы медикаментов:
- Противовоспалительные нестероидного характера. При их неэффективности — гормональные лекарственные средства.
- Антибиотики. Требуются во всех случаях. Конкретные наименования назначаются только после исследования крови и мокроты.
- Бронхолитики. Облегчают дыхание, снимают бронхоспазмы и расширяют просвет бронхов.
- Анальгетики для купирования болевого синдрома.
- Муколитики и отхаркивающие средства для быстрой эвакуации содержимого бронхов.
Все препараты назначается только и исключительно специалистами.
Прогноз
Благоприятный во всех случаях, кроме смешанного типа течения пневмонии (возможно развитие при назначении несвоевременного лечения). Микоплазменная пневмония — опасное заболевание. Требуется консультация лечащего врача. Своими силами справиться трудно. Велика вероятность ухудшения прогноза.
Источник: https://pneumoniae.net/mikoplazmennaya-pnevmoniya/
Микоплазма пневмония у взрослых
Микоплазма пневмония — основные симптомы
Своего пика заразности болезнь достигает в конце лета и начале осени.

У людей всех возрастов симптомы заболевания, вызванного микоплазменной инфекцией, не особо отличаются от болезни, обычной по своей природе, однако некоторые различия все же имеются.
Явными симптомами микоплазменной пневмонии являются:
- болезненные ощущения в голове и в горле;
- насморк, озноб;
- потливость, тяжелое дыхание;
- боль, ломота во всем теле;
- воспаление лимфоузлов, менингит, отит.
Единственным, характерным только для такого типа болезни, признаком является кашель. Длится он очень долго и сопровождается выделением большого количества мокроты. Поэтому по одной лишь симптоматике поставить точный диагноз невозможно.
Для этого нужно проводить дополнительные исследования в лаборатории. О том, чтобы поставить себе диагноз самостоятельно, не может быть и речи.
Болезнь приобрела более широкое распространение среди детей, молодежи и пожилых. Болезни подвергаются люди от 5 до 35 лет и после 60. За последние пару лету чаще встречается заражение детей и дошкольного возраста.
Микоплазмы — это уникальные микроорганизмы. Их отличие состоит в том, что в их строении нет клеточной стенки. Наиболее схожими они являются с бактериями L-формы. Имеют одинаковый размер с вирусами.
Всего учеными было выявлено 12 различных форм микоплазм, они были найдены в носоглотке, мочеполовых путях. Однако у человека могут развиваться только три вида.
Передается болезнь воздушно-капельным путем. Поэтому ее вспышки фиксируются как минимум раз в год. В больших городах это может происходить даже чаще. Передается болезнь очень медленно, что еще раз подчеркивает то, что это не вирус.
Поэтому даже в тесном коллективе заражение происходит медленно. Инкубационный период заболевания большой, до 3 недель. В этом и заключается вся опасность. Поэтому определить, что же стало причиной заражения, почти невозможно.
Микоплазмы с легкостью поражают ослабленный или неустойчивый иммунитет. Их очень сложно выявить в организме даже с помощью специального оборудования.
Это может быть банальное переохлаждение, грипп или обыкновенная простуда. Гораздо реже микоплазма может передаваться половым путем. Известны случаи заражения во время родов.
Тогда болезнетворные бактерии от матери передаются ее ребенку. Но в его организме они находятся в спящем режиме, поэтому обнаружить их сразу невозможно.
Инкубационный период длится, как правило, 12-14 дней, но может достигать и 4 недель. В это время человек еще не знает, что он болен.
Развитие болезни происходит плавно и постепенно. Но иногда может протекать остро. Для этого типа пневмонии выделяют несколько течений: респираторное, не респираторное, генерализованное.
В первую очередь под удар попадают верхние дыхательные пути. Из-за этого начинается назофарингит или ларингит, у больного наблюдается сухость и заложенность носа.
Постепенно к начальным симптомам добавляется дискомфорт в горле, садится голос. Общее самочувствие начинает ухудшаться. Температура поднимается все выше и выше.
Это сопровождается слабостью и обильным потоотделением. При остром развитии болезни все симптомы проявляются в первый день. При обыкновенном развитии — через 1-2 недели.
Характерным признаком является кашель, длительностью до двух недель. Обычно кашель наступает приступами. Во время этих приступов выделяется немного густой мокроты.
Может произойти и так, что кашель будет присутствовать до 6 недель. Из-за гиперреактивности бронхов он становится хроническим. На ранних стадиях микоплазма пневмония может быть схожа по симптомам с интерстициальной пневмонией.
Кроме признаков болезни, связанных с легкими, микоплазма обладает еще рядом симптомов. Это и кожные высыпания, миалгия, нарушения работы ЖКТ, плохой сон, мигрени и парестезии. Не респираторные проявления делают пневмонию еще более опасной для человека.
Может добавиться фибринозный или экссудативный плеврит.
Если вы уже имеете какие-то хронические заболевания, то микоплазма может привести к их обострению.
У очень маленьких детей (до трех лет) заболевание протекает почти бессимптомно. Если не возникает осложнений, то болезнь сама по себе проходит через 7-10 дней.
Но вместе с тем имеется большой риск того, что пневмония перейдет в смешанную форму. Тогда возможны осложнения: синдром Стивенса-Джонсона, Гийена-Барре, менингит и миелит.
Особенности атипичной формы у взрослых
Атипичная пневмония представляет собой ряд заболеваний легких, которые по своим причинам и симптомам отличаются то классических.
Стандартная пневмония провоцируется бактериями, и ее диагностика и лечение не сложны. Когда речь идет об атипичных возбудителях, то спрогнозировать ход развития болезни нереально.
Он может быть как легким и замедленным, так и тяжелым и молниеносным. Если больному не будет оказано вовремя должное лечение, то возможны тяжелейшие осложнения, вплоть до смерти.
К атипичным возбудителям восприимчивость у людей очень высокая. Из-за этого возможны эпидемии.
Наиболее распространенные признаки атипичной пневмонии:
- скудное количество мокроты;
- отсутствие четких проявлений на рентгенограмме;
- мигрени;
- сильное повышение температуры тела;
- боль в мышцах;
- отсутствие реакции организма на прием антибиотиков.
На ранних стадиях болезнь легко спутать с ОРВИ. Симптомы те же: озноб, дискомфорт в горле, повышенная температура, насморк. Но через некоторое время отмечается одышка и длительный, непродуктивный кашель.
Диагностика этого заболевания
Если у вас есть подозрение на пневмонию, необходимо срочно обратиться к пульмонологу или инфекционисту.
Чтобы поставить диагноз, врачу необходимо взять ряд следующих анализов:
- анализ мокроты;
- крови;
- сделать рентген;
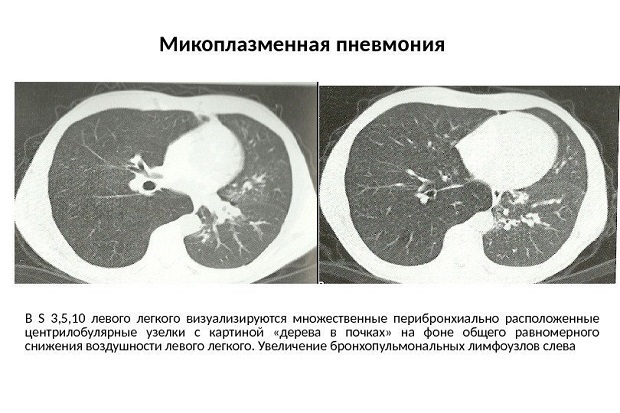
- компьютерную томографию грудной клетки.
Дополнительно к этому проводится аускультация. Наибольшую ценность представляет анализ крови. По нему с наибольшей точностью можно определить присутствие микоплазмы в организме.
Для этого анализы берутся несколько раз с промежутком в несколько дней. Это делается, чтобы определить как давно бактерии находятся в крови и успели ли уже выработаться антитела для борьбы с ним.
Результаты анализов могут искажать аутоиммунные заболевания и прием гормонов. Только когда результаты будут расшифрованы, врач может назначить лечение.
Эффективные методики лечения
Далеко не каждый антибиотик способен справиться с микоплазмой. Чтобы сделать назначение, рекомендуется сначала сделать несколько проб на чувствительность. Так будет выявлено наиболее эффективное лекарство. Лечение микоплазменной пневмонии — процесс долгий и кропотливый.
Чтобы убрать из организма возбудитель болезни, врачи назначают «эритромицин», «тетрациклин», «ципрофлоксацин» или другие иммуномодуляторы. При очень тяжелом течении болезни применяется комплексная терапия. В ее состав входят гормоны или иммуноглобулин в сочетании с антибиотиками.
Не следует забывать и о правильном питании. Отличной профилактикой микоплазмы является личная гигиена.
Тщательно следите за тем, чтобы никто посторонний не пользовался вашими гигиеническими принадлежностями. При общении со здоровыми людьми больные должны находиться в специальных защитных масках.
Лечение с помощью физиотерапии
При лечении пневмонии физиотерапия незаменима. Она обладает противовоспалительным, противоотечным, бактериостатическим и десенсибилизирующим действием, благотворно влияет на иммунную систему.
С помощью физиопроцедур приводятся в действие местные, рефлекторные и генерализованные реакции. Физиотерапия влияет на нервные окончания. Благодаря этому осуществляется стимуляция органов, отвечающих за эндокринную систему.
Производится выброс большого количества гормонов в кровь. Генерализованная реакция запускает процесс стимуляции клеток иммунной системы. Происходит более активное образование антител. Идет формирование гуморального и клеточного иммунитета.
При этом типе заболевания наиболее часто используют:
- Ультразвуковые ингаляции. В них добавляют растворы с различными лекарственными препаратами. Это могут быть антибиотики, муколитики, гепарин или глюкокортикостероиды. Выбор препарата зависит непосредственно от чувствительности пациента. Следите, чтобы не было аллергических реакций. Длительность процедуры должна быть от 10 до 15 минут. Рекомендованный курс лечения 10-12 процедур.
- Электрофорез. В него так же добавляют различные препараты. Это и антибиотики, и отхаркивающие, и низкомолекулярные гепарины. Электроды при таком лечении располагаются поперечно. Один сеанс длится 15-20 минут. Процедура повторяется через день в течение 2 недель.
- Дециметровое волновое лечение. Его отличие от предыдущих процедур заключается в том, что ее можно проводить сразу после лихорадки. Действие процедуры заключается в воздействии электромагнитного поля 35-45 Вт. Длительность 5 минут. Для достижения результата процедура делается на протяжении недели каждый день.
- Массаж грудной клетки. Такой массаж основан на применении различной вибрации. Это стимулирует отхождение мокроты из легких. Необходимо минимум 10 сеансов массажа, что бы он дал должный эффект.
Основы медицинского питания
Цель правильного питания при пневмонии заключается в поддержке защитных функций организма. Организм не должен тратить силы на переваривание вредной и тяжелей пищи, а направить всю энергию на борьбу с болезнью.
Убирают соль, углеводы и жиры. Обогатите свой рацион кальцием и витаминами А, В и С. Ешьте небольшими порциями, но часто, где-то 5-6 раз в день, если аппетита нет, то и заставлять себя не стоит.
Готовьте пищу в духовке или на пару. Жарить не рекомендуется. Можно отваривать и перетирать.
Пейте много теплой жидкости — воды, чая, компота из сухофруктов. Когда ваше состояние улучшится, начните постепенно добавлять в рацион то, что исключили ранее. Количество жидкости тоже можно уменьшать.
В меню больного пневмонией обязательно должны присутствовать нежирная рыба и мясо, свежие фрукты и овощи, сухофрукты, крупы и макароны из твердых сортов, мед, малиновое варенье, натуральные соки и морсы, отвары из черной смородины, шиповника, брусники. Сок лучше выбирать кислый.
Чем может осложниться микоплазменная форма пневмонии
Пневмония — это очень опасная болезнь. Еще более опасными, чем сама болезнь, могут быть ее осложнения. Все осложнения бывают: легочные и внелегочные.
Легочные осложнения поражают непосредственно легкие. К ним относятся плеврит, массивный коллапс, отек легких, абсцесс легких. Причиной внелегочных осложнений является проникновение бактерий в другие органы через кровь.
Это может быть:
- острая дыхательная недостаточность;
- сердечная недостаточность;
- поражение ЖКТ;
- миокардит;
- эндокардит;
- перикардит;
- менингит;
- острый психоз;
- гепатит;
- анемия и нарушение свертываемости крови.
Пускать болезнь на самотек нельзя. Пневмония даже в самой легкой форме при неправильном лечении может привести к фатальным последствиям.
Если человек регулярно принимает алкоголь, то кроме всех перечисленных осложнений он рискует получить поражение центральной системы. Происходит нарушение ориентации, нарушается речь. Больной может даже впасть в кому.
Источник: https://FeedMed.ru/bolezni/organov-dyhaniya/mikoplazma-pnevmoniya-simptomy.html
Вспышка атипичной пневмонии: не бойтесь, она хорошо лечится | Милосердие.ru
Не нужно бояться: атипичная – совсем не значит опасная. Просто заболевание, вызванное микоплазменной инфекцией Mycoplasma Pneumoniae, а именно она ответственна за вспышки нынешнего года, протекает иначе, чем классическая пневмония при поражении легких пневмококковой инфекцией Streptococcus pneumoniae.
Течение болезни и ее лечение
Начинается она как обычное ОРВИ. Больной страдает от насморка и кашля, температура тела повышается незначительно. Однако если при вирусной инфекции или гриппе к 7 дню болезни наблюдается улучшение, то микоплазменная пневмония особо остро начинает проявляться именно на 5-7 день.
Состояние больного ухудшается, температура вырастает до больших значений, появляются мышечные и головные боли, беспокойство, нарушается сон. Характерные черты заболевания – тяжелый приступообразный кашель, иногда до рвоты, и повышенная потливость.
В некоторых случаях при пневмонии, вызванной микоплазмой, наблюдаются высыпания на коже и барабанных перепонках, может развиться конъюнктивит. Эти проявления проходят в течение 2-х недель.
Примерно у четверти детей при микоплазменной пневмонии развиваются диспепсические явления: тошнота, рвота, понос.
Диагностика воспаления легких при микоплазменной инфекции затруднена именно из-за смазанного начала, поэтому настоящее лечение начинается не сразу. Бывает, особенно с детьми, что больной лечится дома от ОРВИ, а потом попадает в больницу.
При подозрении на этот вид пневмонии проводится анализ крови пациента на наличие антимикоплазменных иммуноглобулинов, которым подтверждается инфицирование микоплазмой.
Хорошая новость заключается в том, что за исключением тех случаев, когда у пациента очень низкий иммунитет, микоплазма отлично поддается лечению.
Против нее не действуют антибиотики, используемые при других видах пневмонии, но эффективны препараты макролидного ряда, в первую очередь, азитромицин, а также фторхинолы и тетрациклины.
Как правило, больному становится легче не раньше третьего дня приема препаратов. Курс антибиотиков, прописанный врачом, непременно нужно получить в полном объеме. Он длится от 10 дней до трех недель, и если не довести лечение до конца, то после временного улучшения болезнь может вернуться, и курс придется начинать с начала.
Помимо антибиотиков, пациенту дают отхаркивающие средства, делают физиопроцедуры, массаж. Помещение, в котором находится больной, нужно часто проветривать. Обильное питье необходимо не только при лихорадке, но и для разжижения и отхождения мокроты из дыхательных путей.
Тяжелые осложнения микоплазменной пневмонии очень редки. К ним относятся миелит, менингит, энцефалит, миокардит, артрит.
Очень важно начать лечение пневмонии как можно раньше, поэтому при ухудшении в течение острого респираторного заболевания нужно сразу же обращаться к врачу и не заниматься самолечением.
Профилактика болезни
Проветривание квартиры — одно из неотъемлемых условий профилактики пневмании.
Микоплазменная пневмония высоко контагиозна, поэтому заболеваемость ею часто носит характер вспышки.
Вспышка болезни – это возникновение случаев заболевания в количестве, превышающем обычное для определенной общины, географического района или времени года. Не путать с эпидемией.
Эпидемия – прогрессирующее во времени и пространстве распространение инфекционного заболевания среди людей, значительно превышающее обычно регистрируемый на данной территории уровень заболеваемости, и способное стать источником чрезвычайной ситуации. Универсальным эпидемиологическим порогом считается заболевание 5% жителей территории, однако медицинские ведомства могут устанавливать собственные эпидемические пороги для некоторых заболеваний, например, 1%.
Основной мерой профилактики микоплазменной пневмонии является укрепление собственного иммунитета.
Меры укрепления иммунитета широко известны: прогулки на свежем воздухе и на солнце, полноценное питание и сон, отказ от вредных привычек, таких как курение и злоупотребление алкоголем. При снижении уровня витамина D в крови, необходимо принимать его в холодное время года в форме D3 или рыбьего жира.
Важно иметь в виду, что инфекция не проникает сразу в легкие, воспалительный процесс начинается в носоглотке, трахеях, бронхах. При здоровом иммунитете срабатывает местная защита и не допускает возбудитель в легкие.
Для того чтобы помочь иммунной системе, необходимо принимать все те меры, которые предписаны для больных ОРВИ:
- пить больше жидкости, чтобы образующаяся мокрота не становилась слишком густой и не спускалась в легкие;
- проветривать помещение, в котором находится больной;
- не принимать противокашлевые препараты при кашле с мокротой.
И, конечно же, всегда, а особенно в сезон гриппа и вирусных инфекций, важно хорошо мыть руки. Предпочтение стоит отдавать обычному мылу, а не антибактериальному.
Вакцинация
Попытки создать вакцину от микоплазменной пневмонии успехом не увенчались. В 2012 году ученые университета Коннектикута (США) опубликовали результаты исследования такого препарата на мышах: все вакцинированные животные болели значительно тяжелее невакцинированных.
- Существуют вакцины от других возбудителей пневмонии, но они не помогут при микоплазме.
- Тем не менее, раз уж мы говорим о воспалении легких, полезно будет узнать о профилактике других его видов.
- До 76% внебольничных пневмоний в России вызваны пневмококками. Против них в России применяются следующие вакцины:
- «Пневмо-23» – против 23 штаммов пневмококков,
- «Превенар 13» – 13-валентная;
- «Синфлорикс» – 10-валентная.
- Прививку «Превенар» вводят детям с 2-х месяцев жизни, «Синфлорикс» (включающую также Haemophilus influenzaе, столбнячный и дифтерийный анатоксины) – с 6 недель, прививку «Пневмо-23» – только с 2-х лет.
Еще одним возбудителем пневмонии является бактерия Heamophilus influenzae (ХИБ-инфекция). Против нее в России применяются вакцины «Хиберикс» и «Акт-ХИБ». Они вводятся детям от 6 недель до 5 лет.
- От пневмонии прививают не всех детей, а только тех, кто входит в группы риска (с хроническими заболеваниями, повышающими опасность заражения), а также взрослых от 65 лет и старше и тех, кто страдает болезнями сердца, легких, печени, сахарным диабетом, иммунодефицитными заболеваниями.
- Мета-анализ Кокрановской группы экспертов, между тем, свидетельствует о том, что у взрослых с хроническими заболеваниями вакцинация против пневмококковой инфекции не приносит ощутимых результатов в отличие от здоровых взрослых, у которых она вполне эффективна.
- Принимая решение о прививке, внимательно ознакомьтесь с противопоказаниями и соблюдайте все правила, чтобы снизить риск осложнений.
- Самое опасное из них – сильная аллергическая реакция (анафилактический шок), поэтому после того, как поставлена прививка, следует оставаться в поликлинике не менее 30 минут, особенно если речь идет о маленьком ребенке.
- Сразу же после вакцинации лучше ограничить контакты малыша с посторонними людьми на несколько дней.
Источник: https://www.miloserdie.ru/article/vspyshka-atipichnoj-pnevmonii-ne-bojtes-ona-horosho-lechitsya/
К петербургу подбирается эпидемия микоплазменной пневмонии

В Ленинградской области растет количество случаев заболеваний, связанных с пневмонией, вызванной бактерией микоплазма. Кроме того, в Новгородской области, граничащей с Петербургом, уже зафиксировано 454 случаями заболеваний, в том числе с летальными исходами, а в Финляндии с начала осени болезнь поразила 50 человек.
Петербургские врачи говорят, что чаще всего болеют дети в возрасте от 5 до 17 лет. В городе, как и в Ленинградской области, по их оценке, из 5 заболевших пневмонией — у трех диагностируется микоплазменная пневмония, в то время как самой распространенной причиной развития воспаления легких традиционно был пневмококк.
«Среди взрослых сезонная заболеваемость растет как обычно, большого роста регистрации пневмоний, к счастью, нет. Но надо учитывать, что среди взрослых она распространяется позже — сначала сезонные инфекции, передающиеся преимущественно воздушно-капельным путем, поражают детей», — сообщила порталу «Доктор Питер» главный пульмонолог Петербурга Ольга Титова.
В отличие от пневмококковой пневмонии, при которой полное излечение при правильной терапии наступает уже на 7-10-й день, микоплазменная длится 18 и более дней и протекает тяжелее. Но если диагноз ставится раньше, проще избежать серьезных осложнений.
При этом прослушивание и простукивание легких никак не помогут врачу понять, есть ли в них воспалительный процесс, а выявить микоплазму на раннем этапе можно только с помощью ПЦР — специфического лабораторного исследования.
Помимо этого известно, что микоплазма устойчива к большинству антибиотиков, кроме препаратов из группы макролидов.
По этой причине невозможно назвать точное количество заболевших этим видом пневмонии в Петербурге и Ленобласти.
«Главное отличие пневмококковой пневмонии от микоплазменной в том, что в течение первой недели заболевания ее трудно диагностировать. Развитие начинается одновременно с ОРВИ, чаще — с обычного аденовируса. А ослабленный респираторной инфекцией организм становится уязвимым перед бактериальной инфекцией, тропной к эпителию слизистых оболочек дыхательных путей.
Заболевший, будь-то ребенок или взрослый, страдает от сухого кашля, одышки, эпизодически появляется свистящее дыхание, боли в области грудной клетки, температура не поднимается резко, — поясняет Ольга Титова. — Возможны симптомы интоксикации организма, при которых человек отказывается от еды, жалуется на слабость.
При воспалительных заболеваниях следует больше пить, но человек отказывается от питья».
Чтобы не заболеть, врачи рекомендуют соблюдать меры профилактики, среди которых прогулки на свежем воздухе, проветривание помещений, употребление в пищу свежих овощей и фруктов, соков, промывание и полоскание носа и горла, применение препаратов из группы бактериальных лизатов. При первых симптомах заболевания обязательно обращение к врачу, который должен назначить лечение.
Источник: http://www.sobaka.ru/health/health/64736