Холецистит и панкреатит — заболевания, которые отличаются незаметным развитием и могут быстро переходить в хроническую форму при отсутствии своевременного лечения. При этих заболеваниях обязательна не только медикаментозная терапия, но и соблюдение специальной диеты. При нормализации режима питания и пересмотре рациона можно свести риск обострений к минимуму.
Основные положения меню
Желчный пузырь, как и поджелудочная железа, выделяет ферменты, которые регулируют процесс расщепления потребляемой пищи до легкоусвояемых питательных веществ. Поэтому коррекция рациона является одним из ключевых факторов в лечении и профилактике воспалительных процессов органов ЖКТ.

Больным с холециститом и панкреатитом рекомендуется придерживаться диеты по столу №5. Суть такой диеты состоит в следующем:
- Прием пищи 4-5 раз в сутки умеренными порциями.
- Полное исключение переедания и периодов продолжительного голодания.
- Температура потребляемой пищи должна быть не выше 45 C.
- Пища не должна содержать грубых волокон, создающих нагрузку на органы ЖКТ. Блюда должны быть измельченными или перетертыми, чтобы их усвоение происходило легче.
- Потребление клетчатки должно быть ограничено.
- Блюда должны быть приготовлены на пару, запеченные или отварные. Не допускается прием в пищу жареных продуктов и маринадов.
- Количество потребляемых куриных яиц должно быть сведено к минимуму — не более 3 шт в неделю. От желтков стоит отказаться, поскольку в них содержится большое количество холестерина.
- На период обострения рекомендуется полностью отказаться от кофе и крепкого чая.
- Алкогольные напитки полностью запрещены.
- Нельзя готовить блюда с применением большого количества специй в процессе приготовления.
- Блюда должны содержать больше белка и меньше жиров.

Обратите внимание! В периоды обострения диета должна быть строгой. В остальное время допускается послабление диеты, но ряд блюд нужно полностью убрать из рациона, чтобы избежать рецидивов.
Что обязательно должно присутствовать в меню?

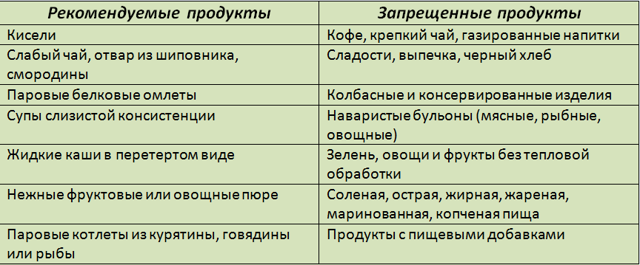
Разрешены такие блюда:
- супы — без приготовления зажарки, на втором бульоне из нежирного мяса;
- хлебобулочные изделия — вчерашний хлеб, допускается хлеб с отрубями;
- выпечка — не сдобное печенье, без содержания крема;
- молочные продукты — некислые и не жирные (не более 3,5% жирности);
- мясо слабожирных сортов — курятина, крольчатина, индюшатина, без кожи и жира;
- рыба — слабожирные сорта рыбы в отваренном или запеченном варианте;
- колбасы — натуральная вареная колбаса, нежирные куриные сосиски;
- растительное масло — в составе блюд не более 1-2 ст.л. в сутки;
- крупы — рис, манная, гречневая, овсяная;
- сезонные овощи — только после термической обработки;
- фрукты и ягоды — после термической обработки или сухофрукты;
- яйца — отварные не более 1 шт в сутки (без желтка);
- зефир и натуральная пастила, домашнее желе из некислых сортов фруктов и ягод;
- напитки — травяные чаи, компоты из сухофруктов, отвар шиповника, кисели, некрепкий чай и кофе с молоком;
- мед в незначительных количествах.
 Вне периодов обострений врачи допускают прием любой пищи, но в ограниченных количествах. При переедании и злоупотреблении продуктами, которые стоит ограничить, вероятность развития рецидива становится выше.
Вне периодов обострений врачи допускают прием любой пищи, но в ограниченных количествах. При переедании и злоупотреблении продуктами, которые стоит ограничить, вероятность развития рецидива становится выше.
В чем себя нужно ограничить?
При нарушениях работы ЖКТ запрещены такие продукты:
- насыщенные бульоны;
- грибные супы;
- кислые щи;
- свежий хлеб и сдобная выпечка;
- жирное мясо и рыба, сало;
- консервы рыбные и мясные собственного приготовления и промышленные;
- икра рыбная;
- копчености;
- паштеты и маринады;
- горчица и хрен в любых вариациях;
- острые блюда;
- пряности;
- овощи с большим содержанием волокон: капуста, редис, брюква, репа, белокочанная капуста;
- овощи с высоким содержанием фитонцидов и веществ, раздражающих слизистую оболочку желудка — лук, чеснок, щавель;
- кислые сезонные фрукты и ягоды;
- кондитерские изделия с содержанием жирного крема, шоколада, мороженого, какао, сахара, сдобная выпечка;
- крепкий чай и кофе без сахара;
- газированные напитки;
- алкоголь.

Обратите внимание! Для нормализации работы ЖКТ рекомендуют принимать специальную минеральную воду— Ессентуки, Боржоми, Нагутскую. Они обычно продаются в виде сильногазированных напитков. Пить такую воду можно только после выпускания из нее углекислого газа, то есть, бутылку нужно несколько раз тщательно встряхнуть перед употреблением.
Особенности рациона в периоды обострения

Острая стадия отличается выраженными расстройствами работы ЖКТ:
- дискомфорт и чувство боли в правом подреберье;
- тошнота;
- рвота;
- слабость.
В этот период питание должно быть максимально щадящим, чтобы не раздражать желудок и кишечник. Поэтому в первые 2 суток рекомендуется воздержаться от употребления пищи и пить только чистую негазированную воду. Разрешается заменить воду отваром плодов шиповника.
 Начиная с 3 дня, разрешается слабый чай с черствым хлебом. Допускается употребление перетертых супов или молочной каши. Разрешен белковый омлет, приготовленный в пароварке.
Начиная с 3 дня, разрешается слабый чай с черствым хлебом. Допускается употребление перетертых супов или молочной каши. Разрешен белковый омлет, приготовленный в пароварке.
На 7 день разрешается нежирный творог, овощные супы и гарниры. Но для них нужно выбирать овощи, которые не содержат грубых волокон.
На 9-10 день в рацион разрешается вводить нежирное мясо и рыбу, приготовленные на пару. Возможно употребление тефтелей и паровых котлет. Такой рацион питания сохраняется до 3-4 недель с момента обострения болезни.
По истечении указанного срока можно переходить к привычному меню, кроме запрещенных блюд.

Рацион при хроническом течении заболеваний
При хроническом течении диета применяется для предупреждения рецидивов. Рацион помогает восстановить нормальное функционирование пищеварительного тракта. В этот период больным не рекомендуются продукты, раздражающие слизистую органов ЖКТ — с высоким содержанием фитонцидов, кислот, большим количеством волокон.
При хроническом течении заболеваний органы ЖКТ испытывают нагрузку, а потому питание должно быть щадящим, но сбалансированным. Из рациона рекомендуется убрать пищу, которая приводит к повышенному газообразованию, стимулирует повышение секреторной активности желудка.
Продукты питания
При составлении рациона учитываются следующие факторы:
- возраст;
- наличие сопутствующих заболеваний;
- общее состояние организма;
- наличие осложнений;
- аналогичные нарушения в семейном анамнезе;
- индивидуальная чувствительность к пищевым продуктам.
Исходя из вышеперечисленных факторов, меню для каждого случая подбирается строго индивидуально. При начальных формах патологий разрешается незначительное послабление диеты. В более запущенных стадиях пациентам может быть рекомендовано соблюдение строгой диеты сроком более чем 8 недель.
Обратите внимание! Диета является только частью лечения. Терапия обязательно включает в себя дополнительный прием лекарственных препаратов, которые применяются для снятия острых симптомов, облегчения состояния органов ЖКТ.
Варианты меню при холецистите и панкреатите
Рацион при патологиях ЖКТ, несмотря на ограничения, не является скудным. В нем можно задействовать большое количество продуктов и комбинировать различные варианты приготовления блюд. Пример меню на неделю представлен в таблице ниже.
| Понедельник | Овсяная каша с отрубями на воде и сладкий чай | Легкий куриный суп с сухариками, гречневая каша и паровая морковь, компот | Творожная запеканка с рисом, отвар шиповника |
| Вторник | Макароны с сыром и компот | Легкий рисовый суп, пюре из картофеля и кусочек отварной куриной грудки, чай | Вермишель с сыром, компот из сухофруктов |
| Среда | Яйцо всмятку и зеленый чай | Суп с мясными фрикадельками, гречневая каша и запеченная рыба, компот | Овощное рагу с курицей, сладкий чай |
| Четверг | Паровые куриные котлеты с картофельным гарниром, сладкий чай | Суп-пюре из картофеля, лапша со свекольной икрой, напиток из цикория | Рисовая запеканка с овощами, паровая рыба, молоко |
| Пятница | Сырники и напиток из цикория | Овощной суп-пюре, рисовая каша с тушеным нежирным мясом, чай | Пюре из картофеля и молочные сосиски, компот из сухофруктов |
| Суббота | Свекольная икра и запеченная рыба, компот из сухофруктов | Куриный суп, лапша с сыром, икра из кабачков, отвар шиповника | Зразы картофельные с мясом, нежирная сметана, чай |
| Воскресенье | Запеканка из творога и стакан теплого молока | Гречневый суп, запеченный картофель с овощами, яичный белок, чай | Паровой белковый омлет, макароны, напиток из цикория |
Диета при холецистите и панкреатите на понедельник и вторник
Диета при холецистите и панкреатите на среду, четверг и пятницу
Диета при холецистите и панкреатите на субботу и воскресенье
В качестве перекусов могут применяться такие варианты:
- яблоки — свежие и запеченные;
- орехи;
- кефир;
- свежие груши;
- некислые сливы;
- банан;
- теплое молоко;
- сухое печенье;
- желе и кисели из некислых фруктов;
- нежирный творог;
- ванильные сухари;
- салаты из некислых ягод и фруктов с заправкой из натурального йогурта.
Принципы питания при холецистите
Для улучшения работы желчного пузыря рекомендуется употребление запеченной тыквы, семян льна, свеклы. Эти продукты улучшают работу кишечника и способствуют улучшению моторики.
В качестве напитков можно употреблять настои лекарственных трав, отвар шиповника, компот из сухофруктов.
Ошибочно мнение, что при панкреатите и холецистите запрещен чай — его можно пить, но в ограниченных количествах, он должен быть сладким и некрепким.
Соблюдение рекомендаций по рациону помогает восстановить нормальную активность пищеварительного тракта. При регулярных посещениях гастроэнтеролога можно свести вероятность обострений заболеваний ЖКТ к минимуму.
Источник: https://stomach-info.ru/drugoe/pitanie/pitanie-pri-holetsistite-i-pankreatite.html
Питание при панкреатите и холецистите
Диета при панкреатите и холецистите является одним из основных этапов лечения патологий. Верно составленное меню, учитывающее потребности воспаленных органов, позволяет перевести заболевания в стадию стойкой ремиссии.
Что такое холецистит и панкреатит
Холецистит – воспаление желчного пузыря, обусловленное развитием холестаза. Причиной последнего становится полная/частичная закупорка желчевыводящих протоков. Развитие холецистита могут спровоцировать следующие факторы: регулярное переедание, пристрастие к жирным сортам мяса, острая пища.
Потенциальными признаками острой формы патологии становятся:
- тошнота, рвота;
- пожелтение кожи;
- горький привкус слюны;
- повышение общей температуры тела;
- болезненность в области правого подреберья.
Обострение может вызвать прием алкоголя и слишком жирной/острой пищи. Причиной развития острого панкреатита становится воспаление железы, обусловленное нарушением оттока панкреатического сока. В результате клетки панкреаса начинают переваривать сами себя, что и вызывает развитие патологического процесса.

Типичными признаками панкреатита становятся:
- сильные боли в области левого подреберья, иногда носящие опоясывающий характер;
- тошнота, рвота;
- диарея;
- усиленное газообразование;
- значительное повышение температуры тела.
Заболевания тесно взаимосвязаны. Холецистит может провоцировать нарушение оттока панкреатического сока, вызывая развитие панкреатита. И наоборот, заброс пищеварительных ферментов поджелудочной железы в просвет желчевыводящего протока, становится причиной формирования холецистита.
Основные правила диетического питания
Диетическое питание при холецистите и панкреатите особенно важно в период обострения заболеваний. Ограничение в пище снимает нагрузку с воспаленных органов и помогает организму восстановиться в более короткие сроки. В течение первых трех суток от начала приступа больному необходимо полностью отказаться от еды. Будут разрешены только кипяченая вода и немного Боржоми (не больше 200 мл).
После стихания болей меню больного расширяется. Ему будут разрешены несладкий теплый чай, сухарики домашние, белковый паровой омлет, рисовая каша, приготовленная на разбавленном молоке, овощные супы-пюре. Через 7 суток в рацион можно добавить маложирный творог и тушеные овощи. Запрещена только капуста, поскольку она вызывает образование газов.
Если реакция желудочно-кишечного тракта (ЖКТ) остается нормальной – у человека нет тошноты, рвоты, поноса и болей – то можно включать такие блюда, как:
- суфле;
- паровая рыба;
- паровые котлеты из куриной грудки либо индюшки;
- гречка и манка.
Сочетанное воспаление обоих органов носит название холецистопанкреатит. В этом случае больному назначается соблюдение диеты № 5. Ее основные принципы:
Стол 5 при панкреатите
- дробный режим питания – до 6 раз в сутки;
- небольшие порции;
- еда должна быть теплой;
- основа диеты – белки;
- разрешена только паровая готовка, запекание в фольге и классическая варка;
- для приготовления супов разрешено использовать овощные либо снятые бульоны;
- полный отказ от жареных продуктов, маринадов, кофеиносодержащих напитков.
Ежедневно необходимо выпивать 2,5 литра чистой питьевой воды.
Продукты, которые можно без опаски включать в меню при холецистите и панкреатите, должны содержать большой процент белков и минимум жиров.

Разработчики диетического питания рекомендуют:
- Мясо нежирных сортов. Именно мясо является основным источником белка. Разрешено употреблять говядину, телятину, курицу (предварительно с нее снимают шкуру), индюшатину и крольчатину. Его отваривают либо готовят на пару. Подсаливать блюда разрешено, но умеренно.
- Маложирная рыба. Ее разрешено подавать в виде суфле, заливного, отваренной либо сделанной на пару.
- Слегка почерствевший хлеб. Допускается подавать сухарики, тосты, вчерашний хлеб. Разрешается готовить пироги с рыбой либо творогом, но в процессе замеса теста сдоба не используется.
- Кисломолочные, молочные продукты. Меню может включать обезжиренный творог, маложирные йогурты, кефир, сметану (ограниченно).
- Яйца. Подаются в виде парового омлета либо приготовленные всмятку.
- Крупяные изделия. Разрешены греча, овсянка, рис и манка. Подаются как самостоятельное блюдо или в качестве гарниров.
- Супы. Готовятся на овощном, втором мясном бульонах.
- Овощи. Можно кушать в виде блюд, приготовленных на пару либо просто отваренных.
- Овощи, фрукты со сладким вкусом. Хорошо запекать в духовом шкафу яблоки и груши. Можно подавать сухофрукты.
- Суфле, зефир, карамельки. В небольших количествах разрешен мёд, варенье.
- Масло. Допускаются сливочное и растительное, но в ограниченных количествах.
Список продуктов, которые нужно исключить
Что можно есть при этих заболеваниях, теперь известно. Но чем питаться запрещено? Список продуктов, которые попадают под запрет, представлен следующими позициями: крепко заваренный черный чай, кофе, напитки с газами, алкоголь (он может стать провоцирующим фактором обострений любой из патологий).
Также запрещены сало и жирные сорта мяса. К последним относится свинина. Содержащиеся в составе продукта животные жиры заставляют работать органы пищеварения в напряженном режиме, стимулируя продуцирование желчи и панкреатического сока. Ограничивается:
- Свежая сдобная выпечка.
- Насыщенные мясные бульоны.
- Грибы. Бульоны из них полностью запрещены, так же как и сами грибы.
- Овощи, раздражающие слизистую желудка. Это лук, чеснок, щавель, редиска.
- Шоколад и крема.
- Соусы, приправы, обладающие острым вкусом.
- Копчености и солености. Они оказывают на слизистые желудка раздражающее воздействие, тяжело усваиваются организмом, становятся причиной несварения.
Диета при холецистите и панкреатите должна полностью исключать продукты, способные вызывать сложности с пищеварением.
В период обострения патологии у больного формируется сильный болевой синдром, отсутствует желание кушать. Самочувствие больного значительно ухудшается. В течение первых 3–5 суток рекомендовано лечебное голодание. На протяжении этого периода больному можно только пить. Это должна быть вода без газа.

После утихания болей в меню можно вводить измельченные до пюреобразного состояния овощи, супы, загущенные крупяными изделиями – готовить их нужно только на воде, овощные бульоны без соли и специй.
При варке супов допускается использовать овсянку либо гречу. При обострении нельзя есть пшено, ячку и кукурузную крупу.
При хроническом течении заболеваний эти разновидности круп необходимо максимально ограничить.
По мере стабилизации состояния меню разрешается расширить за счет отварной телятины и курятины. Больному начинают подавать приготовленную на воде овсянку и картофельное пюре. Перед подачей ее разводят отваром до состояния супа-пюре. Солить и добавлять в эти блюда молоко категорически запрещено.
Спустя 14 дней от начала приступа рацион может включать маложирные молочные продукты. Лучшим выбором будет молоко либо кефир. Творог разрешен, но в ограниченном объеме. Каши теперь разрешается готовить на разбавленном водой молоке. Можно кушать паровые овощи. Из напитков подается отвар из ягод шиповника.
В случае появления неприятной симптоматики – тошнота, рвота, боли – необходимо сразу исключить продукты, ставшие причиной обострения заболевания. Через 2 месяца после обострения больному назначается специальное диетическое питание – стол № 5П. Для него типично низкое содержание жиров и углеводов. Питание должно быть дробным до 6 раз в день.
 Примерное меню диеты №5
Примерное меню диеты №5
Диета при остром холецистите
Острой форме холецистита сопутствует тяжелая симптоматика. В первые несколько суток больному разрешены:
- чистая негазированная вода;
- овощные соки, предварительно разбавленные водой;
- несладкие компоты;
- отвар мяты, шиповника или ромашки.
Кофе и крепко заваренный чай запрещены. Острый период, в течение которого больной отказывается от еды, длится не дольше 4 дней. После этого рацион можно постепенно расширять. При этом необходимо следить, чтобы пищевой тракт не оказывался слишком перегружен.
Меню должно включать:
- манку, геркулес, разваренный рис, приготовленные на молоке, разбавленном водой;
- отварной картофель;
- паровые протертые овощи – кабачок, цветная капуста, тыквенная мякоть;
- слизистые крупяные супы;
- овощные супы-пюре;
- размоченные сухарики.
Все подаваемые блюда должны быть либо протертыми, либо иметь полужидкую консистенцию. Твердых включений, способных вызвать раздражение слизистых, быть не должно. Расширять рацион нужно каждые двое суток, включая в меню следующие продукты: нежирную рыбу – минтай, навага, хек, треска, постное мясо – куриная грудка, телятина с вырезанными жилами, индейка, белки яиц, обезжиренный творог.
На использование соли и сахара накладывается ограничение. Есть свежие овощи и фрукты нежелательно, поскольку они могут спровоцировать спазмы, брожение и усилить газообразование. В период восстановления, длительность которого в среднем достигает трех месяцев, больному также показано соблюдение принципов диетического питания.
В меню человека должны присутствовать:
- каша из гречи;
- слабозаваренные чаи, зерновой кофе;
- варенье, зефир или пастила;
- желтки яиц (не больше 2 штук в неделю);
- тщательно измельченные овощи и фрукты.
Диета при холецистопанкреатите, осложненном гастритом
Диетолог при составлении меню обязательно принимает во внимание все сопутствующие основному заболеванию патологии. При имеющем место гастрите необходимо внесение корректировок, учитывающих уровень кислотности желудочного сока.

Особенности питания при этом остаются неизменными: больной должен принимать пищу дробно до 6 раз в сутки небольшими по объему порциями, между приемами пищи не должно быть больших перерывов, недопустимы переедания и прием пищи на бегу, а также всухомятку, запрещен прием алкоголя и курение. Разработка меню ведется индивидуально для каждого пациента. Врач должен учитывать показатели кислотности желудочного сока.
При пониженной кислотности рекомендуется включать в рацион кисломолочные продукты. Кроме того, необходимо употреблять достаточное количество клетчатки, что предупредит развитие запоров.
Каши нужно готовить только на воде. Использовать молоко запрещено.
При повышенной кислотности желудочного сока от кисломолочной продукции нужно отказаться, но для приготовления блюд можно использовать молоко.
Во всем остальном список разрешенных и запрещенных продуктов ничем не отличается от тех, что используются в остром периоде заболевания.
Предлагаем несколько рецептов блюд, которые можно подавать к столу в период ремиссии.
Овощной суп с сырными фрикадельками
Ингредиенты:
- овощной бульон – 500 мл;
- морковь, лук, красный перец;
- картошка – 4 шт.;
- сыр с нейтральным вкусом – 110 грамм;
- яйцо;
- мука – 90 грамм;
- зелень;
- сливочное масло;
- соль.
Приготовление: сыр натереть, добавить к нему муку, размягченное сливочное масло, соль. Перемешать и убрать в холодильник. Перец порезать полосками, морковь натереть на крупной терке, лук и картошку порезать на кубики. Запустить в бульон и готовить 15 минут. Из сырной массы скатывать шарики и запускать их в суп. Варить еще 15 минут. При подаче посыпать порубленной зеленью.
Котлеты из картофеля с колбасками
Ингредиенты:
- картофель – 7 средних по размеру клубней;
- луковица;
- зелень;
- твердый сыр – 200 грамм;
- молочная колба – 250 грамм;
- яйца – 3 штуки;
- мука – 3 ложки;
- сметана.
Приготовление: картошку сварить, остудить. Измельчить через терку. Положить в нее натертый сыр и порезанную на кубики колбасу. Положить муку, яйца, лук и муку. Формировать из хорошо вмешанной массы котлетки и готовить в пароварке. Подавать со сметаной.
Слоеный омлет с картофелем в пароварке
Будут нужны:
- вареная картошка – 210 грамм;
- яйца – 4 штуки;
- молоко – 100 мл;
- специи по вкусу и зелень;
- немного сыра.
 Больному можно подавать диетический омлет, приготовленный в пароварке
Больному можно подавать диетический омлет, приготовленный в пароварке
Приготовление: картошку натереть на терке, взбить яйца с молоком, присолить. Чашу пароварки закрыть пищевой пленкой. Выложить слой картофеля, затем налить омлетную массу и сверху укрыть натертым сыром. Готовить примерно 25 минут.
Тыквенный десерт
Очищенную от кожуры мякоть тыкву порезать на кусочки. Положить ее в чашу пароварки, посыпать сахаром и корицей. Готовить 20 минут. Врачи своим пациентам, перенесшим воспаление желчного пузыря и/или поджелудочной железы, настоятельно рекомендуют придерживаться принципов диетического питания как можно более длительное время.
Даже после выздоровления либо перехода заболевания в стадию ремиссии стоит ограничить потребление продуктов из запрещенного списка. Особенно это касается копченостей, маринадов, алкоголя и слишком жирной пищи.
В противном случае можно снова перегрузить поджелудочную железу или желчный пузырь и получить повторное обострение болезни. Если заболевание перешло в хроническую форму, то диету желательно соблюдать постоянно.
Источник: https://vrbiz.ru/raznoe/pitanie-pankreatite-holecistite
Диета при панкреатите и холецистите: меню на неделю

Диета при панкреатите и холецистите – одно из основных терапевтических направлений. Если воспаление носит хронический характер, грамотное питание должно практиковаться постоянно и стать образом жизни. Но применяется рациональное меню в комплексе с фармакологическими препаратами. Важно также учитывать особенности течения болезни, возраст пациента и общее состояние. Поэтому самостоятельная разработка диеты не приветствуется, нужно обратиться к помощи профессионального диетолога либо эндокринолога.
Общие рекомендации стола №5
Погрешности в питании вызывают обострение хронических болезней пищеварительной системы. Чтобы избежать острого приступа, придерживаются специфических рекомендаций. Диета при панкреатите и при холецистите строится на основе стола №5 по Певзнеру.
Основное меню показано при холецистите, а при хроническом панкреатите востребован такой стол, как диета 5п. Но основные направления и рецепты блюд, используемых в диетическом рационе, схожи.
Особенности питания в случае проблем с желчным и поджелудочной:
- Употреблять продукты после термической обработки. Овощные и фруктовые компоненты содержат грубые волокна, которые повышают нагрузку на пищеварительные органы. При таком меню увеличиваются риски резких обострений холецистита, активации спящего панкреатита.
- Трапезничают небольшими порциями. В идеале один прием пищи при панкреатите или проблемах с желчным не превышает 200 г.
- Рекомендован дробный рацион – 5-6 раз за день. Как при обычном меню, присутствуют завтрак, полноценный обед, вечерний прием. Но дополнительно между ними делают перекусы.
- При панкреатите питаться нужно придерживаясь постоянного режима.
- Все блюда должны употребляться в перетертом, кашицеобразном виде, особенно при панкреатите.
- Запрещено лакомиться горячим, холодным – это приводит к спазмам желчных протоков и обострению холецистита.
- Оптимально приготовление на пару и запекание в алюминиевой фольге, отваривание.
- Из меню при холецистите исключают желчегонные продукты.
- В рацион больного панкреатитом нельзя вводить ингредиенты, которые медленно перевариваются, так как велика вероятность запоров и метеоризма, ухудшающих состояние больного. Поэтому повышают количество быстрых углеводов.
- Необходимо увеличить содержание животного белка, но уменьшить объемы сложных углеводов, жиров.
В сутки съедают до 3–3,5 кг пищи. Важно употреблять ежедневно 2–2,5 л жидкости. Сюда входят питьевая вода, супчики, напитки.
Одно из условий рациона при холецистите, желчнокаменной болезни и панкреатите называют «правилом трех Ж» – из меню убирают желтки, жареные блюда, жиры.
Панкреатит, желчнокаменная болезнь и холецистит нередко становятся провокаторами диабета. Чтобы избежать этой патологии, желательно не использовать в меню много сахара.
Что можно и что нельзя есть при холецистите и панкреатите: таблицы продуктов
Рекомендованное питание при панкреатите и холецистите можно составлять, ориентируясь на таблицы ингредиентов.
Разрешено включать в рацион только компоненты, не усиливающие нагрузку на пищеварительные органы.
| Разрешенные ингредиенты и блюда | В каком виде рекомендованы |
| Хлеб | Отрубной, подсушенный белый, зерновой |
| Печенье, бисквит | Без прослоек крема и джема |
| Пироги | Исключительно печеные, начинка из творога, рыбы, мясного фарша |
| Молочные продукты | Разрешены в меню молоко до 3,5%, неострые сыры. Иногда используют чуть-чуть сметаны или сливочного масла |
| Овощные / молочные супы | В неделю 1–2 раза, без обжаривания отдельных компонентов |
| Мясо | Индюшка и кролик, говядина, куриная грудка. С птицы предварительно снимают кожицу. Разрешены сосиски, ветчина, вареные домашние колбаски, приготовленные из этих сортов мяса |
| Рыба, морепродукты | Обработанные паром, отварные, запеченные, нежирные |
| Масла растительные | В день 1–2 ст. л. При холецистите лучше рафинированные |
| Крупы | Рекомендованы манка, овес, рис, греча. Изредка позволены перловка, ячневая, кукурузная, пшенка |
| Овощи, зелень | Термически обработанные |
| Фрукты и ягоды, сухофрукты | Сладкие сорта. Обязательна термообработка |
| Яйца | Белок используется для парового омлета. Не больше 1 шт. в день |
| Десерты | Безе, пастилки, карамель, натуральный мед, варенье, приготовленное из сладких ягод и фруктов. Желательно не увлекаться сладостями, употреблять немного |
| Напитки | Отвары из соцветий ромашки, листочков мяты, плодов шиповника, некрепкий чай, слабый кофе с молоком. Из сладких ягод готовят кисель, компоты. Но их желательно разбавлять питьевой водой. Нежирная кисломолочка – кефир, жидкий йогурт |
При холецистите и больной поджелудочной необходимо исключить компоненты, провоцирующие усиленное выделение ферментов, плохо перевариваемые, насыщенные клетчаткой, излишне жирные.
| Запрещенные | В каком виде запрещено |
| Хлеб | Свежевыпеченный, сдоба |
| Мясо | Утятина, свинина, баранина, гусятина |
| Рыба | Рыбный бульон, икра, жирные сорта |
| Супы | Кислые щи, окрошка, мясные бульоны |
| Грибы | В любом виде, в том числе грибные бульоны |
| Консервы | Все паштеты и маринады, а также соленья, копчености |
| Специи | Хрен, приправы острые, горчица |
| Овощи | Свежие. В частности, редька и капуста белокочанная, все бобовые, щавель, репка, редиска и ревень, чеснок, брюква, лук-репка, зеленый горошек |
| Фрукты и ягоды | Кислые, свежие |
| Фаст-фуд | Чипсы, соленые крекеры, готовые закуски |
| Кондитерские изделия | Сдобренные кремами, содержащие пищевые красители, ароматизаторы. Нежелательно употребление мороженого и шоколадок, конфет |
| Напитки | Алкоголь, сладкая и минеральная газировка, крепкий чай либо кофе |
Существуют «спорные» ингредиенты:
- Бананы при панкреатите кушать можно, но не больше 1 в сутки. Лучше использовать как дополнительный ингредиент для пирога, сухого печенья, запеканки.
- Орехи разрешено употреблять, если заболевание протекает хронически, не применять при рисках обострения холецистита и сопровождающего его панкреатита. Ежедневно разрешается до 15 г орехов.
- Натуральный мед кушают понемногу для устранения застоя желчи при отсутствии панкреатита / сахарного диабета.
- Сладкий фрукт хурма полезен при холецистите, но едят его редко – он вызывает обострение панкреатита, а при диабете вовсе под запретом.
Примерное меню на неделю
Меню при панкреатите и холецистите разрабатывается индивидуально с обязательным учетом сопутствующих проблем. Можно воспользоваться готовыми наработками, но желательно уточнить особенности на каждый день у врача.
 Полезны минеральные воды марок Ессентуки, Боржоми, Нагутская. Поскольку сильногазированные напитки запрещены, бутылку нужно отрыть и оставить на ночь, чтобы газы вышли. Утром воду можно пить.
Полезны минеральные воды марок Ессентуки, Боржоми, Нагутская. Поскольку сильногазированные напитки запрещены, бутылку нужно отрыть и оставить на ночь, чтобы газы вышли. Утром воду можно пить.
Понедельник:
- Завтрак. Омлет, приготовленный в пароварке из 1–2 белков, или овсянка. Напиток – слабый чай. Несоленый крекер.
- Ланч. Творожок, заправленный нежирной сметаной, или запеченное яблоко.
- Обед. Перетертый суп, паровая курица, из отварной свеклы делают салат. Запивают компотом из спелого шиповника.
- Полдник. Запеченная груша.
- Ужин. Показаны спагетти, посыпанные сыром, фруктовый компот.
Вторник:
- Завтрак. Омлет паровой и сухое печенье, которое запивают слабым чаем.
- Ланч. Запеченное яблоко, 100 мл нежирного натурального йогурта.
- Обед. Овощной супчик и паровая рыба. На гарнир готовят гречку. Слабый кофе с добавлением нежирного молока / ягодный кисель.
- Полдник. Если нет сопутствующего панкреатиту диабета, съедают банан.
- Ужин. Запеченный рис, фруктовый компот.
Среда:
- Завтрак. Сырники, настой цикория с молоком.
- Ланч. Кисель и пара галет.
- Обед. Морковный суп с рисом, паровые котлеты, кисель.
- Полдник. Крекер с желе.
- Ужин. Овощное рагу, высококачественные молочные сосиски, компот.
Четверг:
- Завтрак. Полезна запеканка из тыквы с яблоками или из творога. Можно сдобрить блюдо небольшим количеством нежирной сметаны. Слабый чай.
- Ланч. Галета и овсяный кисель.
- Обед. Суп с мясными фрикадельками, овощами. Паровое мясо, отварная гречка / рис. Некрепкий кофе с молоком.
- Полдник. Перекусывают сладкими сливами. Но кушать разрешено не больше 5 спелых штук.
- Ужин. Можно побаловать себя молочными сосисками, толченой картошкой Травяной чай.
Пятница:
- Завтрак. Присыпанные сыром макароны, слабый чай.
- Ланч. Творожок, приправленный сметаной либо йогуртом.
- Обед. Суп, приготовленный из тыквы, заправленный домашней лапшой. Отварное мясо, греча. Кисель / компот из сухофруктов.
- Полдник. Пара запеченных яблок.
- Ужин. При панкреатите либо обострении холецистита заканчивают день паровой рыбой и тушеными овощами. Показан травяной чай.
Суббота:
- Завтрак. Белковый омлет, пьют чай со слабой заваркой.
- Ланч. Перекусывают печеньем или галетами, пьют кисель.
- Обед. Суп с домашней лапшой, тушеная морковь и котлетки на пару. Подают ягодный кисель.
- Полдник. Допивают кисель, едят несоленые крекеры.
- Ужин. Отварной с сухофруктами рис. К сладкой каше отлично подойдет компот.
Воскресенье:
- Завтрак. Английский ягодный пудинг, легкий чай.
- Ланч. Приправленные йогуртом, запеченные фрукты.
- Обед. Балуют себя макаронами с прокрученным отварным мясом, протертым овощным супчиком. Напиток по желанию.
- Полдник. Нежирное молоко, пара печений.
- Ужин. Пюре из картошки, паровая рыба, компот.
Перед сном советуют выпить полстакана кефира или жидкого йогурта.
Эффективные упражнения
Рецепты диетических блюд
Рецепты блюд при панкреатите и холецистите разнообразны, поэтому меню не выглядит скудным.
Куриный суп
При панкреатите нельзя готовить на крепком бульоне, поэтому предварительно отваривают курочку, обязательно сняв кожу. Бульон выливают, мясо перекручивают. Добавляют в массу сырой белок и перемешивают. Формируют небольшие фрикадельки.
В емкость заливают свежую воду, кладут натертую морковь, порезанную картошку. Доводят до кипения, опускают фрикадельки. Варят четверть часа, периодически убирая накипь. Когда овощи станут мягкими, опускают резаную зелень и продолжают нагрев еще 5 минут.
Подсаливают готовое блюдо.
Картофельные котлетки
Отваривают несколько очищенных клубней. Пропускают через мясорубку. Мелко шинкуют докторскую колбасу и зелень. Смешивают с картофельной массой, вводят в состав яичные белки и вымешивают фарш. Лепят котлетки, отваривают на пару.
Овощное рагу
Это овощное блюдо украсит любое меню. Шинкуют тыкву, разбирают цветную капусту, брокколи, нарезают морковь. Ингредиенты слегка припускают в растительном масле. Подливают немного воды и тушат 15 минут. Вводят в состав зелень, продолжают нагревать еще 5 минут. Перекладывают в противень, запекают под сыром в духовке.
Паровая рыба
Очищают тушку от кожицы, костей и плавников. Натирают смесью сухого укропа и петрушки, слегка подсаливают. Выкладывают рыбу в лоток пароварки, дополнительно используют нашинкованные овощи – брокколи, морковку. Готовят 20 минут. Подают с отварным рисом.
Запеканка из тыквы и сладких яблок
Порадует в качестве десерта. Очищают овощ и яблоки от кожицы и семян, протирают по отдельности. Полученный фарш припускают со сливочным маслом, одновременно протирая вилкой. Доливают молоко, добавляют манную крупу.
Нагревают до кипения. Продолжают нагревать 5-8 минут, постоянно помешивая. Когда масса загустеет, снимают с огня и выливают в противень, заранее посыпанный измельченными сухариками. Запекают и подают, полив нежирной сметаной.
Достаточно проявить фантазию, чтобы меню всегда было вкусным.
Особенности диеты
При обострении больным органам необходим покой. Нужно снять нагрузку, практикуя голодание, и симптоматика панкреатита исчезнет намного быстрее.
В период обострения холецистопанкреатита
Голода после панкреатита или в случае выхода конкремента из желчного придерживаются 3 дня. Разрешено употреблять минеральную воду с выпущенными газами. Оптимально пить при холецистите Боржоми до 100–200 мл за один прием.
Если боль в зоне эпигастрия через 3 суток исчезла, расширяют рацион:
- Диета при остром панкреатите либо обострении холецистита означает поэтапное введение в меню легкого овощного супчика, рисовой каши, сухарей, парового омлета.
- Через неделю добавляют творожок, тушеные овощи.
- Если компоненты не провоцируют новый приступ панкреатита, желчнокаменной болезни, холецистита, вводят отварную рыбу, злаковые гарниры, паровое мясо.
После панкреатита либо холецистита использовать меню стола №5 разрешается через 1–2 месяца.
У детей и беременных женщин
Рацион детей и беременных женщин при патологиях поджелудочной железы и холецистите также щадящий. Малышам рекомендуют 2–3 дня голода в случае острого панкреатита. Неделю придерживаться диеты, на протяжении месяца вводить протертыми разрешенные компоненты. При холецистите продолжительность лечебного рациона около 5 лет. Отсутствие характерной клинической картины на срок не влияет.
Беременные также придерживаются меню лечебного стола №5. Если диагностируется острый панкреатит либо холецистит, будущая мама проходит терапию стационарно и питание корректируется медиками.
Источник: https://gepatolog.info/lechenie/dieta/pri-pankreatite-i-holetsistite
Диета при холецистите: что можно есть, примерное меню и правила питания
Холециститом называется воспаление желчного пузыря. Этот небольшой орган пищеварительной системы выделяет особый секрет – желчь. Она активно участвует в процессе переваривания пищи, помогая расщеплению белка и жиров.
Причины возникновения заболевания:
- Проникновение патогенной микрофлоры (стрептококков, энтерококков). Разносчики инфекций переносятся с током крови или лимфы вследствие имеющихся у человека воспалительных заболеваний.
- Заражение паразитами (аскариды, лямблии).
- Застой желчи по причине беременности, физической нагрузки, стресса.
- Переедание, неправильный режим питания, низкая двигательная активность.
- Камни, затрудняющие выход желчи.
- Травмы органа.
При остром течении наблюдаются боль в правом боку под рёбрами. Это основной признак опасного состояния. Также человека может тошнить и рвать, знобить. Повышается температура, пульс учащается. Если камень закупорил желчевыводящий проток, то желчь не поступает в кишечник, что вызывает колики. Окраска кожных покровов, глазных склер делается жёлтой.
Хронический холецистит – это воспаление, развивающееся постепенно. У больных появляются ноющие боли в районе печени после еды, вздутие живота, отрыгивание, ощущение горечи во рту.
При воспалении одновременно с камнями начинается заболевание калькулёзный холецистит. Без конкрементов болезнь носит название бескаменный холецистит. Обе разновидности встречаются в острой и хронической форме. Главный признак калькулёзного холецистита – колики.
Правильное питание при холецистите
Сохраните статью, чтобы прочитать позже, или поделитесь с друзьями:
Специалист обязательно назначает диету для лечения и восстановления организма. Если по состоянию здоровья пациенту приходится принимать какие-либо лекарства, об этом нужно обязательно сообщить врачу. Ряд препаратов препятствует оттоку желчи.
Во время обострения
Поначалу очень важно не перегружать пищеварительный тракт. Жажду утоляют сладким чаем, шиповниковым отваром (разбавляется водой, не злоупотреблять при гастрите или язве). Подойдёт негазированная минеральная вода, свежевыжатые соки.
Когда приступы боли купированы, больного можно покормить протёртым супом, слизистой кашей, чаем, в который добавляются сухарики.
Если исчезли дискомфортные ощущения, разрешают белковую пищу: нежирный творог, кусочек мяса, рыбы (разварить и протереть).
Когда после обострения болезни её симптомы ослабляются, сразу же возвращаться к привычному рациону нельзя, чтобы не допустить нового приступа. Диетологами разработан специальный лечебный стол номер 5а.
Он характеризуется уменьшением жиров в пище с сохранением в ней достаточного объёма жиров и углеводов. Основное правило – еда только протёртая. Питаться при заболевании надо часто, маленькими порциями.
После холецистита в острой форме также предполагается соблюдение определённой диеты.
При хроническом течении болезни
Медики выделяют два состояния: обострение и ремиссия (болезненные проявления и неприятные симптомы проходят).
Для первой ситуации рекомендации по питанию пациента такие же, как при приступе острого холецистита. В первые дни при обострении показано голодание, чтобы не нагружать кишечник больного.
Уже в период неполной ремиссии больному прописывают диету при холецистите под номером 5. Это лечебное питание назначается и для состояния стойкой ремиссии, когда происходит выздоровление пациента.
Оно способно предупредить неприятное осложнение – возникновение камней.
Базовые принципы:
- Разрешается тушение, запекание (но без корочки), приготовление на пару, варка. Жарить нельзя.
- Все готовится в форме пюре, паровых котлет, суфле. Куриная шкурка, мясные сухожилия удаляются.
- Мясо, продукты, содержащие много клетчатки, супы необходимо перетирать, крупы разваривать, а овощи измельчать.
- Едят часто, но помаленьку, желательно в одно и то же время. Так приходит в норму отток желчи. Выброс слишком большого её количества опасен приступом боли.
- Из растительных жиров предпочтительнее использовать подсолнечное, облепиховое, льняное, оливковое масло. Животные тоже важны, но не тугоплавкие. Позволяется добавить в кашу или второе немного сливочного масла.
- Продукты, способные усиливать брожение (цельное молоко, консервы, выпечка), ограничиваются.
- В меню должно включаться много овощных и фруктовых блюд. Их целебные свойства помогают справиться с неприятными последствиями заболевания: гранат оказывает желчегонное действие, груши уменьшают боль и изжогу, яблоки оказывают противовоспалительный эффект.
- При бескаменном холецистите не противопоказано съедать одно яйцо в день.
- Запрещённые приправы и соусы – томатный кетчуп, майонез, уксус, аджика, горчица.
- Соль ограничивается.
- Еда и питье не ниже комнатной температуры.
- Важно есть пищу, насыщенную липотропиками (свёклу, рыбу, творог), пищевыми волокнами, пектинами (яблоки).
Диета номер 5 не такая строгая, позволяет больным более разнообразный рацион: колбаса, сосиски молочные высокого качества, морепродукты (креветки, морская капуста), помидоры – все понемногу. Можно есть вчерашний ржаной хлеб.
Орехи употребляют осторожно: при обострении холецистита и впервые диагностированной болезни их рекомендуется не есть. При панкреатите в стадии обострения орехи запрещены целый год. Допустимое количество – не больше одной столовой ложки ядер, измельчённых блендером, пару раз в неделю.
Орехи следует приобретать только неочищенные: жиры в очищенных и прошедших обработку ядрах могут прогоркнуть и утратить полезные свойства. Из орехов лучше выбрать грецкие (смешивая их с мёдом, можно приготовить вкусный десерт), кедровые. Популярный арахис может являться сильным аллергеном, это тяжёлая пища для желудка.
В малой дозе разрешены тыквенные семечки.
Что можно есть после приступа
- Говядину, индюшатину, курятину, крольчатину, конину.
- Нежирные сорта рыбы (навага, треска, щука).
- Кисломолочную продукцию. Несолёный сыр, кефир, творог низкой жирности. Полезен йогурт (без добавок, фруктовых и ягодных наполнителей, натуральный, с бифидобактериями). Молоко не рекомендовано пить, его используют как основу для каши.
- Протёртые, пюрированные овощные и крупяные супы, заправленные сливочным маслом, сметаной.
- Несвежий хлеб. Сухари, хлебцы. Печенье только несдобное.
- Запечённый омлет с яичными белками. Желтки лишь как ингредиенты блюд, не больше одного в день.
- Многие овощи (свежие огурцы, морковь, картофель, кабачок, тыква). Сырая белокочанная капуста – грубая и тяжёлая для переваривания, её обязательно надо потушить. Хорошая альтернатива – цветная капуста, тщательно промытая квашеная капуста.
- Муссы, суфле, желе, кремы из дозревших и некислых фруктов (авокадо, бананы, груши, яблоки, виноград) и ягод на сладкое. Полезно есть ягоды и плоды свежими, но их обязательно надо протирать, как и сухофрукты (курага, чернослив, изюм).
- Варенья, мёд, повидло разрешены, зефир, мармелад, пастилу – немного, кушать на десерт.
- Разрешённые крупы – манная, гречка, овёс, рис (готовое блюдо протирается). Пшённая нежелательна. Молоко для каш обязательно разбавляют водой. Позволяется варёная вермишель.
- Сливочное масло ограничивается до 30 гр. на сутки. Если в меню есть салаты, для заправки можно выбрать растительное масло.
- Питье: некрепкий чай (можно с лимоном), шиповник, рябина, приготовленный дома морковный, томатный сок, цикорий.
- Пряности: укроп, корица, петрушка, ваниль.
Что запрещено
Список продуктов:
- Жирное и копчёное мясо (свинина, гусятина, утятина), сало.
- Солёная рыба, икра.
- Какао.
- Чёрный крепкий кофе.
- Газировка.
- Грибы.
- Бобовые (чечевица, горох, фасоль).
- Свежий хлеб, жареные пирожки.
- Сладости: торт, пирожные, десерты, мороженое, шоколад, сгущёнка, выпечка.
- Ряженка, сливки, творог, сметана повышенной жирности.
- Бульон, сваренный из мяса, рыбы, грибов.
- Специи, пряности, горчицу, хрен, майонез.
- Рассыпчатые каши.
- Субпродукты.
- Консервы, маринады, домашние соленья.
- Маргарин.
- Яйца.
- Овощи (капуста, чеснок, лук, редис, репа, щавель).
- Кислые фрукты (апельсины, лимоны, грейпфруты).
- Спиртное (алкогольный напиток увеличивает риск камнеобразования, провоцирует колики при калькулёзном холецистите).
- Полуфабрикаты, фаст-фуд (пицца, гамбургеры).
- Пакетированные соки промышленного производства.
Примерное меню на неделю
Завтрак:
- омлет;
- тосты с абрикосовым повидлом;
- рисовая каша;
- молочная овсянка;
- салат из протёртых овощей;
- фруктовая овсяная каша на водяной бане;
- творожная запеканка;
- пудинг из манки;
- винегрет;
- ленивые вареники;
- лапшевник;
- телячья паровая котлета;
- протёртая говядина;
- ригатоны с маслом;
- сельдь с рисом;
- зелёный чай (можно добавить лимон – не больше одной дольки, мёд);
- напиток из цикория;
- кофе с молоком.
Обед:
- супы: вегетарианский, молочный вермишелевый, свекольник, некислые щи, борщ на воде, со сметаной;
- плов из тыквы, приготовленный в горшочке;
- тушёная морковь;
- мясное суфле;
- заливное из хека;
- фрикадельки куриные;
- рисовый гарнир;
- пюре картофельное;
- треска на пару;
- голубцы;
- суфле из кролика;
- котлеты из индейки в пароварке;
- рожки под сметанным соусом;
- лапша;
- крокеты из картошки;
- фаршированные кабачки;
- варёная свёкла с сыром;
- пудинг творожный;
- кисель из чёрной смородины с сахаром;
- отвар из сухофруктов.
Полдник:
- сыр;
- печенье;
- яблочный джем;
- сок;
- спелые фрукты, не больше двух;
- запечённые груши;
- вафельные хлебцы;
- сухари;
- чай с молоком;
- йогурт;
- зефир;
- ацидофилин;
- пастила.
Ужин:
- макароны с сыром;
- крупеник из гречки;
- котлеты из картошки, свёклы и моркови;
- отварной минтай;
- запечённая цветная капуста;
- морковно-яблочный салат;
- манник;
- омлет;
- кабачковые оладьи;
- творожные сырники;
- овощное рагу;
- навага, запечённая с овощами;
- сырно-вермишелевая запеканка;
- кускус;
- незаправленный булгур;
- минералка;
- фруктовый компот;
- морс малиновый;
- напиток из кураги и чернослива;
- несдобное печенье;
- простокваша.
Если поздно вечером захотелось поесть, голодать необязательно, кефир поможет насытиться, не переедая.
Питание при холецистопанкреатите
Когда случается одновременное воспаление поджелудочной железы и желчного пузыря, назначается диета под номером 5, которая показана, когда острый период болезни прошёл. Овсяное молоко – популярный народный рецепт от панкреатита. Для больных холециститом такое лечение не всегда подходит, нужно посоветоваться с доктором: желчекаменная болезнь – противопоказание к приёму этого средства.
Режим питания после холецистэктомии
При калькулёзном и бескаменном холецистите по показаниям проводится холецистэктомия.
После операции принимать пищу нельзя 12 часов. Затем, чтобы утолить голод, разрешается каша-размазня, суп из овощей, кисель. Через 4-5 суток добавляют овощное пюре, творожок, диетические блюда из мяса и рыбы, отваренные и измельчённые. Полезны пшеничные отруби, улучшающие отток желчи.
В первые три месяца врач порекомендует пациенту стол номер пять. Строгое выполнение базовых основ диеты и дробное питание важны для восстановления работы органов желудочно-кишечного тракта.
По истечении этого времени специалист определит, возможны ли послабления, но в том или ином виде пациенту придётся соблюдать эту диету до конца жизни. Алкоголь строго запрещён в первые два года.
В дальнейшем это ограничение в зависимости от состояния здоровья может быть немного ослаблено: в исключительных случаях позволяется красное вино (не больше бокала), безалкогольное пиво. Организм многих пациентов, перенёсших эту операцию, очень плохо переносит спиртные напитки.
Иногда у пациента может наблюдаться постхолецистэктомический синдром. Его симптомы: тошнота, рвота, тупые боли под правым ребром, повышенная потливость, желтуха.
Они могут проявиться сразу после хирургического вмешательства или несколько лет спустя.
В такой ситуации нужно обязательно обратиться к специалисту, который назначит лечение, которое включает в себя и диету с минимальным количеством жирной пищи.
Источник: https://GastroTract.ru/bolezn/holetsistit/dieta-pri-holetsistite.html