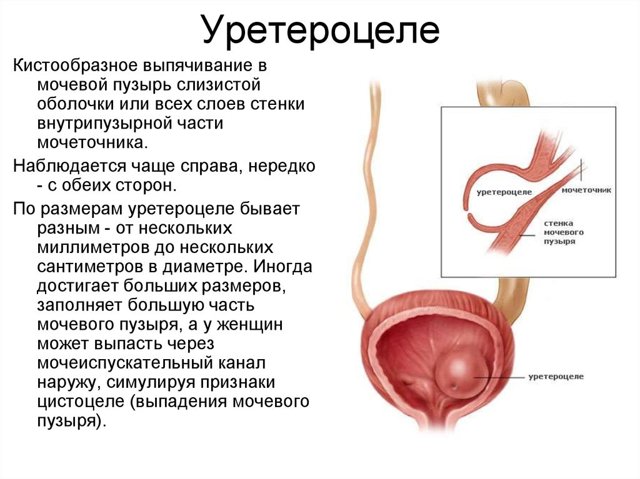
Уретероцеле – это грыжеподобное выпячивание определенной части в мочеточнике, которое провоцируют неправильный отток мочи и сопровождается приобретённым или врожденным дефектом в устьях мочеточников, сужением или эктопией.
Описание уретероцеле
Первое упоминание этой патологии относится к 1834 году, когда при вскрытии пациента обнаружили аномалию, посчитав ее удвоением мочевого пузыря. Классификация уретероцеле впервые была сделана в 1957 году, но все существующие на данный момент патологии тогда не были указаны. В 1961 году установили, что уретероцеле возникает чаще всего при удвоении почек.
Также это патология сопровождается эктопией устья мочеточника, его удвоением, камнями и инфекцией в органе. Патология затрагивает пациентов любого возраста, риск возникновения составляет 2% среди всего населения. Чаще уретероцеле появляется у мужчин, нежели у женщин. А у детей появляется лишь в одном случае на 500 новорожденных детей.
Какие формы уретероцеле бывают?
Уретероцеле мочевого пузыря может быть как приобретенным, так и врожденным. В зависимости от расположения может быть внутрипузырное выпячивание в полости мочевого пузыря и внепузырное, когда мочеточник впадает в уретру.
Единой классификации всех возможных видов уретероцеле на данный момент не существует, но практикующие урологи на основе статистики выявили следующие разделение:
- ортотопическое уретероцеле простого вида, которое может быть как односторонним, так и с двух сторон. Мочеточник при этом расширяется и уретероцеле находится в мочевом пузыре. Патология характеризуется небольшим размером, чаще всего сдавливает соседний мочеточник, если тот удвоен;
- эктопическая разновидность – патология характеризующаяся попаданием мочеточника в уретральный канал или в область шейки мочевого пузыря. Это возможно при низкой эктопии устья мочеточника. Подобное уретероцеле характеризуется большими размерами и сдавливает устье основного мочеточника и контралатерального.
Исходя из степени развития этой патологии есть 3 степени тяжести заболевания, обнаруживаемых как у взрослых, так и у детей:
- первая степень характеризуется незначительными расширениями внутрипузырной части мочеточника, в почках функциональных изменений нет;
- вторая степень отличается расширением мочеточника, скоплением избытка мочи и возникновением уретерогидронефроза;
- третья степень, при которой уретерогидронефроз сопровождается существенным нарушением функций почек или дисфункцией мочевого пузыря.
Причины возникновения уретероцеле
Уретероцеле мочеточника возникает при врожденных аномалиях в дистальном отделе мочеточника, за счёт чего удлиняется его интрамуральный сегмент и появляется сужение в устье.
Причина может быть и приобретенного характера, из-за затора из камней или других образований при прохождении ими трубки мочеточника. Чаще всего закупоривается именно устье как место с наибольшим сужением просвета.
Когда нарушается слоистая структура стенки нижних отделов в мочеточнике, его диаметр сужается, давление повышается. Стенки при этом сильно растягиваются. В расширении образуется полость, в которой скапливается моча. Уретероцеле способно увеличиваться при наполнении мочой через некоторые промежутки времени. Как только происходит выброс урины через устье мочеточника, выпячивание уменьшается.
Патогенез
Уретероцеле очень небольшое по размеру и может появляться в виде симптомов с частым мочеиспусканием. Но как только его размер увеличивается, он выпячивается в мочеточник и происходит нарушение движения урины в организме от одной из почек. Пациент при этом ощущает проблемы с деуринацией, когда моча выделяется небольшими порциями через некоторые промежутки времени.
У женщин и девочек при возрастании размеров патологии может чувствоваться снаружи выпячивание в мочеиспускательный канал, тогда задержка мочи носит острый характер. Для ребёнка это чревато сильными болями и резями в мочевыводящих путях.
Опасность этой патологии заключается в застое мочи при проблемах с мочевыделением. В почечных лоханках происходит заражение микробами, развивается пиелонефрит и цистит. Поэтому часто образуются камни, что провоцирует нефросклероз и дисфункцию почечной системы.
При удвоении мочеточников возможно появление нескольких видов такого выпячивания, но если эктопия в устьях отличается высокими показателями, то уретероцеле не будет образовываться в основной части мочеточника. При уретероцеле ортотопического типа эктопия устья всегда очень низка, при этом наблюдается отсутствие интрамурального отдела мочеточника.
При уретероцеле простого типа локализация отмечается в одном из углов треугольника Льето, при этом интрамуральный отдел сохраняется в норме.
Какие симптомы характерны для уретероцеле?
Как правило, эта патология протекает без симптомов, даже у детей, вплоть до развития пиелонефрита. Её рост сопровождается осложнениями в виде боли в пояснице, отдающей в бока, высокой температурой и помутнением выделяемой мочи. Также меняется и цвет урины, который становится оттенка «мясных помоев».
Для уретероцеле характерны инфекционные болезни органов мочеполовой системы, внезапные частые позывы к мочеиспусканию, гематурия и пиурия.
Если такое выпячивание обладает крупным размером и опускается в мочеиспускательный канал, пациент страдает от недержания мочи. У женщин это приводит к полной задержке урины в организме.
Когда отток мочи из почек нарушается, развивается гидронефроз в острой форме, пациент страдает от приступов болей, напоминающих почечные колики.
Диагностика
Чаще всего уретероцеле обнаруживают при исследованиях анализов или организма пациента в связи с рецидивами инфекционных заболеваний. На общем анализе мочи появляются эритроциты, гной и лейкоциты, на бакпосеве специалисты выявляют микрофлору, присущую инфекционным заболеванием.
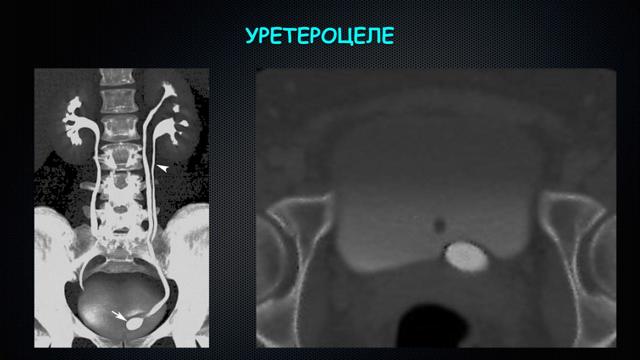
При УЗИ мочевого пузыря определяется выпячивание на стенках мочевого пузыря, которое имеет округлую форму с тонкими стенками и жидкостью внутри. УЗИ почки может показать двустороннюю или одностороннюю трансформацию органа гидронефротического типа.
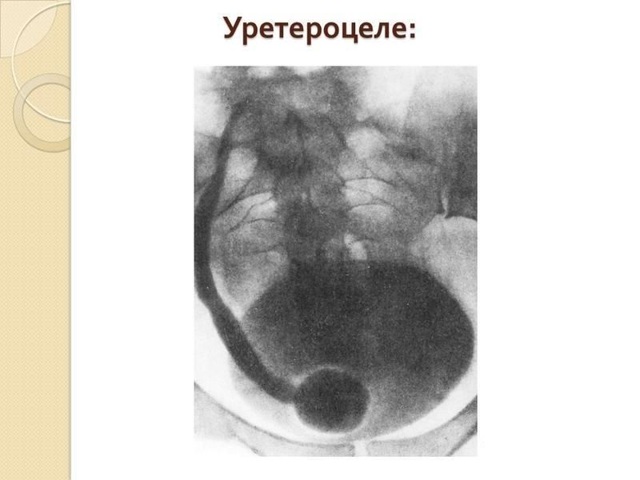
Наиболее информативную рентгенологическую картинку может дать только цистография. При помощи рентгена становится заметен пузырно-мочеточниковый рефлюкс, а также дефекты при наполняемости органа и расширения в дистальном отделе мочеточника.
Для того чтобы оценить степень проблемы с оттоком мочи, специалистами используется экскреторная урография, когда в вену водится особое контрастное вещество.
Слизистую оболочку мочевого пузыря и устья мочеточников можно рассмотреть более тщательно на цистоскопии, когда через уретральный канал вводится цистоскоп.
Как лечить уретероцеле?
Это патология характеризуется обструкцией в мочеточнике механического типа, поэтому устранение уретероцеле возможно только методом удаления.
При удалении ортотопического вида долгое время использовалась иссечение трансвезикального типа, после которого делалась операция для устранения рефлюкса. Но если размер выпячивания не отличается большими показателями, стали делать эндоскопическое удаление.
При эндоскопии образование удаляется особыми хирургическими ножницами или лазером.
В ходе операции рассекается стенка уретероцеле, если есть камень, его разбивают уретеролитотрипсией, затем выполняют пластический этап манипуляции, направленный на реконструкцию тканей.
Если выпячивание обладает крупными размерами и осложняется эктопией, эндоскопические методы становятся неэффективными и тогда используются уретроцистоанастомоз.
Все хирургические вмешательства делаются параллельно с принимаемой медикаментозной антибактериальной терапией и антисептической схемой. Для лечения возникшего пиелонефрита используются фторхинолоновые препараты. Если мочеточник удвоен, а часть паренхимы в почках атрофировалась, необходимо удаление или резекция этой части. Если почка поражена полностью, она удаляется.
Источник: https://onefr.ru/organy/mochetochniki/chto-takoe-ureterotsele-mochevogo-puzyrya.html
Причины уретероцеле: симптомы, лечение и осложнения
Кистообразное образование в полости мочеточника, полностью или частично перекрывающее отток мочи, называется уретероцеле (от греч. уретеро — мочеточник и келе — выбухание, припухлость).
Такой диагноз имеет один из 500–4000 новорожденных, причем у девочек обнаруживается в 3–4 раза чаще, чем у мальчиков.
Чаще это врожденное заболевание, однако, встречается и приобретенное уретероцеле.
Классификация заболевания
- простое или ортотопическое, в этом случае кистозное образование находится в естественно расположенном мочеточнике;
- пролабирующее, т. е. выпячивающееся (киста через мочеиспускательный канал выпадает у девочек наружу, у мальчиков — в уретру);
- эктопическое, при котором часть мочеточника попадает в мочеиспускательный канал (киста расположена вне мочевого пузыря).
Простое уретероцеле редко встречается у детей. Чаще этот дефект обнаруживается у взрослых и связан с каким-либо заболеванием мочеполовой системы.
В большинстве случаев врожденной патологии (до 80 %) встречается эктопическое уретероцеле.
В зависимости от размеров кистозного образования выделяют три степени развития этой аномалии:
- Первая стадия. Киста небольшая и не вызывает серьезных нарушений в работе мочеполовой системы.
- Вторая. Кистозное образование значительного размера, перекрывает отток мочи и может вызвать гибель тканей почки (уретерогидронефроз).
- Третья степень. Уретероцеле больших размеров препятствует нормальной работе органов мочеполовой системы. Наблюдаются сильные изменения мочевого пузыря с нарушением его функций.
Заболевание первой степени не доставляет неудобств пациенту и, как правило, диагностируется случайно. Во второй и третьей стадии недуг значительно влияет на качество жизни и требует серьезного лечения.
Причины образования
Самая частая причина возникновения заболевания — врожденная патология мочеточников. Приобретенное уретероцеле может развиться из-за образования камней в мочевом пузыре и ущемления «камушка» внутри мочеточника.
Такая закупорка и приводит к образованию кисты. Также причиной появления патологии могут стать опухоли и утолщения стенок мочеточников.
Клиническая картина

Небольшая киста не препятствует оттоку мочи и поэтому на ранних стадиях заболевание практически не проявляется.
В редких случаях пациент может жаловаться на учащенное мочеиспускание.
Если же образование значительных размеров, проявляются такие симптомы:
На поздних стадиях, когда киста перекрывает отток мочи и деформирует соседние органы и ткани, развиваются заболевания мочеполовой системы. Помимо перечисленных симптомов может наблюдаться:
- кровь или гной в моче (гематурия, пиурия);
- повышение температуры;
- рвота;
- боль в нижней части живота, чувство тяжести.
Из-за застоя мочи начинают образовываться камни, которые в свою очередь приводят к закупорке мочеточника. Чем быстрее будет назначено лечение, тем больших осложнений удастся избежать.
Этиология у детей
Причины возникновения врожденной кисты мочеточника до конца не выяснены. Возможно, эту аномалию у новорожденных вызывают такие инфекции матери, как токсоплазмоз, краснуха, цитомегаловирус, герпес.
Причиной заболевания может быть прием алкоголя, курение перед и во время беременности, воздействие лекарственных средств.
Врожденная аномалия часто сопровождается другими отклонениями развития мочеполовой системы и диагностируется еще в перинатальном периоде.
Способы диагностики
Обычно кисту мочеточников выявляют при общем урологическом исследовании после обращения пациента с жалобами на боли и дискомфорт при мочеиспускании, когда заболевание уже привело к осложнениям.
При этом сдается анализ мочи, который может выявить гной, эритроциты и лейкоциты. Делают бакпосев на микрофлору, типичную для мочеполовых инфекций.
Из аппаратных способов диагностики на наличие уретероцеле применяются:
- УЗИ;
- лучевые исследования;
- цистоскопия.
Ультразвуковое исследование показывает шарообразную кисту с жидким содержимым (это может быть моча, кровянистая или водянистая субстанция), позволяет определить ее локализацию, толщину стенки, а также выявляет довольно распространенную аномалию — удвоенные мочеточники и почки.
Также с помощью УЗИ можно определить, имеется ли гидронефроз, т. е. расширение лоханки почки, которое происходит вследствие нарушения оттока и застоя мочи из-за закупорки протока мочеточника кистой.
Лучевые исследования, такие как экскреторная урография и цистография, проводимые с помощью рентгеноконтрастных веществ, эффективно выявляют патологию. С их помощью можно обнаружить рефлюкс (обратный заброс мочи) и точнее исследовать сегменты мочеточников, расположение кисты, ее размер и форму.
Цистоскопия позволяет осмотреть внутреннюю поверхность мочевого пузыря. Для этого эндоскоп с мини-камерой вводят в мочевой пузырь через мочеиспускательный канал — уретру.
Процедура довольно болезненная для мужчин, поэтому ее проводят под местным обезболиванием или под общим наркозом.
Методы терапии
Кисту можно удалить только хирургическим путем. Средства народной медицины приглушат болезненные ощущения, но не устранят их причину. Мочегонные отвары и лекарственные сборы могут применяться только как временная мера.
Уретероцеле не может исчезнуть под воздействием каких-либо препаратов, лечение необходимо в любом случае.
Единственный способ терапии— хирургическое вмешательство.
В зависимости от размеров и локализации грыжевого разрастания применяют разные оперативные методы:
- Цистоскопия — наиболее щадящий вариант лечения. Введенным через уретру цистоскопом киста рассекается, проводится пластика. Такая операция выполняется только при уретероцеле небольших размеров и нормальных стенках мочевого пузыря.
- Эндоскопическое (бесполостное) щадящее вмешательство с лазерным рассечением кисты и дроблением отложений.
- Полостная операция с разрезом в области поясницы.
При щадящих методах вмешательства последствия обычно минимальны.
При цистоскопическом лечении возможно затекание мочи в кисту, и тогда может понадобиться оперативное вмешательство. Есть риск образования клапана, который может перекрыть отток мочи.
Перед полостной операцией во избежание сепсиса проводится терапия антибиотиками.
При таких вмешательствах осложнения чаще всего связаны с появлением рефлюкса — обратного заброса мочи из мочевого пузыря в мочеточник и/или почку. Если уретероцеле привело к отмиранию почки, выполняется нефрэктомия.
Осложнения и последствия
У женщин киста мочевого пузыря может выпасть в уретру и стать причиной либо полной невозможности отхода мочи, либо ее непроизвольного выделения.
В некоторых случаях можно вправить уретероцеле, но есть риск ущемления и отмирания пережатого участка. В любом случае это временная мера, и она не отменяет хирургического лечения.
Данная патология у мужчин встречается редко, что связано с анатомическими особенностями мочеполовой системы. Возможное осложнение — выпадение кисты в область простаты, вызывающее резкую боль.
Предупреждение недуга
Доказанных методов профилактики врожденной патологии не существует. Для того чтобы уретероцеле не образовалось вследствие мочекаменной болезни и других заболеваний мочеполовой системы, необходимо вовремя их лечить, проходить профилактические осмотры, периодически сдавать соответствующие анализы.
Уретероцеле может привести к серьезным осложнениям, вплоть до летального исхода, не стоит полагаться на лечение медикаментами или народными средствами.
Поэтому при появлении первых подозрений на наличие этого заболевания необходимо срочно обратиться к специалисту.
Источник: https://UroHelp.guru/mochetochnik/ureterocele.html
Уретероцеле мочевого пузыря у мужчин и женщин: причины, методы лечения
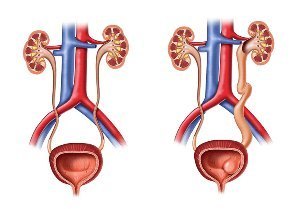
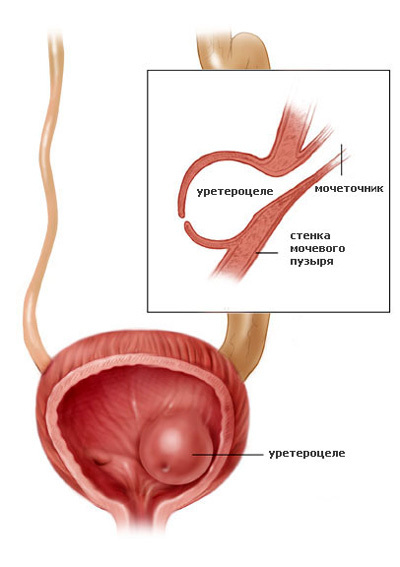
Термином «уретероцеле» обозначают мешковидное выпячивание в полость мочевого пузыря, образованное расширенным интрамуральным (расположенным в толще пузырной стенки) отделом мочеточника.
Хотим обратить внимание читателя на то, что словосочетание «уретероцеле мочевого пузыря», как называют данную патологию многие не имеющие отношения к медицине люди, не вполне корректно, поскольку определение «уретероцеле» и подразумевает выпячивание именно в мочевой пузырь, а не в печень, почку или какой-либо иной орган.
Это достаточно распространенное заболевание – лица, страдающие им, составляют до 4 % больных уролога. Встречается оно у представителей обоих полов, но у женщин, если верить статистическим данным, все же в 2-4 раза чаще.
Зачастую данная патология диагностируется как бы вторично, пациенты обращаются к врачу уже по поводу его осложнений – частых инфекционных заболеваний мочевых путей.
Чтобы не допустить их развития, заметить нарушения вовремя, необходимо знать особенности течения, симптомы болезни.
Именно об этом, а также о причинах, разновидностях, принципах диагностики и методах лечения уретероцеле и пойдет речь в нашей статье.
Виды
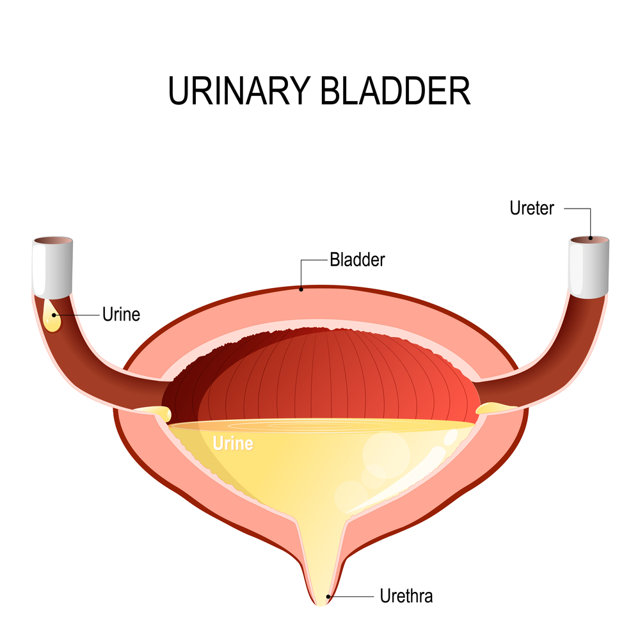 Уретероцеле — мешковидное расширение дистального отдела мочеточника вследствие сужения места его впадения в мочевой пузырь и нарушения оттока мочи
Уретероцеле — мешковидное расширение дистального отдела мочеточника вследствие сужения места его впадения в мочевой пузырь и нарушения оттока мочи
Выделяют врожденное и приобретенное уретероцеле. О причинах каждого из вариантов мы поговорим в следующем разделе.
Врожденная же форма заболевания может быть 3 стадий:
- I – интрамуральный отдел мочеточника немного расширен, но функции мочевыводящих путей вполне сохранны, иной патологии нет;
- II – дистальный отдел мочеточника значительно расширен, нарушен отток мочи, развивается уретерогидронефроз;
- III – к изменениям, описанным во II степени заболевания, добавляется более глубокое нарушение функций мочевого пузыря как резервуара для мочи, развивается ее недержание.
Кроме того, патология может быть односторонней (поражать один мочеточник) или двусторонней (вовлечены оба мочеточника).
В зависимости от особенностей локализации различают 3 вида уретероцеле:
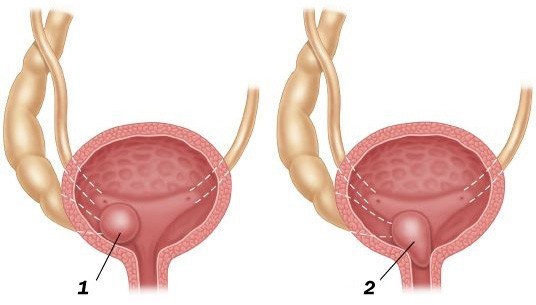
- если описываемая нами киста локализуется лишь в одном мочеточнике – это простая форма болезни;
- если во время мочеиспускания киста пролабирует (выпячивается) в полость уретры или даже заметна снаружи, уретероцеле называют пролабирующим; конечно, в силу анатомических особенностей мочеиспускательного канала (более широкий и короткий), эта форма патологии регистрируется исключительно у женщин;
- в случаях, когда выпячивание формируется в изначально патологическом мочеточнике (открывается не в полость мочевого пузыря, а в какой-либо иной внутренний орган либо же вовсе не открывается никуда, оканчиваясь слепо), уретероцеле носит название эктопического.
Причины и механизм развития уретероцеле
Врожденное уретероцеле, которое также называют первичным, развивается в результате внутриутробной патологии, нарушения формирования мочевыводящих путей у ребенка, находящегося в матке.
Так, под воздействием неблагоприятных факторов изменяется структура стенки мочеточника плода (в ней недостает мышечных клеток), внутристеночный его отдел становится более длинным, чем это должно быть в норме, а устье (место впадения в мочевой пузырь) – сужается.
Причиной приобретенного, или вторичного, уретероцеле могут стать конкременты в почке, которые, проходя по мочеточнику, ущемляются в нем и закупоривают просвет в дистальном отделе или устье.
Исход обеих ситуаций один: уретероцеле приводит к нарушению оттока мочи из мочеточника в мочевой пузырь, повышению давления в мочеточнике, вызывающему дальнейшее растяжение образовавшейся кисты и выпадение ее в полость мочевого пузыря.
Наружная стенка такого выпячивания образована слизистой оболочкой пузыря, а внутренняя – слизистой оболочкой мочеточника.
Полость же его наполнена мочой с примесью крови (в результате повреждения слизистой оболочки и сосудов, в ней расположенных), бактерий и гнойных масс (в застоявшейся моче быстро развиваются патогенные микроорганизмы), а иногда – и фрагментов конкремента.
Впоследствии развиваются гидронефроз, хронические инфекционные заболевания мочевыводящих путей (почки, собственно пузыря), нарушается функция почек – формируется хроническая почечная недостаточность.
Клиническая картина
Уретероцеле может проявить себя следующими симптомами:
- хронические неинтенсивные боли в области нижней части спины;
- боли в пояснице по типу почечной колики (внезапно возникающие, интенсивные – в результате обтурации (закупорки) мочеточника конкрементом, выходящим из почки);
- при прощупывании (по-научному – пальпации) надлобковой области – болезненность;
- нарушения мочеиспускания (если выпячивание в полость мочевого пузыря достигает больших размеров, объем мочи, которую он может вместить, резко уменьшается, нарушается его функция как резервуара для накопления мочи; в результате больной ходит «по-маленькому» часто, но по чуть-чуть);
- если развился инфекционный процесс – болезненные ощущения при мочеиспускании и другие симптомы пиелонефрита, цистита и так далее;
- неприятный запах мочи, визуально – изменение ее цвета (если кровь – красноватый, гной – зеленоватый, мутный);
- выпадение уретероцеле (при мочеиспускании выпячивание становится заметно снаружи; такое возможно лишь у больных женского пола; стоит отметить, что во многих случаях оно самопроизвольно вправляется, но может и ущемиться, что является ургентной ситуацией, требует неотложного хирургического вмешательства).
Заболевание, как правило, развивается исподволь, с минимальных неспецифичных симптомов, интенсивность которых постепенно, но неуклонно увеличивается. Часто больные даже привыкают к такому своему состоянию и своевременно не обращаются к врачу (либо занимаются самолечением), тем самым способствуя прогрессированию болезни и повышая риск развития инфекционных и иных осложнений.
Осложнения
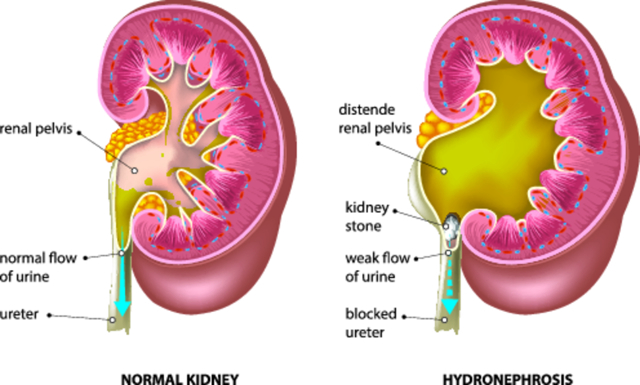 Первое вероятное осложнение у человека с уретероцеле — гидронефроз
Первое вероятное осложнение у человека с уретероцеле — гидронефроз
Уретероцеле, постепенно увеличиваясь, приводит к развитию целого ряда иных заболеваний, влияющих на общее состояние человека, нарушающих качество его жизни, а иногда и несущих ей угрозу. Осложнениями могут стать:
- гидронефроз (в первую очередь при нарушении оттока мочи формируется именно эта патология; суть ее заключается в расширении чашечек и лоханок почки, скоплении в них большого количества мочи);
- почечнокаменная болезнь (в результате застоя мочи соли, содержащиеся в ней, выпадают в осадок – формируются конкременты);
- пиелонефрит, как острый, так и хронический, в зависимости от клинической ситуации (моча – отличная питательная среда для микроорганизмов; ее застой способствует активному размножению инфекции и развитию воспалительного процесса);
- выпадение уретероцеле (что это такое и почему возникает, описано выше) с ущемлением или без него;
- почечная (иначе – вазоренальная) артериальная гипертензия (значительно повышенное артериальное давление, не снижающееся классическими гипотензивными препаратами в любых их комбинациях);
- атрофия почки (результат множественных воспалительных и иных патологических процессов; замена нефронов клетками соединительной ткани, которые не могут вырабатывать мочу);
- хроническая почечная недостаточность (следствие далеко зашедших всех вышеперечисленных заболеваний почек; нарушение функции этого органа вплоть до полного его выключения; влечет за собой нарушение всех видов обмена в организме и требует проведения гемодиализа (временно) и трансплантации (пересадки) почки).
Принципы диагностики
Большинство пациентов, которым впоследствии выставляется диагноз «уретероцеле», обращаются к врачу с симптомами инфекционных заболеваний мочевыводящей системы, то есть уже с осложнениями основного патологического процесса.
В целом, диагностический процесс при подозрении на выпячивание в мочевом пузыре может включать в себя:
- сбор урологом жалоб, анамнеза заболевания и жизни пациента (перенесенные ранее болезни мочевыводящих путей, когда впервые появились симптомы, как они развивались, что облегчает и что ухудшает состояние, какие меры были приняты для устранения симптомов, какой эффект от них был и так далее);
- пальпация почек и мочевого пузыря (при гидронефрозе, как следствии уретероцеле, почка увеличивается в размерах и становится доступной пальпации (конечно, со стороны патологического процесса); пальпация же в области мочевого пузыря, то есть над лобком, зачастую болезненна);
- клинический анализ крови (могут быть обнаружены признаки воспалительного процесса в организме – лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышенная СОЭ);
- общий анализ мочи (визуально моча может быть красноватая или зеленоватая, мутная, микроскопически в ней обнаруживаются бактерии, повышенный уровень лейкоцитов, эритроциты, а также белок);
- УЗИ почек (диагностируется одно- или двусторонний гидронефроз);
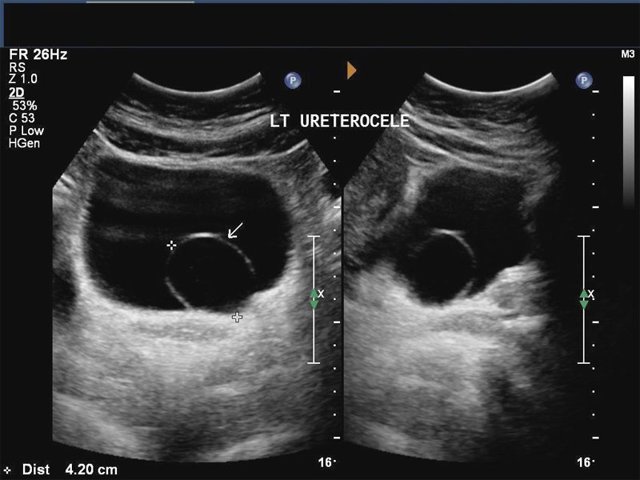
- УЗИ мочевого пузыря (в полости органа на его стенке визуализируется округлой формы тонкостенное выпячивание разного размера – от незначительного, до занимающего практически всю полость, наполненное жидкостью); стоит уточнить, что это исследование проводят исключительно при наполненном мочевом пузыре, иначе его сложно будет рассмотреть и охарактеризовать;
- экскреторная урография (исследование, подразумевающее внутривенное введение контрастного препарата с последующим выполнением серии рентгеновских снимков области таза. Обычно рентгенографию проводят спустя 7, 15 минут и полчаса с момента введения контраста. Это позволяет оценить состояние мочевых путей по мере прохождения по ним данного вещества, определить место, которое стало причиной нарушения оттока мочи, верифицировать степень расширения мочеточника и чашечно-лоханочной системы почки);
- нефросцинтиграфия (подразумевает внутривенное введение особого безопасного для организма человека радиоактивного препарата, который в норме хорошо выводится почками, с последующей оценкой функций образования и выведения мочи этими органами посредством гамма-камеры; позволяет диагностировать ХПН);
- урофлоуметрия (метод диагностики, основанный на регистрации скорости потока мочи в процессе мочеиспускания; техника исследования проста и не требует от пациента никаких особенных усилий – он мочится в специальный унитаз, который оборудован датчиками, регистрирующими и фиксирующими скорость, с которой это происходит, и объем мочи, выделяемой в единицу времени; таким образом обнаруживаются нарушения мочеиспускания, а связаны они с уретероцеле или нет – это покажут иные методы);
- цистоскопия (достаточно сложный (по сравнению с прочими методами), но очень информативный метод исследования, позволяющий врачу воочию оценить состояние мочевого пузыря изнутри; проводится посредством специального прибора – цистоскопа, который, по сути, является эндоскопом – гибкой трубкой с источником света и оптической системой на конце; врач видит слизистую пузыря через оптику прибора или даже на мониторе в многократном увеличении, при этом может оценить локализацию, размеры кисты и прочие изменения в данном органе).
Принципы лечения
Единственный эффективный метод лечения уретероцеле – хирургическое вмешательство. А вот выполнено оно может быть разными путями:
- Уретероцистонеостомия. Это ведущий оперативный метод, применяющийся при данной патологии. Подразумевает он искусственное создание нового устья мочеточника (последний отсекают от пузыря, возможно – укорачивают, а затем вшивают в стенку резервуара в новом, «здоровом» месте с созданием так называемого антирефлюксного механизма).
- Вторая используемая нередко операция – трансуретральное эндоскопическое рассечение устья мочеточника. В мочеиспускательный канал вводят цистоскоп (гибкую трубку с оптической системой на конце и возможностью установки туда же различных инструментов для проведения внутри органа лечебных манипуляций), при помощи которого расширяют устье мочеточника, облегчая отток из него мочи. Когда причина устранена, симптомы заболевания постепенно уменьшаются.
- В случае удвоения мочеточника (врожденная патология) и атрофии участка почки пациент нуждается в удалении этой нефункционирующей части и лишнего мочеточника. Конечно, в результате такой операции функция оперированной почки снижается, ведь образуется рубец, который не вырабатывает мочу. Однако пациент все же чувствует себя лучше, поскольку причина уретероцеле устранена, отток мочи нормализован.
- Если же патологический процесс зашел настолько далеко, что привел к полной атрофии почки, ее удаляют. Такая операция называется нефрэктомией.
Профилактика, прогноз
Врожденное уретероцеле предупредить невозможно. Точнее, профилактикой должна заниматься будущая мать – беречь себя, исключить воздействие на свой организм различных неблагоприятных факторов. Однако, поскольку неизвестно, какой именно фактор приводит к нарушению формирования мочевых путей у плода, исключить конкретно его весьма проблематично.
Предотвратить развитие вторичного уретероцеле поможет правильное питание, снижающее риск формирования в мочевых путях конкрементов, своевременное лечение инфекционных заболеваний почек, при появлении симптомов поражения органов мочевыделительной системы – сразу же обращаться к урологу.
Прогноз варьируется в зависимости от своевременности постановки диагноза: ранняя диагностика облегчает лечение и значительно улучшает прогноз; уретероцеле, диагностированное на далеко зашедших стадиях, сопровождающееся осложнениями, вылечить гораздо сложнее, а последствия, в частности, хроническая почечная недостаточность, зачастую необратимы.
К какому врачу обратиться
С помощью лекарств или средств народной медицины вылечить уретероцеле невозможно. Поэтому при появлении его симптомов нужно обратиться к урологу, чтобы как можно раньше сделать хирургическую операцию. При осложнениях, связанных с поражением почек, понадобится помощь нефролога.
Заключение
Уретероцеле – патологическое выпячивание в полости мочевого пузыря, образованное конечным отделом мочеточника, по какой-то причине суженным, затрудняющим отток мочи.
Проявляется болью в пояснице и разнообразными нарушениями мочеиспускания, а в дальнейшем – рецидивирующими инфекционными заболеваниями органов мочевыделительной системы.
Обнаружить это выпячивание помогут такие методы исследования, как УЗИ, сцинтиграфия, цистоскопия. Основной метод лечения – хирургический.
Источник: https://myfamilydoctor.ru/ureterocele-mochevogo-puzyrya-u-muzhchin-i-zhenshhin-prichiny-metody-lecheniya/
Что такое уретероцеле мочевого пузыря и как его лечить
Уретероцеле мочевого пузыря относится к патологии, влияющей на всю мочевыделительную систему. Заболевание характеризуется кистозным расширением мочеточника в сегменте, соединяющемся с мочевым пузырем. При уретероцеле обнаруживается выпячивание, имеющее большое сходство с обычной грыжей.
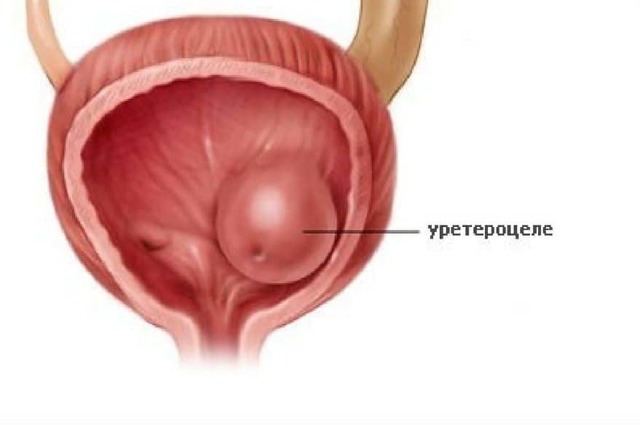
Особенности заболевания
Такое отклонение наблюдается при изменениях структуры стенок в нижнем отделе мочеточника. Его отверстие, прилегающее к органу, значительно сужено. Давление в просвете значительно повышается, что приводит к сильному растяжению мочеточника. Так как отклонение находится у входа в мочевой пузырь, его стенки отслаиваются, а в образованной полости начинает скапливаться урина.
Состояние внутри органа именуется внутрипузырной кистой, встречается у 2-2,5% новорожденных. Девочки подвержены патологии чаще, чем мальчики. В большинстве случаев уретероцеле обнаруживают на раннем этапе. У взрослых приобретенная патология встречается гораздо реже. Иногда патология прогрессирует и включает в себя удвоение мочеточников.
По МКБ уретероцеле относится к классу врожденных нарушению проходимости почечных лоханок и аномалий мочеточника (Q62):
- Врожденное расширение или мегалоуретер (Q62.2)
- Атрезия и стеноз (Q62.1)
- Полное отсутствие мочеточника (Q62.4)
- Удвоение мочеточника (Q62.5)
Причины
Патология не изучена до конца, поэтому точные причины для ее возникновения отсутствуют. Специалисты выделяют ряд факторов, при которых наиболее часто обнаруживается аномалия мочевого пузыря и мочеточника.
У детей
- дефицит мышечных волокон дистального отдела мочеточника (внутриутробная аномалия);
- влияние канцерогенных веществ и этилового спирта (курение, алкоголь);
- вдыхание химических препаратов (тесный контакт с бытовой химией и абразивными веществами при вынашивании плода);
- прием условно тератогенных (нарушающих эмбриональное развитие) лекарственных средств;
- перенесенные эмбриотоксические инфекции (токсоплазмоз, герпес, цитомегаловирус).

У взрослых
- Приобретенное уретероцеле часто связывается с нарушением иннервации нижнего отдела мочеточника, при котором происходит ухудшение связи с центральной нервной системой. В процесс обычно вовлекаются близлежащие ткани.
- Еще одним фактором нарушения в позднем возрастном периоде может стать ущемление мочевого конкремента в дистальном сегменте мочеточника.
Виды
Уретероцеле имеет собственную классификацию, различается по тяжести форме поражения:
- Начальная или легкая стадия. Расширение в мочеточнике незначительно. Выраженного негативного влияния на работу почек от сужения и выпячивания нет.
- Средняя стадия. В этом периоде постепенно развивается гидронефроз. Расширение обнаруживается не только в мочеточнике, но и в полостной системе мочевого пузыря. Урина накапливается в избыточном количестве.
- Тяжелая стадия. Наблюдается гидронефроз, нарушение многих функций мочевого пузыря. У пациента активно проявляется недержание мочи.
При различных стадиях в образовавшейся кистозной полости накопленная жидкость может содержать в себе кровь, гной или мелкие конкременты.
Также эта болезнь подразделяется на формы:
- Эктопическое поражение. Имеет нетипичное расположение в мочеточнике, выпячивание выходит к половым органам или уретральный канал.
- Выпадение или пролабирование. Для аномалии характерно выпадение кистозного образования во внутреннюю или наружную часть. Имеет темно-багровый оттенок и многочисленные язвы. Обычно выпячивается в уретру.
- Простое поражение. Формируется без существенных аномалий в одностороннем или двустороннем порядке. Соседний мочеточник может сдавливаться или выпячиваться.
Симптомы
В начальной стадии уретероцеле проявления могут отсутствовать. С течением времени из-за застоя мочи развиваются патологии, которые имеют специфические признаки.
Что происходит:
- воспалительный процесс в почках и мочевом пузыре;
- скачки температуры тела;
- моча становится более мутной и темной;
- боль в области лобка, промежности, пояснице и паху;
- ложные учащенные позывы в туалет;
- нарушение оттока мочи;
- озноб и почечные колики;
- примеси в урине и неприятный запах.
Определить уретероцеле только по симптомам невозможно. Заболевание сочетается с воспалительными процессами, признаки которых могут накладываться друг на друга. Лечением ребенка должен заниматься только специалист после точно установленного диагноза.
Сегодня цистит активно развивается и поражает не только мужчин и женщин, но и маленьких детей. Вы можете ознакомится с основными причинами появления данного заболевания и методыами его лечения.
Диагностика
Кистозное выпячивание определяется на комплексном исследовании, где включены инструментальные и лабораторные методики:
- В анализе мочи присутствуют эритроциты, повышенное количество лейкоцитов и гнойные элементы.
- Бактериологический посев урины определяет микрофлору, присущую инфекциям мочевыводящих путей и почек.
- Биохимический анализ крови покажет уровень белка, калия, натрия и креатинина. Благодаря ему уролог может исключить или подтвердить почечную недостаточность.
- Ультрасонография почек и мочевого пузыря (УСГ) проводится с помощью современного информационного оборудования. Во время исследования на экран точно передается изображение с общим состоянием органов и мягких тканей. Звуковые волны с высокой частотой не имеют вредного влияния на организм, поэтому могут использоваться в постановке диагноза у беременных.
- Цистография относится к одному из видов рентгена для обследования мочевого пузыря. Она помогает определить кистозные образования, камни и точное строение органа. При цистографии используются контрастные вещества. Их можно вводить через катетер или внутривенно. Также включает использование прибора со специальной лампочкой на конце. В мочевой пузырь через уретральный канал вводится трубка. В большинстве случаев исследование проводится под местной или спинальной анестезией. При использовании жесткой трубки врач видит полную картину в мочевом пузыре.
- Урофлоуметрия необходима для замера скорости потока мочи, чтобы выявить отклонения при мочеиспускании. Во время исследования используется урофлоуметр. Пациент должен помочиться в его резервуар, после чего на экране высвечиваются точные показания в цифрах.
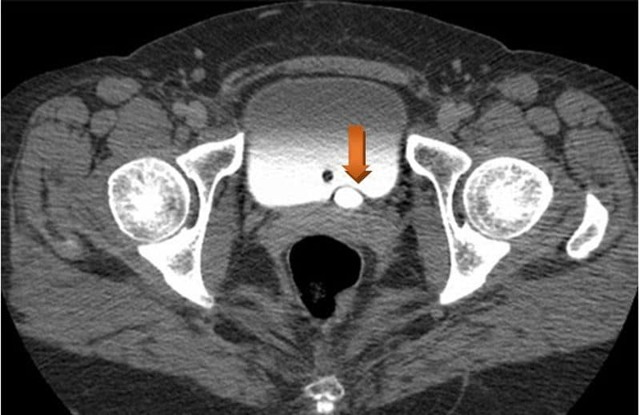
В урологии широко применяется несколько типов исследований. Выбранная методика зависит от общего состояния организма, тяжести болезни и других особенностей. Иногда они комбинируются.
Лечение
При подтверждении диагноза уретероцеле любому пациенту независимо от возраста показано хирургическое вмешательство. Перед операцией больного подготавливают. При сильных воспалительных процессах обязательно проведение противомикробной терапии.
Виды операций:
В ходе лечения осуществляется имплантация мочеточника в дистальном сегменте, прилегающем к мочевому пузырю. Мочеточник восстанавливают в косом направлении в стенку органа, после чего он начинает функционировать как клапан. Благодаря операции заброс жидкости в полость прекращается.
- Трансуретральное рассечение
С помощью эндоскопа проводится надрез и устранение зауженного участка в мочеточнике. После оперативного вмешательства отток урины происходит без препятствий. Также есть операции с частичным иссечением мочеточника, если он удвоен.
Если уретероцеле в запущенной стадии сопряжено с выраженным нарушением работы почек или недостаточностью, врач может поставить вопрос о нефрэктомии. Она включает полное удаление пораженного органа с имплантацией отдельного сегмента мочеточника в лоханку.
Послеоперационный период:
- В течение определенного времени пациент принимает антибиотики для предотвращения развития инфекции.
- Мочеиспускание осуществляется через катетер. Это предотвращает попадание инфекции и других осложнений с напряжением живота во время мочеиспускания.
- Запрещено отходить от рекомендаций врача, заниматься самолечением и использовать народные средства.
- Для оздоровления мочевыделительной системы ежегодно рекомендовано посещать курорты с минеральными водами. Это отличная профилактика образования камней в мочевом пузыре и почках.
Прогноз
В большинстве случаев прогноз болезни для пациентов благоприятен при различных стадиях и формах. Существуют рисковые ситуации, когда мочеточник может разорваться, но при скорой помощи такое состояние не угрожает пациенту летальностью.
Работоспособность не ухудшается. Через время после снятия катетера и рассасывания швов пациент может приступить к привычной работе с физической нагрузкой.
Если диагноз поставлен вовремя, а плановая операция прошла без осложнений, период полного выздоровления не превышает 3 недель. При нагноении швов производится обработка ран с помощью гелей, бальзамов и заживляющих мазей.
От регулярной обработки пораженные швы затягиваются в течение месяца.
Избавиться от уретероцеле, причиняющего дискомфорт больному, можно после обследования и планового лечения. Благодаря быстрому реабилитационному периоду в течение месяца функции мочевого пузыря полностью восстанавливаются.
Также вы можете ознакомится с мнением доктора, посмотрев это видео, что такое уретроцеле, как его можно обнаружить по симптомам, а также какие есть варианты лечения.
Источник: https://bolyatpochki.ru/bolezni-mochevoy-sistemy/mochevoj-puzyr/ureterotsele-mochevogo-puzyrya.html
Уретероцеле у женщин: причины, симптомы и лечение патологии
Врожденная патология мочеполовой системы, при которой формируется выпячивание мочеточника, называется уретероцеле, у женщин при осложнении данного заболевания может образоваться полная задержка мочи, или уретероцеле может выйти наружу при опорожнении мочевого пузыря. Уретероцеле у детей встречается чаще, чем у взрослых.
Причины и классификация
Уретроцеле является врожденной аномалией, при которой наблюдается сужение просвета мочеточника. При недостатке мышечных тканей в дистальном отделе мочеточника удлиняется его интрамуральный сегмент.
Если патология носит приобретенный характер, то причиной ее образования является защемление мочевого камня в интрамуральном участке мочеточника.
К основным факторам развития уретероцеле относятся:
- застой мочи;
- поражение стенок мочевого пузыря;
- скопление мочи в лоханке;
- нарушение нервных окончаний мочеточника.
Данная патология влечет за собой повышение давления внутри мочевого пузыря и растяжение стенок мочеточника. В связи с этим происходит мешкообразное его выпячивание в отдел мочевого пузыря. Зачастую уретероцеле состоит из гнойной мочи и конкрементов. В некоторых случаях в ее полость входит кровянистое содержимое.
При нарушении процесса мочеиспускания в организме происходит застой мочи в лоханке. В связи с этим создается благоприятная среда для развития инфекций и микробов. Застой мочи может спровоцировать развитие цистита или пиелонефрита. На запущенных стадиях есть вероятность образования камней и полной утраты функционирования почек.
Одним из явных клинических проявлений данной патологии является болевой синдром. Кроме этого, у пациентов наблюдаются проблемы с мочеиспусканием.
Если уретероцеле увеличено, то оно занимает большую часть мочевого пузыря. В этом случае заметно сокращается его объем. Пациенты могут испытывать частые позывы к опорожнению мочевого пузыря. Зачастую моча выделяется в малом количестве. После посещения туалетной комнаты пациенты не испытывают облегчения и продолжают испытывать переполненность мочевого пузыря.
При прогрессировании патологии мешкообразные выпячивания перекрывают устье мочеточников и таким образом приводят к задержке мочи. Последствием такого патологического изменения в мочевой системе является образование острого гидронефроза, который сопровождается острыми и приступообразными болями.
При осложнениях уретероцеле у женщин могут выпадать кистообразные выпячивания наружу в процессе опорожнения мочевого пузыря. Выпадая, уретероцеле самостоятельно вправляется обратно.
В случае приобретенной формы патологии на начальных стадиях ее развития многие пациенты ощущают интенсивные боли в области поясницы. При обострении уретероцеле боли усиливаются и сопровождаются лихорадкой или пиурией.
Одним из признаков развития патологии является наличие крови в моче. Моча становится темной и мутной с характерным неприятным запахом.
В некоторых случаях могут ощущаться тяжесть в животе, почечная колика, слабость и спутанность сознания.
При своевременно проведенной операции период реабилитации не занимает больше 2 недель. Во избежание нагноения послеоперационной раны в период реабилитации врачи дают рекомендации по уходу за ней и назначают лечебные мази или гели.
Осложнения
Без лечения уретероцеле увеличивается и приводит к ущемлению подвздошных артерий. В результате этого у больного может появиться перемежающееся хромота. При проявлении первых симптомов хромоты большинство пациентов обращаются за помощью к сосудистому хирургу. Таким образом, лечение назначается неверное. В этом случае лечение направлено на устранение симптома патологии.
Уретероцеле может спровоцировать развитие мочекаменной болезни. В полости мешкообразного выпячивания скапливается моча, со временем это приводит к образованию камней и застою мочевого осадка. На ранних этапах патология может никак себя не проявлять.
Первые симптомы появляются в случае, если конкремент начинает раздражать стенки мочевого пузыря. Пациент может ощущать сильную боль в нижней части живота. При раздражении слизистой в моче может появиться кровь.
Большие камни могут сильно травмировать слизистую оболочку и спровоцировать обильное кровотечение.
При образовании камней эффективным способом лечения является лапароскопическая уретеролитотомия.
Для проведения операции врач делает 3-4 небольших разреза в брюшной полости, через которые вводит специальные инструменты.
В ходе операции врач вскрывает просвет мочеточника и извлекает камень, а затем ушивает стенки мочеточника. Уретеролитотомия проводится только в том случае, если другие способы лечения оказались неэффективными.
Лечение
Лечение уретероцеле проводится исключительно хирургическим способом.
Поскольку уретероцеле может спровоцировать инфицирование почек, то перед проведением операции больному назначают курс антибиотиков.
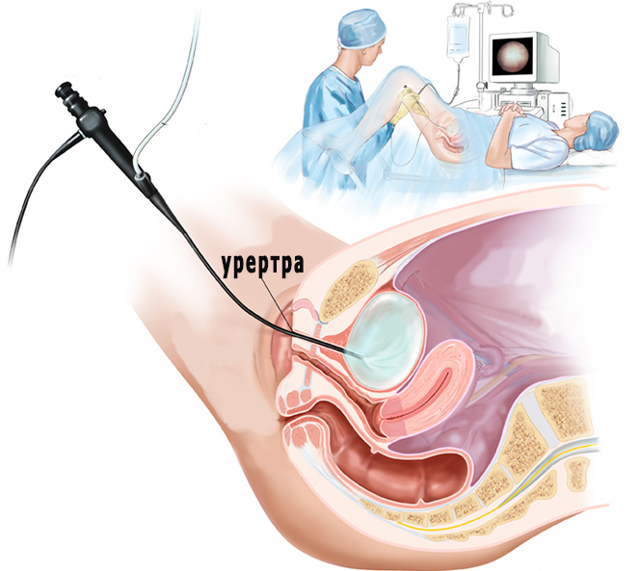
В настоящее время при лечении патологии могут проводить несколько операций в зависимости от характера и степени развития патологии. Хорошо себя зарекомендовала трансуретральная пункция. Эта операция проводится при помощи цистоскопа. Врач вводит цистоскоп в мочеточник через уретру.
В ходе операции в уретероцеле делают надрез и высвобождают ее содержимое. В среднем процедура занимает не более 20-25 минут. Операция проводится в амбулаторных условиях. Период восстановления минимальный за счет того, что операция осуществляется без хирургического разреза.
Трансуретральную пункцию проводят при увеличении просвета в мочеточнике.
В случае поражения почки врачи проводят верхнедолевую нефрэктомию. В процессе операции врач удаляет пораженную часть почки. Эта лапароскопическая операция проводится в случае отсутствия мочеточникового рефлюкса или при нарушении функциональной активности почки.
При полной потере функциональной активности почку удаляют полностью. Данная лапароскопическая операция проводится через небольшой разрез между ребрами.
В хирургическом лечении также используются эндоскопические операции при помощи эндоскопических оборудований. Эндоскопические операции не имеют возрастных ограничений, поэтому их проводят с самого рождения.
При открытых операциях внизу живота делается небольшой разрез, через который удаляется мешкообразное выпячивание. После чего восстанавливаются шейка мочевого пузыря и мочеточник. За последние годы количество открытых операций значительно сократилось, так как период реабилитации длительный и болезненный.
Лапароскопия считается наиболее эффективным в современной медицине способом лечения патологии. Такие операции менее травматичны и не оставляют шрамов и рубцов. Эффективность лапароскопии составляет около 95-100%. Показанием к проведению лапароскопических манипуляций относятся заболевания почек, мочевого пузыря и его протоков.
Уретероцеле, независимо от степени и формы патологии, хорошо поддается лечению и редко заканчивается смертью больного. Даже самые сложные клинические картины не представляют серьезного риска для здоровья пациента.
Источник: https://avesica.ru/mochevoj-puzyr/zabolevaniya/ureterocele-u-zhenshhin.html
Уретероцеле мочевого пузыря: причины, симптомы, диагностика и лечение
В нормальном мочевом тракте каждая почка связана с мочеточником. Мочеточник является трубкой, которая отводит мочу в мочевой пузырь.
Уретероцеле представляет собой баллон на конце мочеточника внутри мочевого пузыря. Это похоже на тонкостенный шар внутри мочевого пузыря.
Характеристика уретероцеле
- Уретероцеле различаются по размеру, некоторые едва заметны, другие могут занимать большую часть мочевого пузыря.
- Уретероцеле может находиться внутри мочевого пузыря (внутрипузырно) или вытягиваться из мочевого пузыря через шейку мочевого пузыря и мочеиспускательный канал (внематочный или экстравезикальный).
- Отверстие уретероцеле к мочевому пузырю может быть узким (вызывая некоторую степень обструкции), нормального или большего размера.
- Уретероцеле может быть связано с одной системой (почка и мочеточник) или дуплексной почкой (почка с двумя отдельными мочеточниками).
Уретероцеле может быть связано с пузырно-мочеточниковым рефлюксом. Пузырно-мочеточниковый рефлюкс возникает, когда моча в мочевом пузыре возвращается к одному или обоим мочеточникам и часто к почкам.
Причины
Причины возникновения уретероцеле до сих пор неизвестны. Однако в случаях заболевания у братьев и сестер сообщалось, что их причина может быть генетической.
Симптомы
Типичными симптомами этого состояния являются рецидивирующие инфекции в мочевыводящих путях.
Диагностика
Из-за более широкого использования пренатального УЗИ у многих детей обнаруживается гидронефроз еще до их рождения.
УЗИ почек и мочевого пузыря проводится в первые дни после рождения как часть послеродового лечения детей с гидронефрозом.
Во время УЗИ диагностируется гидронефроз при выявлении уретероцеле. У некоторых детей уретероцеле можно увидеть на пренатальных изображениях. Поскольку рефлюкс и пузырно-мочеточниковая непроходимость могут быть связаны с уретероцеле, это может предрасполагать детей к инфекции мочевыводящих путей.
Как только инфекция мочевых путей диагностирована, дополнительное рентгенологическое исследование может идентифицировать уретероцеле. Врач может назначить низкую дозу антибиотиков для подавления роста бактерий и предотвращения других инфекций мочевыводящих путей. Это называется антибиотикопрофилактикой.
Ребенок может пройти различные исследования, чтобы помочь нам подтвердить диагноз и лучше понять степень заболевания, например:
УЗИ почечного пузыря
Эта процедура использует звуковые волны для разграничения почек и мочевого пузыря. Если имеется уретероцеле, это можно выявить во время осмотра мочевого пузыря.
Эвакуационная цистоуретрограмма
Катетер вводится через мочеиспускательный канал вашего ребенка в мочевой пузырь. Трубка будет использоваться для медленного заполнения мочевого пузыря раствором.
Во время наполнения мочевого пузыря для фотографирования используется специальный аппарат (флюороскопия). По мере заполнения мочевого пузыря уретероцеле может быть идентифицировано.
Кроме того, рентгенолог наблюдает, возвращается ли какое-либо из растворов в почки, подтверждая диагноз.
Сцинтиграфия почек MAG III
Это исследование будет проведено, чтобы определить, как функционирует каждая почка, и определить степень закупорки, если таковая имеется.
Во время этого теста внутривенная линия используется для введения в вену специального раствора, называемого изотопом.
Изотоп позволяет четко видеть почки. Почки будут отображаться на большом рентгеновском аппарате, который вращается вокруг пациента.
- Магнитно-резонансная и магниторезонансная урография
- Магнитно-резонансная томография — это процедура нерадиационной диагностики, в которой для получения детальных изображений тела используются комбинация большого магнита, радиочастот и компьютера.
- Магнитно-резонансная урография создает детальные изображения почек, мочеточников и мочевого пузыря.
Лечение уретероцеле
Не все уретероцеле одинаковы, многими можно управлять простым способом, другим могут потребоваться более обширные операции.
Врачи рассмотрят варианты лечения, наиболее подходящие для ребенка.
Лечение уретероцеле зависит от многих факторов:
- Размер уретероцеле.
- Степень обструкции.
- Функция почек.
- Если был поражен мочевой пузырь.
Когда у пациента инфекция мочевыводящих путей, жидкости и антибиотики следует вводить внутривенно.
После борьбы с инфекцией мочевыводящих путей уретероцеле будет рассматриваться.
Хирургия
Эндоскопическая хирургия
- Обычно это амбулаторная процедура под общим наркозом.
- Во время операции в отверстие мочеиспускательного канала вводят освещенную трубку, называемую цистоскопом, чтобы видеть внутри мочевого пузыря без разрезов.
- Когда уретероцеле идентифицируется, делается небольшой разрез для его перфорации.
Уретральная реимплантация
- Эта процедура выполняется под общим наркозом и с помощью разреза нижней части живота удаляется уретероцеле, а мочеточник повторно имплантируется там, где он соединяется с мочевым пузырем.
- Вполне возможно, что дно мочевого пузыря и шейка мочевого пузыря должны быть реконструированы для улучшения мочеиспускания.
- Эта процедура может быть выполнена с помощью минимально инвазивной хирургии, используя лапароскопический или роботизированный метод.
- Подход достигается через три небольших разреза, размером с рисовое зерно.
Преимущества — меньшие, менее заметные разрезы и, как правило, более быстрый период восстановления.
Минимально инвазивная методика подходит не всем детям.
Нефрэктомия верхнего полюса
Если уретероцеле связано с дуплексной почкой и обнаружено, что верхний полюс почки не функционирует, может быть рекомендована нефрэктомия верхнего полюса.
Эта процедура может быть выполнена с помощью минимально инвазивной хирургии.
Источник: https://promyhealth.ru/ureterocele-mochevogo-puzyrja-prichiny-simptomy-diagnostika-i-lechenie/