Геморрой – это варикозное расширение кавернозных тел в области анального канала. Это заболевание проявляется очень неприятными симптомами – болью, выделением крови, выпадением шишек наружу.
Геморрой может существенно снизить качество жизни человека, надолго лишить его трудоспособности, причиняет физические и моральные страдания (многие считают неприличным признаваться окружающим в наличии такой проблемы).
Эта болезнь очень распространена. По разным данным геморроем страдают от 30 до 80% населения в возрасте старше 40 лет. 50% из них нуждаются в хирургическом лечении.
Однако это вовсе не означает, что все направляются на классическую операцию – геморроидэктомию. Считается, что только 20% пациентов нуждаются в полноценной операции.
Очень многие оттягивают визит к врачу, заболевание прогрессирует, и операция становится неизбежной. А именно этого события многие и боятся.
Малоинвазивные методы в лечении геморроя
В представлении большинства пациентов геморой лечится только иссечением узлов скальпелем с неизбежным кровотечением, болью, боязнью сходить после операции в туалет и длительным пребыванием на больничном листе.
Однако в последнее время все интенсивнее внедряются в медицинскую практику малоинвазивные методы, которые и операцией назвать нельзя: это манипуляции с использованием современных технологий применения физических или химических факторов для устранения субстрата болезни.
Они привлекательны амбулаторным применением, небольшой длительностью, отсутствием послеоперационного реабилитационного периода.
В лечении геморроя применяются следующие малоинвазивные методики:
- Лигирование латексными кольцами.
- Склерозирование геморроидальных узлов.
- Криодеструкция.
- Инфракрасная фотокоагуляция.
- Лазерная коагуляция.
- Электрокоагуляция.
Лазер в проктологии
Применение лазера в медицине вообще очень широкое. Возможность фокусировать тепловую энергию до минимальной площади воздействия, регулировать глубину этого воздействия делает лазер незаменимым во многих областях медицины.
Основной принцип действия лазера: действие луча высокой температуры с особой точностью на нужный объект приводит к:
- Разрушению тканей в нужном месте (режущее действие),
- Асептическому ожогу,
- Точно ограниченному некрозу тканей с последующим образованием на ее месте соединительной ткани,
- Рубцеванию,
- Запаиванию сосудов,
- Разрушению нервных окончаний,
- Стерилизации операционного поля.
То есть лазерный луч в медицине – это высокоточный скальпель с кровоостанавливающим, обезболивающим и стерилизующим эффектом или же фактор «выпаривания» жидкости из клеток, что приводит к их некрозу там, где это необходимо.
Операции с применением лазера при лечении геморроя
Лазер в лечении геморроя применяется:
- При операциях по типу классической геморроидэктомии (открытая и закрытая), где вместо скальпеля используется луч лазера.
- Подслизистая геморроидэктомия.
- Интерстициальная лазерная коагуляция геморроидальных узлов (именно она относится к малоинвазивным методикам).
- Комбинированные методы с применением лазера (лазеролечение в сочетании с дезартеризацией узлов или со склерозированием).
Показания к лазерной коагуляции геморроидальных узлов
 Лазерную коагуляцию можно применять при любой стадии наружного, внутреннего и комбинированного геморроя. Но наиболее эффективна она будет при 1-3 стадиях внутреннего геморроя с кровотечениями.
Лазерную коагуляцию можно применять при любой стадии наружного, внутреннего и комбинированного геморроя. Но наиболее эффективна она будет при 1-3 стадиях внутреннего геморроя с кровотечениями.
- При тромбозе геморроидальных узлов лазерную коагуляцию можно проводить после купирования острых симптомов.
- При сочетании геморроя с трещиной прямой кишки или со свищом лазерную коагуляцию можно сочетать с ликвидацией данных патологий.
- При наличии больших невправляемых узлов лазерное лечение также можно применять, но эффективность его в этом случае будет ниже.
- При правильном отборе эффективность лазерной коагуляции приближается к 95%.
Чем привлекательно удаление геморроя лазером
- Лазерная коагуляция может проводиться амбулаторно или в «стационаре одного дня». Через час после операции можно идти домой.
- Не требуется общий наркоз.
- Лазерный луч воздействует очень четко только на область его воздействия, практически не затрагивая окружающие ткани, поэтому операционная травма минимальна, нет послеоперационного отека.
- Длительность манипуляции не более 20 минут.
- Может проводиться на любой стадии и любой локализации геморроя.
- Процедура не сопровождается кровотечением, так как лазер коагулирует сосуды.
- Нет швов и шрамов.
- Может проводиться тогда, когда другие методы противопоказаны.
- Позволяет лечить одновременно несколько заболеваний (геморрой+трещина, геморрой+полип, геморрой+свищ и т.д.).
- Боль после операции отсутствует или очень незначительна.
- Не требуется время для реабилитации.
- Не нарушается трудоспособность, за исключением тяжелого физического труда.
- Ограничения после операции минимальны.
Подготовка к операции
Перед операцией необходимо пройти минимальное обследование: анализы крови, мочи, ЭКГ, флюорографию. Женщины осматриваются гинекологом.

Пациента осматривает врач-колопроктолог, проводится аноскопия и ректороманоскопия.
При необходимости могут быть назначены и дополнительные обследования (колоноскопия, УЗИ или КТ органов брюшной полости). Однако эти обследования назначаются далеко не всем, только в тех случаях, когда врач подозревает другую патологию кишечника.
Противопоказания к операции:
- Острые инфекционные заболевания.
- Острые воспалительные процессы в анальной области (процедура проводится после стихания симптомов).
- Острый тромбоз узлов (его необходимо купировать консервативными методами).
За несколько дней до операции необходимо соблюдать диету, которая обеспечит легкий стул после операции (кисломолочные продукты, тушеные или запеченные овощи, каши, достаточное количество жидкости).
При удалении внутренних узлов вечером и утром накануне операции делается очистительная клизма. При наружных узлах она не требуется.
Ход операции
Процедура проводится с применением местной анестезии (инфильтрация в область узла раствора новокаина или лидокаина). Можно перед инъекцией смазать анальную область анестезирующим кремом с лидокаином (крем Эмла).
- По желанию пациента можно применять кратковременный внутривенный наркоз.
- Пациент располагается в гинекологическом кресле или на кушетке в коленно-локтевом положении.
- Область ануса обрабатывают анестетиком.
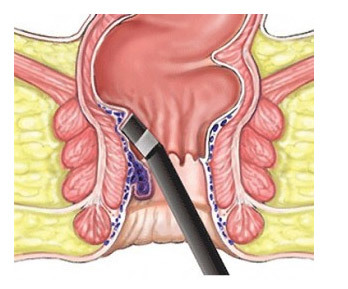
При удалении внутренних узлов пользуются аноскопом. Аноскоп – прибор по типу ректального зеркала с подсветкой, вставляется в задний проход.
Проводят инфильтрационную анестезию.
 Существует несколько способов лазерного прижигания узлов:
Существует несколько способов лазерного прижигания узлов:
- Трансмукозное удаление. Электрод с лазером подводят снаружи к узлу. Прижигание начинают с проксимального края узла, постепенно перемещаясь через каждые 2 мм к его краю. Узел денатурируется и значительно уменьшается в размерах. Основание перестает подпитываться кровью.
- Субдермально-субмукозное удаление. Лазерный световод вводится через прокол внутрь узла, узел выжигается изнутри.
Сосудистую ножку можно предварительно перевязать или пережать зажимом. При тепловом воздействии лазера происходит вапоризация жидкости и просвет узла облитерируется (запаивается).
Наружные узлы отсекаются лазером у основания и удаляются.
За одну процедуру можно прижечь до 3-х узлов. В подавляющем большинстве случаев повторных процедур не требуется.
Если же требуется повторное воздействие или остались узлы, которые не удалены за одну процедуру, следующий сеанс проводят через 10 – 12 дней.
Весь сеанс лазерного прижигания геморроя длится 15 – 20 минут. Все, что может чувствовать пациент – это легкое жжение.
Лазерное лечение геморроя в сочетании с пенной склеротерапией
Это инновационный метод лечения геморроя. Суть метода: под воздействием лазера геморроидальный узел уменьшается в размерах, останавливается его кровоснабжение, а затем для окончательной его облитерации внутрь узла вводится специальный склерозант.
Такое лечение предлагают при больших, выпадающих узлах, обычно на 3-й стадии геморроя.
После процедуры в анальный канал помещается плотный тампон. Это единственное неудобство для пациента. Процедура также проводится под местной анестезией, бескровна и может проводиться в амбулаторных условиях.
После операции лазерной коагуляции
После процедуры пациент 30 – 40 минут должен полежать на кушетке, после этого его отпускают домой.
Особых ограничений в послеоперационном периоде нет. Человек может заниматься обычными делами, возвращаться к работе. Рекомендовано все же воздержаться от подъема тяжестей в течение недели.

Необходимо соблюдать тщательную гигиену анальной области. После каждой дефекации рекомендуются подмывания холодной водой.
Для ускорения репаративных процессов врач может назначить перевязки с мазью или свечи с облепихой.
При болевых ощущениях можно несколько дней принимать обезболивающие препараты.
Диета должна содержать достаточное количество растительной клетчатки, кисломолочных продуктов. Исключаются острые, пряные блюда, на некоторое время нужно отказаться от алкоголя.
При склонности к запорам можно принимать средства, размягчающие каловые массы (Лактулозу, Мукофальк, вазелиновое масло).
Через неделю после процедуры необходимо показаться проктологу. Если же появляются такие симптомы, как кровотечение, боль, припухлость, повышение температуры, – к врачу необходимо обращаться сразу, возможно развитие осложнений.
Возможные осложнения
Осложнения после лазерной коагуляции возникают очень редко и обусловлены чаще всего нарушением техники и недостаточным опытом хирурга:
- Кровотечение.
- Ожог окружающих тканей с образованием язв, эрозий, свищей.
- Недостаточное выжигание тканей узла с развитием рецидива.
- Тромбоз и воспаление оставшейся кавернозной ткани.
 Основные недостатки лазерного лечения геморроя – это риск возникновения рецидивов и высокая стоимость.
Основные недостатки лазерного лечения геморроя – это риск возникновения рецидивов и высокая стоимость.
Рецидивы могут быть после всех малоинвазивных методов лечения, так как они устраняют только анатомический субстрат болезни (узлы), но не устраняют причины. Обычно на 3-4 года пациент забывает о геморрое.
Но для того, чтобы болезнь не вернулась, нужно соблюдать все рекомендации по профилактике (не допускать запоров, больше двигаться, отказаться от вредных привычек, похудеть).
Отзывы пациентов после лазерной коагуляции геморроя
Отзывы пациентов, перенесших лазерную операцию по удалению геморроя, в основном положительные. Основные моменты, которые могут быть полезны всем сомневающимся:
- Лазерного удаления геморроя не стоит бояться, это не является даже операцией, а воспринимается как сеанс физиотерапии.
- Боль во время операции не чувствуется, максимум – незначительное жжение.
- Не верится, но через 30 -40 минут после процедуры лазерной коагуляции можно отправляться домой и заниматься обычными делами.
- Несколько дней после процедуры могут беспокоить небольшие боли и дискомфорт, но все быстро проходит.
- Немного страшит первая дефекация после операции, однако на деле никакой боли при этом не возникает. Необходимо только избегать запоров.
- Эффект ощущается практически сразу: уходит боль и прекращаются кровотечения.
- Следует выбирать клинику с большим опытом таких операций.
Стоимость лазерной коагуляции геморроя
Лазерная коагуляция геморроя не входит в перечень бесплатной помощи.
Стоимость данной процедуры достаточно высока. В среднем удаление одного узла обходится от 7 тысяч рублей. В целом цена удаления нескольких узлов за одну процедуру обойдется до 50 тысяч рублей.
Цена зависит от ранга клиники, квалификации хирурга, вида применяемого оборудования, анестезии. Осмотр врача перед операцией, дополнительные обследования оплачиваются дополнительно.
Несмотря на высокую стоимость, лазерное удаление геморроидальных узлов становится все более востребованной процедурой. К ней прибегают трудоспособные активные пациенты, которые не могут тратить время на длительное лечение. Кроме того, стоимость операции сопоставима со стоимостью консервативного лечения геморроя в течение нескольких лет.
Источник: https://operaciya.info/abdominal/udalenie-gemorroya-lazerom/
Операция по удалению геморроя: виды хирургических вмешательств
Согласно классификации российских проктологов, возможна острая и хроническая форма геморроя. Но в странах Европы и Америки болезнь считают хронической, протекающей с периодами ремиссии и обострениями.
Своевременное лечение венозных образований прямой кишки с помощью консервативных средств позволяет добиться хороших результатов и избежать оперативного вмешательства. К сожалению, запоздалое обращение пациентов к врачу снижает вероятность эффективной терапии.
Операция по удалению геморроя остается единственным способом устранения тяжелых симптомов. По данным статистики, в ней нуждаются 20% больных.
С применением малоинвазивных методик значительно снизилась потребность в классических хирургических приемах. Упущенное время создает негативные условия для избавления от геморроидальных узлов. Тяжелое течение патологии, частые обострения и осложнения остаются бесспорными показаниями.
Необходимость операции при геморрое
О необходимости оперативного лечения судит врач после обследования пациента, выяснения признаков, частоты обострений.
Важное значение придается определению вида и стадии заболевания, наличию сопутствующей патологии, основных причин болезни.
Операция показана, если не удалось компенсировать нарушения в геморройных структурах с помощью лекарственных препаратов, диеты, режима и физических упражнений, в случаях продолжающихся рецидивов после миниинвазивных приемов.
III-IV стадии геморроя, протекающие с кровотечениями, интенсивными болями, выпадением узлов, образованием трещин и хронической анемии, являются критерием выбора хирургического подхода. Такие осложнения, как парапроктит, выпадение прямой кишки, требуют обязательного вмешательства.
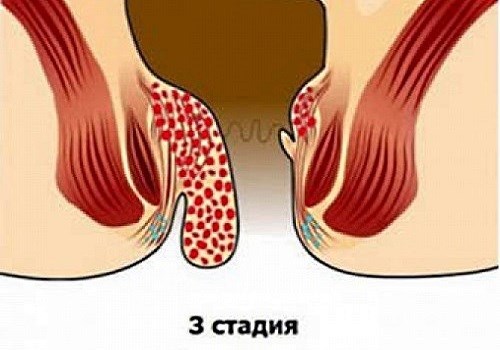
При внутренней разновидности патологии операция по удалению геморроя показана, если у пациента:
- повторяются сильные кровотечения, по анализу крови определяется анемия;
- узлы достигли значительных размеров, не вправляются в кишку, ущемляются сфинктером;
- не удается обезболить анус консервативными противовоспалительными методами, симптом доставляет страдания при ходьбе, боли не проходят в покое;
- нарушается герметичность анального сфинктера, и постоянно выделяется из кишечника слизь, каловые массы и газы;
- создается высокий риск осложнений (тромбоза, трещин, ущемления узла с развитием воспаления и некроза), присоединения инфекции и распространения на окружающие ткани.
В случаях наружной формы к оперативному лечению геморроя прибегают при следующем:
- интенсивный болевой синдром;
- выраженный перианальный отек тканей (вокруг заднепроходного отверстия);
- большой размер узлов, невозможность ходьбы и сидения;
- образование трещин в прямокишечном канале;
- риск ущемления, острого тромбоза, инфицирования.
Случаи противопоказания к операции
Иногда пациентам противопоказана операция из-за высокого риска осложнений. К таким случаям относятся:
- болезни крови с нарушением свертываемости;
- обострения хронических заболеваний кишечника воспалительной природы;
- вторичный геморрой, возникший на фоне злокачественной опухоли, цирроза печени или декомпенсации сердечной деятельности II-III степени;
- имеющиеся сопутствующие заболевания с недостаточностью печени, почек, дыхательной системы;
- резкое снижение иммунитета (СПИД, аутоиммунные заболевания);
- состояние беременности (проведение операции переносят на послеродовый период).
Сложно выбрать условия, чтобы прооперировать пациента с сахарным диабетом, из-за колебания уровня глюкозы, риска инфекции. Больным в пожилом возрасте предпочтительно консервативная терапия.
Если решено лечить человека хирургически, его тщательно готовят, предварительно госпитализируют в стационар.
Заранее определить, как долго будет длиться подготовка сложно, поскольку каждый организм реагирует по-своему.
Классические хирургические методы лечения геморроя
Опытные хирурги-проктологи избегают «радикального» лечения, поскольку причину патологии убрать оперативным путем не удается.
Речь может идти о максимально щадящем и надежном способе удаления узлов и кавернозных образований, восстановлении функций анального сфинктера.
Для этого разработаны и эффективно применяются классические операции, заслужившие одобрения нескольких поколений практикующих хирургов.
Разница заключается в технике операционного подхода, использовании оборудования, методик иссечения узлов и слизистой, продолжительности срока реабилитации.
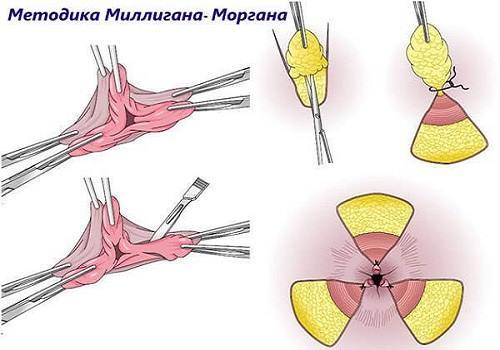
Геморроидэктомия по Миллигану-Моргану
Наиболее распространенным методом считается геморроидэктомия по Миллигану и Моргану. Английские хирурги почти 100 лет назад предложили проводить удаление геморроидальных узлов с пластикой слизистой оболочки ректального канала.
Объем оперирования заключается в полной резекции (вырезании) кавернозной ткани прямокишечных вен после перевязки трех крупных сосудов. Вмешательство проводится под общим наркозом обязательно в условиях госпитализации в хирургическое или специализированное отделение больницы. Хирурги используют 3 техники:
- Закрытым способом после удаления узлов прошивают слизистую кетгутовыми швами, что позволяет закрепить стенки канала. Некоторые врачи применяют в амбулаторных условиях.
- Открытый вариант возможен только в стационаре. Рану оставляют без ушивания для самостоятельного заживления. Применяется при трещинах, парапроктите. Удаляются узлы и окружающая слизистая. Для остановки кровотечения применяют электрокоагуляцию.
- Подслизистой геморроидэктомией называют использование пластики. Она более сложна в исполнении, поэтому отличается длительностью, но восстановление продолжается быстрее.
Подходы имеют одинаковые положительные и негативные стороны. К преимуществам относятся:
- возможность удаления внешних и внутренних узлов;
- достижение длительного периода ремиссии;
- редкие осложнения.
Недостатки:
- значительная длительность операции;
- необходимость наркоза для обезболивания;
- потребность в продолжительном госпитальном периоде лечения с перевязками, местными обезболивающими средствами, соблюдении в периоде реабилитации строгой диеты.
Геморроидэктомия по методу Лонго
Способ, предложенный итальянским хирургом Лонго, еще называют «геморроидопексией». Он отличается от классической геморроидэктомии отсутствием такого действия хирурга, как вырезание узлов. Суть операции заключается в циркулярном надрезе слизистой оболочки и ее резекции над болевой зоной (зубчатой линией) и прикреплении к ней с помощью особых скрепок ножек узлов.
В результате при заживлении раны достигается снижение поступления крови в кавернозные образования, подтягивание уменьшенных узелков кверху, их высыхание и образование рубца (шрам на слизистой). Операция Лонго переносится пациентом безболезненно или требует только местной анестезии. Длится 15-20 минут. Для реабилитации достаточно пяти дней.
Недостатком считается дороговизна одноразового медицинского инструментария (аппарат по типу степлера увеличивает стоимость лечения), возможность оперировать только внутренние узлы.
Малоинвазивная терапия: показания к вмешательству при геморрое
Внедрение и усовершенствование методов малоинвазивной терапии повлекло снижение потребности в классическом хирургическом лечении. Технически способы занимают среднее положение между консервативными и оперативными. Выполняются специалистами-проктологами, прошедшими подготовку по работе с современным высокотехнологичным оборудованием.
Преимущества:
- проведение в амбулаторных условиях;
- малотравматичность;
- отсутствие кровопотери;
- короткий период реабилитации.
Недостатки:
- невозможность удаления всех узлов за один сеанс (обычно ограничиваются 2-3 узлами);
- гарантированный риск рецидива, если пациент не выполняет требования врача.
Методы противопоказаны при следующем:
- кишечная инфекция;
- интенсивное воспаление узлов;
- тромбообразование;
- обострение сопутствующей патологии.
После лечения рассматривается вопрос о целесообразности применения.
Важно учитывать категорическое противопоказание — опухолевый процесс в любом органе.
Лучшим воздействием обладают аппаратные методики, позволяющие регулировать фокусировку и глубину проникновения. Главный недостаток — эффективное применение только в I-II стадии геморроя.
Редко используются для временного облегчения запущенных форм.
Обычно хорошо переносятся пациентами, но при отсутствии выполнения рекомендаций врача по соблюдению правильного питания, профилактического применения венотоников возможны периодические обострения.
Рекомендуется подготовка, состоящая из очистки кишечника, диеты. Общий наркоз не требуется, достаточно местной анестезии с помощью лидокаиновой мази.
Дезартеризация
Операция дезартеризации подразумевает перевязку путем прошивания основных питающих артериальных веток прямой кишки. По ним поступает кровь в геморройные структуры. Недостаточное кровоснабжение приводит к сморщиванию и уменьшению узлов. Затем они заполняются фиброзной тканью. Умеренно болеть место воздействия может только в первые дни.
Лазерная коагуляция
Использование луча лазера основано на способностях точной фокусировки и различного воздействия на ткани узла:
- осуществление иссечения ножки с одновременным прижиганием и остановкой кровотечения;
- коагуляция (свертывание) белковой части стенки узла — искусственный ожог;
- вапоризация (выпаривание) — происходит обезвоживание и высушивание узлов.
Метод лазерной коагуляции хорошо сочетается со склеротерапией наружных шишек. Клиника геморроя исчезает по мере высыхания узлов, отторжения с калом и восстановления нормального анального канала. Для свертывания белков мышечной стенки узлов применяются коагуляторы разного механизма воздействия. Кроме лазерного, используются радиоволновый и инфракрасный способ.
Инфракрасная коагуляция
Инфракрасная или фотокоагуляция вызывается пучком световых волн определенного спектра. Воздействие тепловой энергии за несколько секунд позволяет безболезненно вызвать сморщивание тканей узлов. Разрешено применение при беременности. Как лазерное излучение способствует стерилизации места облучения, поэтому очень редко возникают инфекционные осложнения.
Обычно за сеанс удаляют одну шишку, повторные процедуры назначаются через 10-14 дней.
Склеротерапия
Способ основан на возможности некоторых веществ вызывать облитерацию (внутреннее склеивание) узлов. Уколом в образование вводятся препараты-склерозанты. Они запаивают полость и сосуды, способствуют усыханию и дальнейшему удалению узла при дефекации.
Важно провести предварительно кожную аллергическую пробу. Поскольку метод склеротерапии сравнительно малоэффективен, его используют в сочетании с коагулирующими способами. Как основной применяется только у 10% больных.
Лигирование
Лигатуры в виде латексных колец накладывают на ножку узла специальным аппаратом. Эффект пережатия петелькой вызывает прекращение кровотока в тканях, некроз и отторжение.
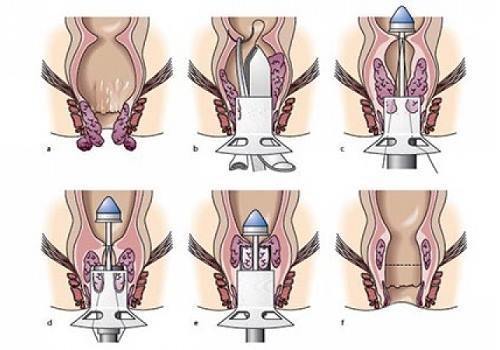
Различают механическое и вакуумное (поршневое) лигирование. Первый способ удобен, если хорошо видна ножка узла. Второй — позволяет втянуть в цилиндр аппарата узелок и сбросить лигатуру на его основание. После процедуры пациенты ощущают распирание, боли 2-3 дня. Поэтому кольца накладываются на 1-2 узла. Соскакивание лигатуры рассматривается как осложнение.
Криотерапия
Криодеструкция использует замораживание тканей для их отмирания. Часто сочетается с перевязкой сосудов. Хладагентом служат инертные газы (аргон, гелий, азот). Жидкий азот создает охлаждение до -196°C. Специальным криозондом прикасаются к стенке узла.
Способ применим даже на фоне воспаления геморроя, но не показан при других заболеваниях малого таза у мужчин и женщин. Дает хороший эффект у пациентов пожилого возраста, при нарушенной герметичности сфинктера. Стимулирует местный иммунитет, «омолаживает» ткани прямой кишки.
Тромбэктомия
Применяется в хирургическом отделении по экстренным показаниям при ущемлении наружных геморроидальных шишек. Под местной анестезией проводится линейный надрез узла (5 мм). Из него вместе с кровью вытекает сгусток-тромб. Редко его удаляют зажимом. Рана заживает через 5-6 дней. Боли сразу снимаются, а узел уменьшается в размерах.
Пациент после тромбэктомии требует наблюдения, смены мазевых повязок, поэтому лучше пролечиться несколько дней в стационаре. Контрольный осмотр врача проводится чрез 2 недели.
Примерная стоимость оперативного лечения геморроя
Вылечить геморрой бесплатно не получится. Стоимость лекарств (например, венотоников) на курс вполне сопоставима с некоторыми малоинвазивными способами. Если пациент решает оперироваться в частной клинике, то нужно рассчитывать, что операция по Миллигану-Моргану обойдется в 15 000 р., по Лонго — от 40 000 до 100 000 р.
Малоинвазивные методы по цене отличаются.
| Название метода | Стоимость удаления одного узла в рублях | |
| Московские клиники | Региональные клиники | |
| Лазеротерапия | 12 000-18 000 | 6 000-8 000 |
| Инфракрасная коагуляция | 6 000-8 000 | 3 000-7 000 |
| Склеротерапия | 8 000-9 000 | 3 000-6 000 |
| Лигирование | 5 000-6 500 | 3 500-4 500 |
| Криодеструкция | 6 000 | 3 000 |
| Тромбэктомия | 5 000 | 3 500 |
Оперативные методы необходимы для быстрейшего решения проблемы геморроя, но следует помнить, что без терпеливого отношения к своему здоровью и при самом дорогом лечении наступит рецидив.
Источник: https://MojGemorroj.ru/metody-udaleniya-gemorroya.html
Лазерное удаление геморроя: суть операции, как проходит, подготовка, стоимость
Лечение геморроя лазером, или вапоризация, основано на действии высокой температуры, которую можно точно направить на необходимую область.
Лазер действует следующим образом:
- разрезает ткани там, где это нужно;
- прижигает ткани;
- запаивает сосуды; «прижигает ткани» и «запаивает сосуды» — это одно и то же. Я бы написала «останавливает кровотечение» вместо этих двух пунктов
- разрушает нервные окончания;
- уничтожает болезнетворные микроорганизмы в области операционной раны;
- способствует рубцеванию раны.
Можно сказать, что лазер при лечении геморроя используется, как точный скальпель, который позволяет остановить кровотечение, обезболить и обеззаразить операционную рану. Также с помощью лазерных лучей можно «выпарить» клеточную жидкость в нужном участке тканей, вследствие чего они омертвевают.
Лечение лазером при геморрое может проводиться в трёх вариантах, а именно:
- трансмукозная лазерная вапоризация, когда прижигают сосуды, которые питают кровью узел, вследствие чего последний отмирает и выходит наружу с калом;
- субдермально-субмукозное прижигание, когда лазер воздействует на узел изнутри;
- вапоризация геморроя со склерозированием, когда при удалении геморроидальных узлов лазером применяется специальное вещество – склерозант.
Выбор метода удаления геморроя лазером зависит от вида и стадии геморроя. Например, субдермально-субмукозную вапоризацию используют при наружной локализации геморройных узлов, а трансмукозную – при прямокишечных узлах.
Малоинвазивная операция по удалению геморроя лазерными лучами проводится в следующих случаях:
- Подкожный и прямокишечный геморрой 1 — 2 стадии.
- Геморрой, осложнённый проктитом.
- Анальные надрывы.
- Геморроидальное кровотечение.
- Аноректальный тромбоз.
Также лазерная коагуляция может применяться при запущенных формах геморроя в процессе подготовки к радикальной операции или для облегчения состояния больного, когда ему подобное оперативное вмешательство противопоказано.
Удалять геморрой лазером нельзя при наличии следующих патологических состояний:
- Острый аноректальный тромбоз (удаляют геморрой после консервативной коррекции).
- Заболевание толстого кишечника инфекционного характера.
- Вирусные, бактериальные и грибковые поражения тканей заднего прохода.
- Венерические заболевания, которые распространились на перианальные ткани.
- Туберкулезное поражение тканей заднего прохода.
Как подготовиться к удалению геморроя лазером?
Операция лазером при геморрое, как и любое другое оперативное вмешательство на кишечнике требует подготовки, которая состоит из следующих моментов:
- Обследование организма с целью выявления сопутствующих заболеваний и противопоказаний к операции.
- Коррекция питания.
- Очистка кишечника.
Перечисленные мероприятия позволяют снизить риск операционных и постоперационных осложнений, а также облегчить выполнение самой операции.
Ознакомимся более подробно с каждым компонентом предоперационной подготовки.
Предоперационное обследование

Объем исследование перед операцией лечащий доктор подбирает индивидуально каждому пациенту, но в диагностический алгоритм обязательно входят следующие обследования:
- общий анализ крови;
- общий анализ мочи;
- анализ крови на глюкозу;
- электрокардиография;
- флюорография;
- осмотр врача-гинеколога (для женщин);
- аноскопия;
- ректороманоскопия.
Некоторым пациентам могут понадобиться дополнительные исследования, например, фиброколоноскопия, ультразвуковое исследование органов брюшной полости, компьютерная томография и прочие.
Диета
За 2 — 3 дня до удаления геморроя пациенту прописывается диета, цель которой нормализовать работу кишечника. Для этого из рациона исключаются жирные, жареные, острые и солёные блюда, чёрный хлеб, белокочанную капусту, шоколад, сладости и другие продукты, которые могут способствовать запору, раздражать слизистую оболочку толстой кишки или вызывать метеоризм.
- Помимо этого, категорически запрещается употреблять спиртные напитки.
- Питаться рекомендуется небольшими порциями (по 200 граммов) 5 — 6 раз в день, чтобы не перегружать пищеварительный тракт, а также пить достаточное количество чистой воды без газа – не менее полутора литров.
- Рацион пациента должен состоять из жидких супов, каш на воде, кисломолочных продуктов, овощных рагу.
Накануне перед операцией ужин должен быть лёгким, например, кефир или йогурт с фруктами. Утром перед операцией кушать не рекомендуется.
Очистка кишечника проводится только при прямокишечном геморрое, но, если заболевание сопровождается выраженным болевым синдромом или анальными надрывами, то очистительную клизму не проводят.
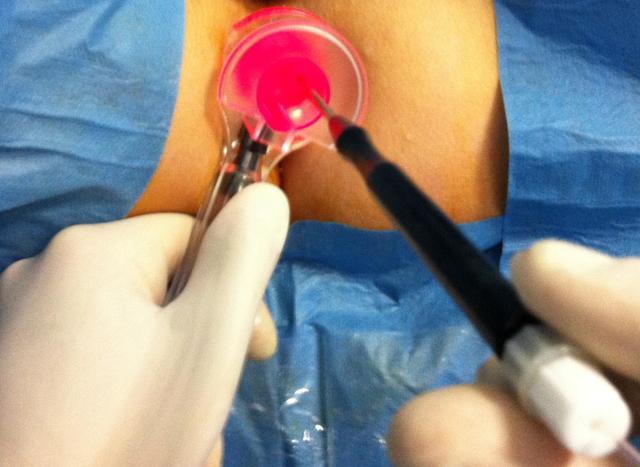
Удалять геморрой с помощью лазера можно в амбулаторных условиях.
Удаление геморроя с применением лазера выполняется под местным наркозом путём инфильтрации тканей узла новокаином или лидокаином. Также перед введением местного анестетика используется крем с лидокаином Эмла.
- Если у больного аллергия на новокаин или лидокаин, то применяется внутривенный общий наркоз.
- Во время оперативного вмешательства больной находится в гинекологическом кресле или на кушетке, в коленно-локтевом положении.
- Непосредственно перед применением лазера область заднего прохода обрабатывается антисептиком.
Трансмукозное прижигание геморроя лазером
Во время процедуры задний проход расширяют аноскопом, после чего вводят электрод, который излучает поток лазеров, фактическая ошибка. При трансмукозной вапоризации удаляемый узелок нужно прижечь как можно ближе к слизистой ректального канала, то есть шейку, в которой проходят сосуды, питающие это образование.
Геморройный узел начинает сразу же уменьшаться в размерах.
Поле процедуры пациент находится 2 — 3 часа под наблюдением медперсонала, после чего отправляется домой.
Субдермально-субмукозное иссечение геморроидального узла лазером
- Кожу наружного геморройного узла прокалывают скальпелем, после чего в образованное отверстие вводят лазерный коагулятор, который выжигает узел изнутри.
- При внутреннем геморрое процесс вапоризации контролируется ультразвуковым датчиком.
- Эффект от процедуры заметен сразу: узел спадается и уменьшается в размерах.
Удаление геморроя лазером со склерозированием геморроидальных сосудов
В ходе этой процедуры лазером коагулируются сосуды, которые снабжают кровью узел, после чего в него делают инъекцию склерозирующего вещества.
За одну процедуру лазерной вапоризации можно убрать не более трёх узлов. При необходимости операцию можно повторить через две недели.
Несмотря на высокую степень безопасности лазерного лечения, после процедуры у пациентов, хоть и редко, но могут развиться осложнения, а именно:
- Кровотечение, возникшее вследствие плохого прижигания сосуда или во время опорожнения твёрдым калом.
- Частичный тромбоз узла, в результате неполной вапоризации сосудов.
- Инфицирование послеоперационной раны, которое возникает из-за отсутствия или неправильной гигиены заднего прохода.
- Повторное развитие геморроя. К сожалению, лазер воздействует только на узлы, но не на причину заболевания.
Вышеперечисленные осложнения могут развиваться по вине, как самого пациента, так и доктора, проводившего операцию. Я бы убрала предложение про чью-то вину. Поэтому В абзаце оставила бы только это: Важно строго соблюдать рекомендации специалиста, а также выбирать для лечения только клиники с опытным и высококвалифицированными медперсоналом.
Как протекает реабилитация после лечения геморроя лазером?
После проведения операции пациент может вести привычный образ жизни и выполнять свои трудовые обязанности. Но, на протяжении семи дней всё-таки рекомендуется избегать силовых упражнений в спортзале и подъёма тяжестей.
Что касается гигиены заднего прохода, то использование туалетной бумаги нужно заменить подмываниями холодной водой или слабым раствором марганцовки.
Если после операции будет ощущаться болезненность в ректальном канале, то можно применять болеутоляющие свечи и мази. Также для ускорения восстановления тканей аноректальной зоны можно воспользоваться свечами с маслом облепихи или ректальными суппозиториями Метилурацил.
При выраженном болевом синдроме рекомендуется принимать болеутоляющие препараты, например, Нурофен или Ибуклин.
Помимо этого, нужно уделить внимание питанию. Категорически нельзя употреблять острую, пряную, солёную и жареную пищу, а также исключить спиртные напитки. В рационе должны обязательно присутствовать продукты, богатые растительной клетчаткой (фрукты, овощи, сухофрукты, злаковые, крупы) и кисломолочные продукты.
- При запорах назначаются слабительные средства, такие как Дюфалак, Пиколакс, Лактулоза или глицериновые свечи.
- По истечении семи дней после лазерной вапоризации геморроя нужно посетить врача-проктолога, который проведёт осмотр заднего прохода, и оценит результат процедуры.
- Но если в течение этой недели появляются кровотечение, повышение температуры, гнойные выделения из заднего прохода и другие неприятные симптомы, то нужно срочно обратиться к лечащему доктору.
Где проводят лечение геморроя лазером?
Поскольку оборудование для проведения операций лазером стоит достаточно дорого, то подобного рода процедуры сегодня в нашей стране проводятся только в частных клиниках.
Сколько стоит удаление геморройных узлов лазером в Москве и других городах России?
При удалении геморроя лазером цена формируется на основании нескольких факторов, а именно:
- Регион страны, где расположена клиника.
- Авторитет клиники.
- Уровень и опыт врача-хирурга.
- Стадия заболевания.
Частные клиники Москвы имеют достаточно широкий диапазон цен на лазерное удаление геморройных узлов. Средняя цена на эту процедуру в столице составляет 10 тысяч рублей. В других регионах России подобная операция обойдётся в два раза дешевле.
Но нужно понимать, что кроме стоимости самой операции, вам придётся заплатить за консультацию специалиста и необходимые исследования.
Достоинства и недостатки лечения геморроя лазером
Учитывая вышесказанное можно выделить следующие достоинства лазерной вапоризации геморроя:
- Короткий и лёгкий восстановительный период.
- Бескровность метода.
- Безболезненность.
- Быстрота выполнения процедуры (10-15 минут).
- Возможность применения лазера при геморрое с анальными надрывами, эрозиями и язвами заднего прохода.
- Высокая эффективность лечения на начальных стадиях геморроя.
- Низкий риск развития гнойных осложнений.
- Возможность воздействия только на необходимую область, без затрагивания здоровых тканей.
Но, к сожалению, даже такой новаторский метод имеет свои недостатки, среди которых следующие:
- Низкая эффективность при запущенных формах геморроя.
- Риск рецидива.
- Высокая стоимость процедуры.
В итоге хочется ещё раз подчеркнуть, что применение лазера позволяет полностью вылечить геморрой на ранних стадиях. По утверждению специалистов, при соблюдении всех рекомендаций пациент не будет вспоминать о геморрое следующие 4 — 5 лет. Поэтому, даже несмотря на высокую цену, этот метод лечения действительно стоящий.
Источник: https://gemorroy.guru/therapy/lechenie-gemorroya-lazerom
Операция по удалению геморроя: отзывы, как проходит, подготовка
Геморрой – заболевание вен и сосудов, расположенных в прямой кишке и анусе человека. Болезни подвержены все люди планеты, но вовремя за медицинской помощью обращаются немногие. В результате болезнь доходит до последних стадий, консервативное лечение не в силах решить проблему пациента. Назначают операцию в обязательном порядке.
Необходимость операции
Третья и четвёртая стадии болезни – прямые показания к удалению геморроя хирургическим путём. Состояние пациента тяжёлое. Если консервативные и малоинвазивные методы лечения не оправдались, болезнь стремительно прогрессирует, требуется оперативное вмешательство. Опишем причины необходимости.
При внутреннем геморрое:
- Узлы крупного размера, выпадают из просвета прямой кишки;
- Сильное кровотечение;
- Больной испытывает нестерпимую боль при ходьбе, в положении покоя;
- Ослабляются функции сфинктера прямой кишки – бесконтрольное выделение каловых масс;
- Угроза возникновения тромбоза, защемления геморроидальных узлов, образования трещин в прямой кишке;
- Велик риск развития воспалительного процесса, присоединения инфекции.
При наружном геморрое:
- Сильные отёки тканей вокруг ануса;
- Болевые ощущения сильные;
- Геморроидальные узлы большого размера мешают передвижению. В сидячем положении зафиксироваться невозможно;
- Ткани вокруг анального канала трескаются;
- Увеличивается риск тромбоза, защемления геморроидального узла;
- Повышенная вероятность развития кожных заболеваний из-за агрессивных слизистых выделений;
- Возрастает угроза присоединения инфекции и воспаления подкожной жировой клетчатки.
При комбинированном геморрое возникают симптомы, характерные для внешнего и внутреннего геморроя.
Обязательным показанием для операции становится выпадение прямой кишки при геморрое, осложнения – парапроктит и другие.
Случаи противопоказания операции
Ряд противопоказаний для проведения операции при геморрое:
- Не проводится операция на геморрой в стадии обострения заболевания кишечника;
- Не делают операцию по удалению геморроидальных узлов в случае плохой свёртываемости крови, заболеваний кровеносной системы;
- Нельзя назначать оперативное лечение геморроя в случае почечной, печёночной и лёгочной недостаточности;
- Недопустимо проведение оперативного вмешательства с использованием общего наркоза при патологиях сердечно-сосудистой системы, заболеваниях органов дыхания;
- Сахарный диабет – противопоказание для проведения операции из-за плохой свёртываемости крови;
- Противопоказана операция по удалению геморроидальных узлов при наличии у пациента злокачественных опухолей;
- Операция по удалению геморроя не проводится при ослабленном иммунитете.
Не рекомендуется хирургическое лечение беременных женщин. После родов проблема часто возвращается. Воздействие наркоза сказывается негативно на плод.
Лечение пожилых людей стараются назначать с использованием консервативных методов – после 50 лет ткани с трудом восстанавливаются. Если операции не избежать, рекомендуется тщательное обследование пациента и подготовка к операции.
Подготовка к операции
Пациента тщательного готовят к предстоящему оперативному вмешательству.
Какие подготовительные мероприятия проводятся в клинике
- Подбор подходящего метода лечения. Врач определяется с методом хирургического вмешательства в зависимости от степени тяжести заболевания, локализации геморроидальных узлов, наличия осложнений. Для этого пациента осматривают, знакомятся с анамнезом, обговаривают жалобы.
- Проведение медицинского обследования. С целью выявления возможных противопоказаний и рисков проводятся лабораторные исследования (анализы крови и мочи), электрокардиография, флюорография, пальцевое обследование прямой кишки, аноскопия, колоноскопия, УЗИ органов брюшной полости.
- Подготовка к анестезии. Врач анестезиолог фиксирует информацию о постоянном приёме лекарств пациентом, наличии аллергических реакции на медицинские препараты, делает необходимые пробы. Принимает решение – под каким наркозом будет проходить операция. Информирует больного о подготовке за день до операции – питание и питьевой режим, клизма. Следует убрать из ротовой полости съёмные протезы, снять украшения.
Как готовится к операции пациент
Подготовку к операции больной начинает за пару недель до операции.
- Соблюдается диета. Чтобы не допустить осложнений после операции, больной нормализует работу кишечника и предотвращает образование запоров. Из рациона исключаются продукты, вызывающие вздутие кишечника, диарею, запор, раздражающие желудок и кишечник продукты.
- Заранее перед операцией проводятся мероприятия по устранению воспалений в области ануса. Отёки, воспаления или язвы минимизируются лекарственными средствами.
- Перед операцией посетите стоматолога. Вылечите больные и шатающиеся зубы, так как при общем наркозе они создадут проблемы.
- Вечером перед операцией обязательны гигиенические процедуры. Вечером примите душ и сделайте очистительную клизму – кишечник в день операции содержится в пустоте.
- Питание и питьевой режим. Последний приём пищи перед операцией проводится не менее, чем за 12 часов. Утром в день операции, в случае общего наркоза нельзя пить и воду.
Методы проведения хирургического вмешательства
В зависимости от локализации геморроидальных шишек, величины, наличия кровотечения, стадии течения заболевания, назначаются способы избавления пациента от геморроя.
Первостепенная цель хирургии – удалить воспалённые геморроидальные узлы.
Известны радикальные и малоинвазивные методы хирургического лечения. Удаление геморроя путём радикального хирургического вмешательства проводится на третьей-четвёртой стадиях заболевания. Устранение поражённых участков происходит путём вырезания и иссечения.
Геморроидэктомия по Миллигану-Моргану
Радикальный метод по лечению геморроя. Лечение проводится двумя способами:
- Открытым – когда операционная рана не зашивается, а заживает самостоятельно. Операция происходит в условиях стационара.
- Закрытым – на прооперированные участки слизистой оболочки накладываются швы. Пациента оперируют в амбулаторных условиях.
Геморроидэктомия открытым способом применяется в случаях, осложнённых трещинами на прямой кишке либо развитием парапроктита. Процедура предусматривает вырезание либо иссечение воспалённых узлов и окружающей слизистой. Иногда применяется метод Пракса, когда сами узлы вырезают без слизистой оболочки.
К преимуществам метода относятся:
- Оперирование по методу Миллигана-Моргана удаляет внутренние, наружные геморроидальные узлы;
- Операция даёт результат, проблема не возвращается продолжительное время;
- Осложнения после операции возникают редко.
К недостаткам относят:
- Операционное лечение занимает несколько часов, проходит под общим наркозом;
- Болевые ощущения в течение послеоперационного периода;
- Долгосрочный период заживления и реабилитации.
Геморроидэктомия по методу Лонго
Применяется метод трансанальной резекции – метод Лонго.
Хирургическое вмешательство заключается в отсечении части слизистых оболочек прямой кишки над зубчатой линией – выше геморроидальных шишек. Узлы не иссекаются, вытягиваются вверх, подшиваются медицинскими скобками. В результате прекращения притока крови, шишки «усыхают». Впоследствии зарастают соединительной тканью, кишка приобретает естественный анатомический вид.
Преимущества метода:
- Оперируют пациента с использованием местной анестезии;
- Кровопотери при операции минимальны;
- Процедура длится до 15-20 минут;
- Безболезненное течение послеоперационного периода;
- Операция даёт устойчивый результат, осложнения возникают нечасто.
Недостатки:
- Метод Лонго применим только к лечению внутреннего геморроя.
- Операция дорогостоящая.
Лечение геморроя лазером
Если на 1-2 стадиях консервативное лечение не приносит ощутимого эффекта, требуется операция, геморрой удаляют малоинвазивными методами.
Лазерная коагуляция – действенный метод лечения геморроя. Эффективен при внутреннем и наружном геморрое.
Методика основана на применении следующих свойств лазерного пучка:
- Работа в инфракрасном диапазоне;
- Сверхточная фокусировка;
- Использование теплового излучения.
Внутренние узлы прижигаются лазерным лучом, наружные – срезаются. При лечении врач регулирует глубину и мощность воздействия луча.
Метод эффективен при лечении тромбированного геморроя, при наличии обильного кровотечения из внутренних узлов и анальных трещин. Лазерную коагуляцию назначают даже при воспалении и свищевых каналах.
Преимущества метода:
- С помощью лазерной коагуляции проводится удаление геморроя любой локализации;
- Устраняются трещины, язвы и воспаления;
- Процедура высокоточная и нетравматичная для окружающих тканей;
- Лазерная коагуляция безболезненна и бескровна;
- Пациент быстро восстанавливается после такой операции;
- Удаление больших узлов на 3 и 4 стадиях течения болезни с использованием комбинированной методики.
Немногочисленные недостатки:
Процедура лазерной коагуляции требует от пациента предварительной подготовки.
Отзывы
Человек решается на операцию, когда иные методы испробованы, а боли и дискомфорт делают жизнь невыносимой. Приходится решаться на радикальные меры, в подавляющем большинстве случаев пациенты избавляются от проблемы на годы – геморрой больше не мучает.
Операция проводится методом Миллигана-Моргана. Тяжёлый этап – послеоперационный период. Операция приходит безболезненно. Устраняет запущенный внутренний, внешний и комбинированный геморрой 3-4 степени. Больно в первые две-три недели реабилитации. Мужчины жалуются на нарушение мочеиспускания первое время. Решить проблему необходимо, так как в запущенных случаях другой альтернативы нет.
Метод Лонго избавляет от проблемы действенно, период восстановления непродолжительный. Внешний геморрой этим методом не лечат.
Лазерная коагуляция решает проблему со здоровьем и затрагивает эстетическую сторону. У женщин после родов и беременности внешние узлы неприглядного вида.
Лазерная коагуляция призвана лечить геморрой вне зависимости от того, где локализуются узлы, но на запущенных стадиях она недостаточно результативна. Отзывы о методе лечения положительные – всё происходит безболезненно, за 15 минут.
Никакого наркоза и больничной палаты. На 3-4 стадиях геморрой лучше лечить другими методами.
Источник: https://GastroTract.ru/bolezn/gemorroj/operatsiya-po-udaleniyu-gemorroya.html
Удаление наружных геморроидальных узлов
Внешний геморрой – очень распространенная болезнь прямой кишки. Имеет заболевание разные формы течения. Форма внешнего геморроя считается более опасной.
Основной чертой, отличающей внешний геморрой от внутреннего, является постоянное появление на внешней стороне, вокруг анального отверстия, узлов разной формы и размеров.
Образуются такие узлы вследствие вздутия вен геморроидального сплетения. Вызывает образование узлов тромбоз, возникший в острой стадии.
Как распознать внешний геморрой?
Внешний геморрой легко распознать по симптомам, появляющимся, в большинстве случаев, задолго до появления самих геморроидальных узлов. Среди них распространенными являются:
- зуд вокруг ануса;
- появление крови во время акта дефекации;
- болевые ощущения во время воспаления либо отекания геморроидальных узлов;
- большие узлы вокруг анального отверстия.
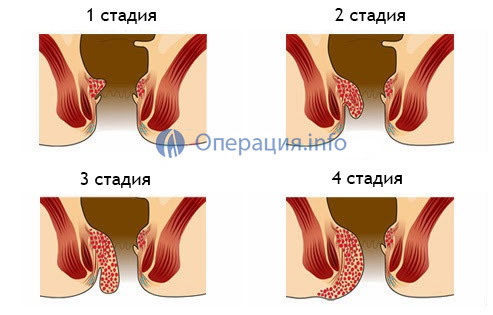
Стадии заболевания
Наружный геморрой имеет две формы течения: хроническую и острую. Хроническая форма характеризуется четырьмя стадиями:
- Для первой стадии наружного геморроя характерны незначительные кровотечения во время акта дефекации;
- На второй стадии наблюдается наличие узелков, их кровоточивость, выпадение. Выделения крови, обычно незначительные, и могут наблюдаться, как при выпадении узелков, так и отдельно. Узелкам на этой стадии свойственно самовправление после похода в туалет.
- Для третьей стадии характерно вправление выпавших геморроидальных узлов вручную.
- Четвертая стадия – самая опасная. Вправить узлы вручную уже не получается, т.к. они обычно выпадают при малейшем напряжении, например, во время чихания, и сопровождаются сильной болью.
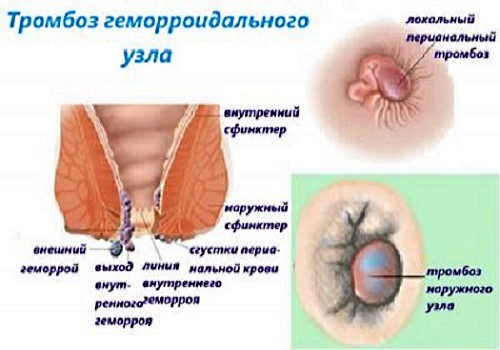
Для острой формы заболевания характерны: ярко выраженное образование тромба, анальные трещины, сильная боль, защемление геморроидальных узлов, инфекционное заражение, приводящее к воспалительному процессу.
Методы удаления внешнего геморроя
К методам удаления наружного геморроя относят:
- Хирургические (требуются пациентам при сильном воспалительном процессе, выпадении нижнего отдела прямой кишки, обильных кровотечениях, невозможности осуществления акта дефекации, образовании венозного тромба). Операции назначаются в крайне тяжелых случаях и чаще всего в безвыходной ситуации, когда болезнь сильно запущена.
- Операцию по методике Миллигана-Моргана, во время которой иссекаются внутренние и наружные геморроидальные узлы способом открытой или закрытой геморроидэктомии;
- Операцию, во время которой иссекаются 3 основных узелка, и перевязывается снабжающаяся кровью сосудистая ножка;
- Обычное оперативное вмешательство;
- Операцию Лонго;
К оперативным (хирургическим) методам лечения внешнего геморроя относят:
- Радиоволновое удаление выпадающих геморроидальных узлов и кровотечений;
- Малоинвазивные методы.
После операции
Осложнения, возникающие после лечения наружного геморроя хирургическими способами можно назвать следующие.
Очень часто внешний геморрой вызывает осложнения в виде тромбоза геморроидального узла, который осложняется воспалением, приводит к застою крови и образованию геморроидального тромба. Сгусток крови распирает изнутри узел, вызывая сильные болевые ощущения.
Внешний геморрой в острой стадии всегда сопровождается воспалением. Вследствие этого отекают мягкие ткани ануса, появляется раздражение кожи и температура.
Если вовремя не начать лечить воспаление, может возникнуть гнойный парапроктит или появиться параректальные свищи в связи с отеками, распространившимися на промежность и подкожную клетчатку, которые сопровождаются усилением боли геморроидального узла и анального отверстия.
Среди возможных осложнений, наиболее распространенных среди прооперированных пациентов, чаще всего наблюдаются:
- Боли на протяжении нескольких дней после наркоза;
- Проблемы с мочеиспусканием после оперативного вмешательства у мужчин;
- Нарушение стула;
- Кровянистые выделения с прямой кишки;
- Сужение прямой кишки вследствие неправильного наложения швов;
- Выпадение прямой кишки;
- Неспособность сфинктера сокращаться;
- Образование свищей;
- Гнойные выделения с ануса в результате попадании микробов через рану в прямую кишку.
При благоприятном исходе операции все эти осложнения возникают крайне редко и, в большинстве случаев, быстро устраняются, как правило, не вызывая патологий.
Источник: https://gem0.ru/gemorroj/udalenie-naruzhnyx-gemorroidalnyx-uzlov.html