Остеомиелит – инфекционное воспалительное заболевание, при котором страдает не только кость и костный мозг, но и весь организм в целом. Чтобы научиться жить с таким диагнозом, необходимо знать все тонкости диагностики, лечения и профилактики этого недуга.
На сегодняшний день известно, что заболевание чаще встречается у мужчин, чем у женщин, а также, что остеомиелит развивается чаще у детей и пожилых людей, по сравнению с молодыми людьми и людьми среднего возраста.
Классификация заболевания
В медицинской литературе существует несколько классификаций остеомиелита. Первая из них разделяет заболевание на специфический остеомиелит (возникает при туберкулезе костей, сифилисе и бруцеллезе), а также неспецифический остеомиелит (вызывается гноеродными бактериями, такими как золотистый стафилококк, стрептококк, кишечная палочка, иногда причиной могут стать и грибки).
В соответствии с другой классификацией, основанной на пути проникновения инфекции, выделяют экзогенный и эндогенный остеомиелиты.
При эндогенном остеомиелите, иногда его могут называть гематогенным, инфекция разносится с удаленных участков посредством крови.
Такое явление может происходить при фурункулах, абсцессах, тонзиллите, синусите и прочих подобных инфекционных заболеваниях. При экзогенном остеомиелите инфекция в кость попадает непосредственно извне.
- Огнестрельный;
- Посттравматический;
- Послеоперационный;
- Контактный.
Одной из особенностей протекания заболевания является то, что в самом начале остеомиелит протекает в острой форме. В зависимости от успешности лечения может наступить выздоровление или же болезнь может перейти в хроническую фазу.
Острый остеомиелит
В медицинской практике данный термин используется с 1831 года, когда его ввел в практику Рейно. В зависимости от причин возникновения заболевания оно имеет свои особенности.
Острый гематогенный остеомиелит
Как правило, это заболевание характерно для детей младше одного года (30% всех зафиксированных случаев). Чаще всего заболевание затрагивает трубчатые кости. Медики выделяют три различные по течению формы гематогенного остеомиелита:
- Токсическая форма;
- Местная форма;
- Септико-пиемическая.
Наиболее опасны токсическая и септико-пиемическая формы. При токсической форме острого гематогенного остеомиелита болезнь развивается очень быстро.
Сильно возрастает температура, у больного возникают судороги, он теряет сознание. Вдобавок ко всему этому начинается острая сердечная недостаточность.
В то же время местная симптоматика практически не проявляется и это сильно затрудняет постановку правильного диагноза и назначение эффективного лечения.
Местная форма остеомиелита протекает с меньшей активностью, хотя температура тела также повышается, возможны судороги и потеря сознания.
Для лечения острого остеомиелита используется комплексная терапия, в которой проводится лечение антибиотиками, проводится дезинтоксикация, иммунокорреция и десенсибилизация. А также в комплексе лечения применяется витаминотерапия, а также анаболические гормоны.
Достаточно часто вместе с консервативным лечением острого остеомиелита медики вынуждены прибегать к оперативному хирургическому вмешательству. В этом случае нередко приходится проводить иммобилизацию конечности.
Контактный острый травматический остеомиелит
Чаще всего эта форма остеомиелита проявляется через две-три недели после перелома или хирургического вмешательства по устранению последствий травмы. В развитии заболевания главными являются два фактора – соблюдение правил асептики и антисептики при хирургическом вмешательстве, а также состояние иммунной системы пациента.
При открытых переломах и огнестрельных ранениях важным становятся и степень повреждения прилегающих к району травмы тканей. В ходе болезни медики выделяют как общие, так и местные симптомы.

Наиболее действенный и эффективный метод лечения травматического остеомиелита это хирургическое вмешательство. В ходе операции с раны снимают швы, удаляют некротические участки, рану промывают и дренируют.
В некоторых случаях проводится иммобилизация участков. Обязательным в ходе лечения остеомиелита в такой форме является и консервативная терапия в основе которой лежит применение антибиотиков.
Хронический остеомиелит
Чаще всего хроническому остеомиелиту подвержены трубчатые кости, особенно длинные кости нижних конечностей. Болезнь характеризуется чередованием состояния обострения с состоянием затяжной ремиссии. Воспалительный процесс оказывает влияние не только на саму кость (деформация), но и оказывает разрушительное действие на близлежащие ткани и органы.

Исследования показывают, что острую фазу провоцируют в основном грамположительная микрофлора (стафилококки и пневмококки), однако по мере перехода в хроническую фазу возрастает количество представителей грамотрицательной микрофлоры.
В посевах обнаруживаются кишечная палочка, вульгарий протей, синегнойная палочка и тому подобное.
В течении заболевания первостепенную роль играет состояние иммунной системы больного, так хроническая форма более характерна для ослабленных и истощенных болезнью людей.
Чаще всего острый остеомиелит переходит в хроническую форму через 1-1,5 месяца после фиксации первых симптомов заболевания. При хроническом остеомиелите симптомы интоксикации у больного отсутствуют.
В области, которая поражена, часто сохраняется свищ, через который идет гной, однако в некоторых случаях свищи могут закрываться. Кожа в районе поражения имеет багровый оттенок, реже она синюшная.
В фазе обострения симптомы сходны с симптомами острого остеомиелита, а закрывшиеся ранее свищи открываются вновь и через них гной начинает выходить наружу.
Лечить хронический остеомиелит обязаны врачи травматологи и ортопеды. Единой тактики лечения болезни нет, она определяется в зависимости от состояния больного. В фазе обострения применяются антибиотики, а также проводится стимуляция иммунной системы и дренаж гнойных полостей.
В некоторых случаях, после того как удается притушить воспалительные процессы, приходится проводить хирургическое вмешательство. Считается, что чем более застарелый остеомиелит у пациента, тем труднее его лечить. Обычно медики рекомендуют оперативное лечение даже в случаях крайне запущенных, поскольку процессы образования гноя очень разрушительны для организма человека.
Диагностика остеомиелита
Для того, чтобы установить диагноз остеомиелита необходимо проведение нескольких диагностических процедур:
- Лабораторные исследования используют для определения содержания лейкоцитов в крови, что является одним из ключевых индикаторов правильности или ошибочности в постановке диагноза. Кроме того, для диагностики остеомиелита важны также показатели СОЭ и содержание С-реактивного белка;
- Микробиологические исследования дают представление о характере возбудителя заболевания, однако для достоверности анализа проба для исследований должна быть взята методом биопсии;
- Рентгенологическая диагностика может быть использована, однако следует помнить, что данные рентгена, как минимум, на две недели не совпадают с реальными данными в силу того, что на рентгене не видно начало изменений в структуре кости, заметны изменения только при потере 25-30% массы самой кости;
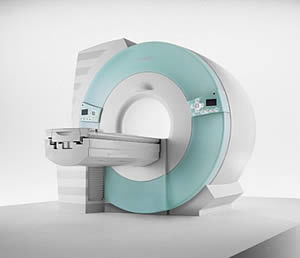
- Магнитно-резонансная томография является одним из лучших способов диагностики, который позволяет не только выявить патологию, но и различить инфекцию костной и мышечной ткани;
- Ультразвуковая диагностика хороший и информативный метод диагностики, позволяющий определить места скопления гноя, а также позволяющий выявить дефекты костей, которые нередки при данном заболевании.
Осложнения, возникающие при остеомиелите
- Абсцессы (скопления гноя);
- Флегмоны (попадание гноя в близлежащие ткани);
- Гнойный артрит (воспаление сустава и заполнение его полости гноем);
- Самопроизвольные переломы костей;
- Анкилоз (неподвижность в суставах);
- Контрактура (неподвижность, вызванная рубцовымм сращиваниями мышц).
Профилактика остеомиелита
Профилактика данного заболевания очень проста и может быть сведена к двум правилам:
- Любые раны следует немедленно обрабатывать спиртом и стараться не касаться раны грязными руками;
- При переломах и других серьезных повреждениях немедленно следует обращаться за помощью к врачу.
Источник: https://newsustav.ru/bolezni-spiny/osteomielit.html
Остеомиелит челюсти. Острый остеомиелит
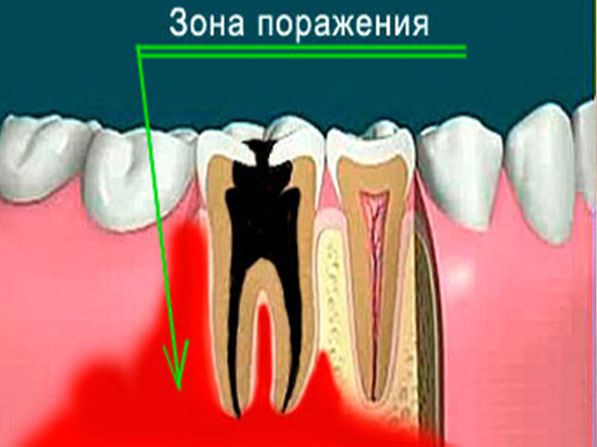
Остеомиелит челюсти – это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях, на фоне предварительной сенсибилизации организма.Разберём каждый пункт определения.
Процесс инфекционный, вызывается смешанной микрофлорой, в основном золотистым и белым стафилококками, а также стрептококками, пневмококками, кишечной и тифозной палочками.
К слову, остеомиелит других костей скелета человека вызывается одним возбудителем, который заносится в кость гематогенным путём. Чаще всего это стафилококки или стрептококки. Поэтому остеомиелит челюсти имеет свои отличительные особенности в течении и клинической картине, связанные с разнообразием возбудителей.
Воспаление костного мозга проходит с образованием гноя и некрозом костной ткани.
Кроме поражения самой кости могут воспаляться и прилежащие мягкие ткани, такие как десна, слизистая оболочка полости рта, жевательные и мимические мышцы, слюнные железы, кожные покровы лица. В тяжёлых случаях развиваются флегмоны и абсцессы мягких тканей лица. Тем самым, к болезненному течению остеомиелита присоединяется ещё и клиническая картина поражения мягких тканей.
Большую роль в развитии остеомиелита играет общее состояние здоровья человека. Не каждый периодонтит или периостит переходит в остеомиелит. Ослабление защитных сил организма увеличивает риск развития остеомиелита.
Остеомиелит челюсти встречается чаще, чем поражение других костей человеческого скелета. Это обусловлено наличием нескольких факторов, которые могут привести к воспалению альвеолярного отростка верхней и тела и нижней челюсти:
- Зубы. При осложнениях кариеса, а именно острых хронических апикальных периодонтитах, инфекция через канал зуба попадает далее в пространство кости и со временем приводит к воспалению костного мозга. А так как зубов несколько, то и роль этого фактора возрастает пропорционально их количеству.
- Хорошее кровоснабжение челюстно-лицевой области. К примеру, в теле и альвеолярном отростке верхней челюсти имеется большое количество сосудов и их анастомозов, что повышает риск гематогенного заноса инфекции в челюсть.
- Полости. Вблизи зубочелюстной системы расположены полости (верхнечелюстная пазуха, полость рта, полость носа), из которых возбудители инфекции могут попадать в костное вещество и вызывать дальнейшие осложнения. Сами полости от кости отграничены тонким слоем мягких тканей, что не сильно препятствует дальнейшему распространению инфекции из полости в челюсть.
- Травмы. Лицо часто подвергается травмам различного характера: бытовые и спортивные травмы, переломы челюстей, ушибы. При переломах челюстей несвоевременно и неадекватно оказанная помощь может привести к попаданию в рану инфекции и дальнейшему развитию воспаления или к несращению отломков и возникновению травматического остеомиелита.
Классификация остеомиелита челюстей
Классификация остеомиелита челюстей:
- По этиологии:
- Инфекционный
- Одонтогенный;
- Неодонтогенный.
- Неинфекционный:
- Инфекционный
- По течению:
- Острый;
- Хронический;
- Обострение хронического.
- По локализации:
- Верхней челюсти;
- Нижней челюсти.
- По распространённости:
Острый остеомиелит челюсти
Острый остеомиелит челюсти, как было указано в классификации, может быть инфекционного (одонтогенный и неодонтогенный) и неинфекционного происхождения – травматический.
Рассмотрим наиболее часто встречаемый острый остеомиелит челюсти — одонтогенный.
Острый одонтогенный остеомиелит челюсти
Острый одонтогенный остеомиелит развивается как осложнение хронического апикального периодонтита (в период обострения) или острого гнойного периостита.
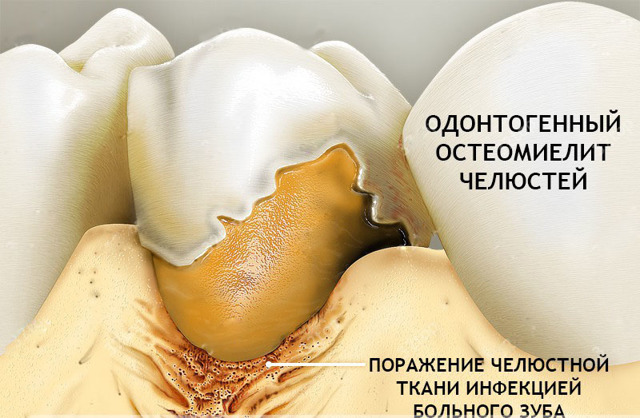
Острый одонтогенный остеомиелит: симптомы
Симптомы острого одонтогенного остеомиелита делятся на общие и местные.
Общие симптомы связаны с тяжелой интоксикацией организма. У пациента повышена температура до 39-40°С, в течение суток температура может изменяться на 2-3 градуса. Пациент жалуется на головную боль, слабость, потерю аппетита. При тяжёлом течении остеомиелита пациент может жаловаться на тошноту, рвоту, запор.
Местные:
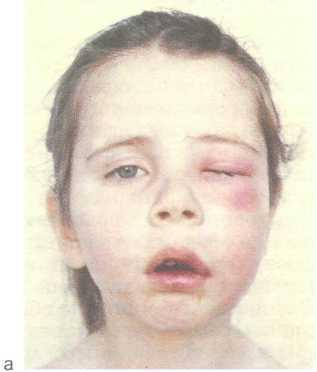
- Асимметрия лица, вызванная отёком мягких тканей,
- Бледность кожных покровов,
- Регионарные лимфатические узлы воспалены на стороне поражения, болезненны при пальпации,
- Затруднение открывания рта, глотания слюны и пищи,
- Обложенный язык, неприятный запах изо рта,
- Подвижность нескольких зубов,
- Боль при перкуссии причинного зуба и рядом стоящих интактных зубов,
- Десна отёчна и гиперемирована с двух сторон (вестибулярной и оральной),
- Часто осложняется абсцессами и флегмонами близлежащих мягких тканей.
Диагностика остеомиелита челюсти
Диагностика остеомиелита челюсти проводится комплексно, по показателям клинических и лабораторных исследований. Так же стоит уделить внимание дифференциальной диагностике.
Клинические исследования проводятся врачом-стоматологом при осмотре, им выявляются общие и местные симптомы заболевания, указанные выше.
Лабораторные исследования:
- СОЭ повышено до 40-70 ммч,
- Лейкоцитоз, сдвиг лейкоцитарной формулы влево (при лейкопении прогноз неблагоприятный, иммунитет не справляется с воспалением самостоятельно),
- Положительная проба на С-реактивный белок,
- Уменьшение количества альбуминов, повышение содержания глобулинов,
- Показатели активности щелочной и кислой фосфатазы растут пропорционально тяжести заболевания.
Изменения в моче:
- Появление белка, клеток крови,
- Гиалиновые и зернистые цилиндры.
На рентгенограмме нет каких-либо изменений в кости, кроме уже имеющихся воспалительных процессов около верхушки корня или нескольких корней причинного зуба в первую неделю заболевания. Чаще всего — «языки пламени» хронического гранулирующего периодонтита. К концу второй недели кость становится прозрачнее из-за процессов деструкции.
Дифференциальная диагностика проводится с другими видами остеомиелита (гематогенным, травматическим), острым периоститом, добро- и злокачественными новообразованиями, поражением тканей полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.
Острый одонтогенный остеомиелит нижней челюсти
Острый одонтогенный остеомиелит нижней челюсти встречается чаще поражения верхней челюсти, что связано с особенностями ее анатомического строения.
Чаще причинными зубами выступают моляры и премоляры, и в таком случае заболевание имеет диффузный характер. При периодонтите резцов может развиться ограниченный остеомиелит.
Деструкция кости происходит в крупных масштабах, что нередко приводит к патологическим переломам челюсти.
Кроме поражения альвеолярной части нижней челюсти и её тела, воспалению могут быть подвержены ветвь и отростки нижней челюсти. Гнойно-некротический процесс в этих структурах челюсти отличается неблагоприятным прогнозом, выраженными общими симптомами заболевания.
Ещё одной особенностью являются частые осложнения со стороны мягких тканей, окружающих нижнюю челюсть. Это объясняется большим количеством мышц, непосредственно прилегающих к кости, и наличием многочисленных клетчаточных пространств.
Острый одонтогенный остеомиелит верхней челюсти
Особенности течения острого одонтогенного остеомиелита верхней челюсти обусловлены анатомическим строением кости. Само заболевание развивается реже, чем на нижней челюсти. Причинными зубами являются моляры и премоляры.
Инфекция от них также может приводить к воспалению гайморовых пазух. При развитии остеомиелита от резцов воспалительный отёк распространяется на верхнюю губу, иногда на перегородку и крылья носа.
Если причинным зубом оказался клык – воспаляется вся подглазничная область.
Остеомиелит верхней челюсти развивается быстрее, чем нижней челюсти, протекает легче, реже осложняется флегмонами и абсцессами мягких тканей. Нехарактерно появление свищей на коже.
Все это обусловлено меньшей плотностью кости, хорошей васкуляризацией, отсутствием непосредственно прилежащих к кости мышц.
Острый одонтогенный остеомиелит верхней челюсти может распространяться с альвеолярного отростка на твёрдое нёбо при поражении латеральных резцов и нёбных корней моляров.
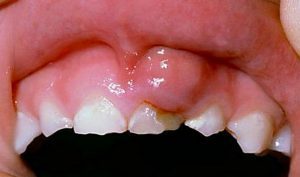
Лечение острого одонтогенного остеомиелита челюсти
Лечение острого одонтогенного остеомиелита челюсти проводится комплексно – консервативно и хирургически.
Главную роль играют хирургические манипуляции. В момент обращения пациента обязательно удаляется очаг инфекции в полости рта – зуб. Также проводится первичная хирургическая обработка воспалённой области. Обеспечивается отток гнойного экссудата периостотомией и наложением дренажа.
Далее пациент проходит наблюдение у челюстно-лицевого хирурга, приходит на перевязки, следует рекомендациям врача.
За ними следует консервативное лечение:
- Антибиотики с учётом проведённых посевов + предпочтение тропным к костной ткани (линкомицин, клиндамицин, доксициклин),
- Антигистаминные препараты,
- Анальгетики, антипиретики,
- Дезинтоксикационная терапия,
- Покой, постельный режим,
- Индивидуально подобранные упражнения ЛФК, физиотерапию.
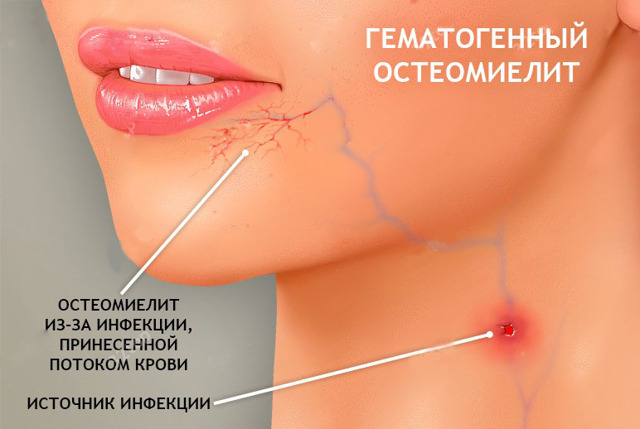
Острый гематогенный остеомиелит челюсти
Острый гематогенный остеомиелит челюсти развивается при поражении костного мозга инфекцией, занесённой в кость по сосудам от первичного очага, находящегося за пределами челюстно-лицевой области.
Также микроорганизмы могут попадать в челюсть контактным путём из воспалительных очагов на коже лица (фурункулы, рожа).
Трудность своевременной диагностики приводит к переходу острой стадии течения заболевания в хроническую.
Лечение будет проводиться так же, как и при одонтогенном остеомиелите, только удаление первичного очага проводит общий хирург.
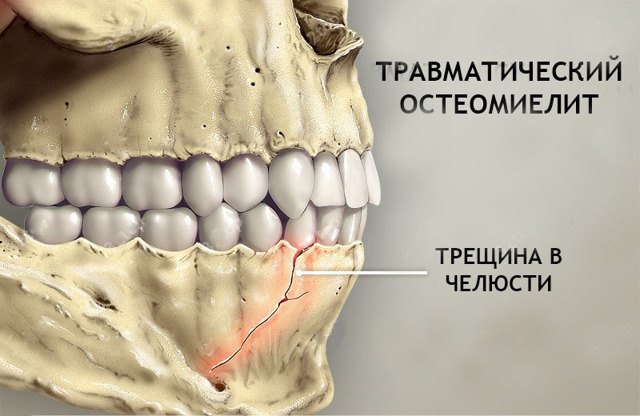
Острый травматический остеомиелит челюсти
Острый травматический остеомиелит челюсти чаще возникает на нижней челюсти.
Предрасполагающие факторы:
- Наличие зубов в линии перелома кости,
- Инфицирование раны (закрытые переломы почти никогда не осложняются остеомиелитом),
- Неправильно выполненная иммобилизация отломков (поздно, недостаточно длительно, наличие препятствий).
Лечением является повторная иммобилизация отломков с устранением причины развития воспаления.
Исходы и осложнения острого остеомиелита
Исходы:
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Переход острого остеомиелита в хронический,
- Деформация челюсти,
- Перелом челюсти, — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнение остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Сепсис,
- Летальный исход.
Статью написал Кульба В.
Источник: https://ohi-s.com/uchebnik-stomatologa/osteomielit-chelyusti/
Остеомиелит: симптомы, лечение остеомиелита
Остеомиелит (греч. оsteo – «кость»; myelo – «мозг»; -itis – «воспаление») – инфекционное заболевание, при котором повреждается костный мозг и все составляющие элементы кости (надкостница, губчатое вещество, компактное вещество).
Во время гнойно-некротического процесса в костных тканях, выделяется много токсинов, которые вызывают серьезную интоксикацию всего организма и сопровождаются высокой температурой и сильным болевым синдромом.
Главной причиной развития этого недуга являются бактериальные возбудители:
- золотистый стафилококк,
- эпидермальный стафилококк,
- стрептококки,
- грамотрицательные энтеробактерии,
- синегнойная палочка,
- гемофильная палочка,
- микобактерия туберкулеза (палочка Коха).
Патогенные микроорганизмы могут попадать в организм и вызывать развитие остеомиелита несколькими путями:
- экзогенный – при непосредственном попадании возбудителя в кость при травме, ранении, открытом переломе, гнойном воспалении близлежащих тканей или при оперативном вмешательстве;
- эндогенный (гематогенный) – с током крови при наличии в организме очага хронической инфекции (тонзиллит, кариес).
В зависимости от механизма возникновения остеомиелита различают:
- гематогенный,
- огнестрельный,
- послеоперационный,
- посттравматический,
- контактный.
В большинстве случаев причиной возникновения остеомиелита становиться золотистый стафилококк, который часто является причиной тонзиллита, кариеса или омфалита у новорожденных.
Чаще всего возбудитель остеомиелита повреждает:
- трубчатые кости верхних и нижних конечностей,
- кости верхней челюсти,
- кости черепа,
- ребра и позвоночник.
Факторы, способствующие развитию остеомиелита:
- переломы костей,
- пересадка суставов,
- почечная и печеночная недостаточность,
- заболевания, вызывающие ослабление защитных сил организма (сахарный диабет, СПИД, химиотерапия, пересадка органов),
- авитаминоз,
- частая смена температурного режима,
- наркомания,
- заболевания периферических сосудов и нервов.
Когда костная ткань повреждается патогенными микроорганизмами, к воспаленным местам мигрируют лейкоциты, которые выделяют литические ферменты, разлагающие кость.
Гной, распространяющийся по кровеносным сосудам, способствует отторжению некротизированной костной ткани, тем самым создавая благоприятные условия для роста и размножения патологической микрофлоры.
Возникает острое гнойное воспаление, которое может перейти в фазу хронического воспаления.
Огнестрельное, посттравматическое и послеоперационное воспаления является следствием инфицирования костной раны.
В таком случае воспалительный процесс развивается в месте раздробленных костных осколков, а не в закрытом костномозговом канале. Костный мозг инфицируется от зараженных близлежащих тканей.
Осколки отмирают и становятся причиной нагноения и образования гнойных полостей и свищей. Эти патологические процессы препятствуют образованию нормальной костной мозоли.
Симптомы остеомиелита
Клиническая картина остеомиелита во многом зависит:
- от вида возбудителя,
- от места локализации и распространения воспалительного процесса,
- от возраста и состояния иммунной системы пациента.
Острый остеомиелит может иметь 3 клинические формы:
- септико-пиемическая,
- местная,
- токсическая.
Первым симптомом септико-пиемического остеомиелита является лихорадка с температурой тела до 39-400, сопровождающаяся симптомами общей интоксикации (повышенная потливость, слабость, раздражительность, боль в мышцах, тошнота, рвота, головная боль).
К симптомам общей интоксикации присоединяется боль в кости. Она постепенно меняет свой характер от ноющей до распирающей, причем усиление боли наблюдается при движениях.
Также происходят изменения и с надлежащими тканями: покраснение, местное повышение температуры, отек, кожно-костные свищи с гнойными выделениями.
Практически через 48-72 часа после начала заболевания наблюдается нарушение кислотно-щелочного баланса организма (ацидоз):
- гиперкалиемия,
- гиперкальциемия,
- гипонатриемия.
Также происходят изменения и со свертывающей системой крови: гиперкоагуляция (повышенная свертываемость) сменяется гипокоагуляцией (сниженная свертываемость), после которой наступает фаза фибринолиза (расщепление тромбов и кровяных сгустков).
Чаще всего болеют остеомиелитом в детском и пожилом возрасте, у мужчин это заболевание встречается в два раза чаще, чем у женщин. У детей чаще всего встречается гематогенный остеомиелит, тогда как у взрослых причиной является инфицированная травма или оперативное вмешательство.
При токсическом остеомиелите заболевание развивается молниеносно с клинической картиной острого сепсиса. В течение первых 24 часов симптомы тяжелой интоксикации нарастают и сопровождаются:
- высокой температурой тела,
- менингеальными симптомами,
- судорогами и потерей сознания,
- критическим снижением артериального давления,
- нарастающей сердечнососудистой недостаточностью, которая часто имеет летальный исход.
В этом случае возникает затруднение с диагностирование остеомиелита, потому что симптомы общей интоксикации нарастают, а появления специфических признаков заболевания значительно отстает по времени появления.
При местном остеомиелите преобладают симптомы воспалительного процесса, локализованного в мягких и костных тканях, сопровождающиеся удовлетворительным или среднетяжелым состоянием больного.
При остром посттравматическом и огнестрельном остеомиелите клиническая картина зависит от локализации очага воспаления, своевременной хирургической обработки раны, состояния иммунной системы и возраста больного. Клиническая картина нарастает постепенно, 10-14 дней может беспокоить нагноение раны и только через 2 недели нарастают симптомы общей интоксикации.
Возможные осложнения остеомиелита
При несвоевременном или неадекватном лечении возможны такие осложнения:
- сепсис,
- плеврит,
- деформации и переломы костей,
- нарушение структуры и функции суставов,
- образование свищей и их малигнизация,
- переход воспалительного процесса в хроническую форму,
- летальный исход.
Диагностика остеомиелита
От ранней правильной диагностики и своевременного назначения лечения зависит очень многое, и даже жизнь пациента. Выявить остеомиелит на ранней стадии помогут лабораторные и инструментальные методы диагностики:
- правильно собранный анамнез заболевания (когда появились первые признаки болезни и с чем связаны);
- электрорентгенография – рентгенографический метод, при котором получают и изучают рентгеновское изображение на заряженной полупроводниковой пластине;
- термография – метод регистрации инфракрасного излучения человеческого тела;
- пункция кости с остеотонометрией – исследование тканей из очага воспаления, которые берутся на анализ с помощью небольшой иглы;
- радионуклидная диагностика – изучение строения кости с помощью введения контрастного вещества;
- рентгенография – диагностика с помощью рентгеновских лучей;
- компьютерная томография – диагностика с помощью рентгеновских лучей, которые проходят компьютерную обработку, делая сканирование тела в горизонтальном и вертикальном положении;
- фистулография – рентгенографический метод исследования свищей, с использованием контрастного вещества;
- МРТ – компьютерный метод диагностики с использованием мощных магнитов, которые регистрируют и обрабатывают радиоволновую информацию, преобразовывая ее в снимки внутренних органов и систем;
- УЗИ – диагностический метод, при котором используются высокочастотные волны;
- общий анализ крови и мочи – помогает выявить воспалительные процессы в организме с помощью показателей гемодинамики.
Лечение остеомиелита
Следует заметить, что остеомиелит очень трудно поддается лечению. Иногда курс антибиотикотерапии длиться 4-5 месяцев. Но даже после исчезновения клинических симптомов и улучшения состояния больного, возможен рецидив болезни.
Лечение остеомиелита, как и его диагностика, должны проводиться опытным специалистом, врачом хирургом или травматологом в условиях стационара. Лечение этого заболевания должно быть комплексным:
- санация очага воспаления,
- антибиотикотерапия,
- противовоспалительные препараты,
- дезинтоксикационная терапия,
- активизация защитных сил организма, иммунностимуляция,
- иммобилизация пораженной части тела.
Эффективность лечения в первую очередь зависит от правильно назначенного антибиотика. Антибактериальная терапия может длиться от нескольких недель до нескольких месяцев и имеет много побочных эффектов. Но препараты именно этой группы способны вернуть пациента к полноценной жизни.
В особо тяжелых случаях показано оперативное лечение, целью которого является очищение и санация раны, удаление отмерших тканей и дренаж.
При несвоевременном и неправильном лечении острый остеомиелит может перейти в хроническую форму, периодически напоминая о себе рецидивами в виде свищей, язв, секвестров, ложных суставов.
После интенсивного стационарного лечения больному назначают курс физиотерапевтических процедур и ЛФК. Лечебная физкультура показана для общетонизирующего эффекта, для восстановления функций пораженной части тела и стимуляции трофических процессов в тканях. Из физиотерапевтических процедур показано:
- УВЧ-терапия,
- инфракрасная лазеротерапия,
- электрофорез,
- парафинотерапия,
- озокеритотерапия,
- высокочастотная магнитотерапия.
Все эти процедуры направлены на восстановление функции и питания поврежденной части тела. Не менее важную роль в лечении остеомиелита играет здоровый образ жизни и сбалансированное питание. Дополнительно назначают витамины группы В, С, РР.

Для полного восстановления рекомендовано санаторно-курортное лечение, которое направлено не только на восстановление функций, но и на очищение организма после длительного стационарного лечения. При лечении остеомиелита хорошо зарекомендовали себя такие климактерические и бальнеолечебные курорты:
- Сочи,
- Пятигорск,
- Хмельник,
- Баден-Баден,
- Нишка-Баня.
Как уже говорилось выше, остеомиелит требует длительного лечения и тщательного ухода. Полное выздоровление возможно, но оно зависит от многих факторов:
- возраст больного,
- тяжесть поражения,
- своевременная диагностика и лечение.
Профилактика остеомиелита
Говорить об эффективном лечении остеомиелита можно, только если в течение 2-3 лет после первого выявления заболевания удалось избежать рецидива. Но, как говорит одна из главных заповедей медицины: «Заболевание легче предупредить, чем потом лечить». Чтобы предупредить остеомиелит, необходимо:
- вести здоровый и активный образ жизни,
- обеспечить полноценный сон и отдых,
- избегать стрессов,
- сбалансированно питаться,
- укреплять иммунную систему,
- вовремя лечить очаги инфекции (кариес, гайморит),
- при травмах или огнестрельных ранениях необходимо своевременно обращаться за медицинской помощью,
- при повышении температуры тела и появлении других симптомов нужно обращаться в больницу, чтобы, занимаясь самолечением, не покалечить всю оставшуюся жизнь.
Остеомиелит – серьезное инфекционное заболевание, которое требует усилий не только от лечащего врача, но и от самого больного. Как говорит народная мудрость: «Спасение утопающих – дело рук самих утопающих».
Чтобы победить такое серьезное заболевание, недостаточно адекватного лечения и усилий со стороны медперсонала.
Полноценная и здоровая жизнь напрямую зависит от морального настроя и веры в свое выздоровление самого пациента.
Источник: https://bezboleznej.ru/osteomielit
Острый остеомиелит
Острый остеомиелит – недуг, для которого характерно развитие бактериального воспаления костного мозга и всех структурных частей кости.
Опасность болезни состоит в разнообразии течения – от бессимптомного до молниеносного. Основным источником патологии выступают болезнетворные микроорганизмы, проникающие в кость и приводящие к возникновению гнойного процесса.
Помимо этого, выделяют несколько механизмов развития и предрасполагающих факторов.
Клиническая картина будет несколько отличаться в зависимости от формы протекания недуга и кости, которая была поражена. Главными симптомами принято считать болевой синдром, отёчность и патологическое покраснение проблемной области.
Поскольку болезнь имеет довольно специфическую симптоматику, то диагностика основывается на данных, полученных врачом во время физикального осмотра и инструментальных обследованиях, среди которых рентгеновские снимки.
Лечение в подавляющем большинстве случаев хирургическое, но осуществляется на фоне консервативных методик.
Этиология
В настоящее время патогенез развития воспаления всех составляющих кости остаётся не до конца изученным. Однако клиницистами принято выделять несколько теорий, которые поэтапно описывают развитие недуга. Тем не менее каждая из них имеет свои положительные и отрицательные стороны, отчего не может считаться основной.
Таким образом, существуют следующие теории:
- эмболическая – заключается в снижении скорости кровотока в капиллярах, из-за чего увеличивается вероятность образования тромбов, что может привести к некрозу. Проникновение патологических агентов собственно и приводит к развитию острого гнойного остеомиелита;
- аллергическая – во время продолжительных исследований было установлено, что бактерии сами по себе приводят к развитию воспалительного процесса примерно в 18% случаев, однако при получении даже незначительной травмы происходит асептическое воспаление. В итоге это приводит к полному прекращению кровотока, прогрессированию отёчности мягких тканей и увеличению поражённой площади;
- нервно-рефлекторная – такая теория основывается на том, что под влиянием некоторых неблагоприятных факторов, в частности стресса, протекания какого-либо тяжёлого недуга, развивается рефлекторный спазм кровеносных сосудов.
В некоторых случаях привести к патологии может одновременное влияние нескольких бактерий.
Помимо этого, на развитие подобного заболевания могут повлиять как эндогенные, так и экзогенные факторы.
Эндогенные или внутренние причины заключаются в том, что возбудитель инфекции проникает в кровоток из первичного очага, который может быть локализован в:
- оболочке носоглотки;
- ротовой полости;
- ранах на кожном покрове;
- источниках латентной инфекции;
- областях потёртостей или опрелостей – именно это зачастую приводит к возникновению подобного недуга у детей раннего возраста, которым ещё не исполнился один год.
Факторами риска, способствующими появлению острого гематогенного остеомиелита, выступают:
- все инфекционные процессы вирусного генеза;
- воспалительные недуги, протекающие как в острой, так и в хронической форме;
- переохлаждение;
- нерациональное питание;
- витаминная недостаточность;
- широкий спектр состояний, которые сопровождаются снижением сопротивляемости иммунной системы.
Экзогенные, т. е. внешние источники развития воспаления представлены перенесёнными ранее:
- травмами;
- огнестрельными ранениями;
- хирургическими операциями.
В вышеуказанных ситуациях инфекционный источник проникает в кость в двух случаях – напрямую из внешней среды или из-за инфицирования окружающих тканей. Это означает, что воспалению не предшествовало формирование первичного очага.
Помимо этого, спровоцировать развитие воспаления кости при остром остеомиелите могут:
- обширные ожоги и обморожение;
- протекание сахарного диабета или туберкулёза;
- длительное голодание;
- чрезмерное физическое переутомление;
- расстройства со стороны психоэмоционального состояния;
- лечение злокачественных новообразований при помощи химиотерапии.
Классификация
По способу проникновения в человеческий организм патологического агента заболевание делится на:
- острый гематогенный остеомиелит – у детей он диагностируется чаще, нежели у взрослых. При этом инфекция попадает в кровоток из других очагов. Имеет несколько разновидностей – септико-пиемическую, местную и токсическую форму;
- острый экзогенный остеомиелит – бывает посттравматического, контактного, огнестрельного и послеоперационного происхождения.
Отдельной разновидностью считается острый одонтогенный остеомиелит, который состоит в инфекционном поражении челюсти, с последующим образованием гнойно-некротического процесса.
Примечательно то, что такой тип воспаления кости диагностируется у представителей мужчин в возрастной категории старше тридцати пяти лет.
Основной причиной формирования выступает некорректное проведение стоматологических процедур или операций, на фоне чего увеличивается количество патогенных бактерий.
В зависимости от того, какая челюсть вовлечена в патологию, различают:
- острый остеомиелит нижней челюсти – самый частый тип недуга, который диагностируется в 85% из всего числа установления подобного диагноза;
- острый остеомиелит верхней челюсти – наблюдается в 15% и отличается тем, что протекает намного легче вышеуказанной формы.
Ещё одна классификация делит воспаление кости на типичное и атипичное протекание.
По типу возбудителя острый остеомиелит бывает:
- специфическим – обуславливается воздействием конкретного типа бактерии, например, возбудителем пневмонии, гонореи, сифилиса, бруцеллёза или туберкулёза;
- неспецифическим – развивается на фоне негативного влияния палочек, грибков и кокков.
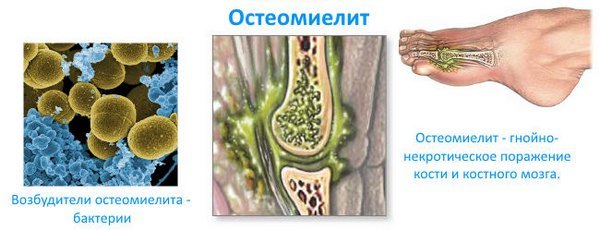
Остеомиелит
По распространённости воспаления болезнь может быть:
- генерализованной;
- локализованной.
Симптоматика
Клинические признаки острого остеомиелита делятся на две категории – общие и специфические. Первая группа подразделяется на симптомы локальной и генерализированной формы.
Таким образом, общие локальные проявления представлены:
- повышением температуры до 38.5 градусов;
- отёками и нездоровым покраснением кожного покрова, расположенной в области воспаления кости;
- сильным болевым синдромом;
- ощущением жара и пульсации в очаге воспаления;
- выделением гноя;
- дискомфортом и болезненностью во время движения;
- значительным ограничением двигательной функции.
При остром остеомиелите генерализированного характера симптоматика будет следующей:
- лихорадка и озноб;
- сильные болевые ощущения в области поражённого сегмента, которые присутствуют постоянно;
- слабость и разбитость;
- интенсивные головные боли;
- повышенное потоотделение;
- расстройство процесса мочеиспускания;
- приступы потери сознания;
- бледность кожи.
Специфические симптомы полностью зависят от очага инфекционного процесса, но они будут максимально подобными с общими клиническими признаками.
Септико-пиемический тип острого гематогенного остеомиелита характеризуется:
- незначительным повышением температуры;
- признаками интоксикации организма;
- ознобами;
- учащёнными рвотными позывами;
- постоянными головными болями;
- бредовым состоянием;
- развитием гемолитической желтухи;
- появлением болезненности с чёткой локализацией.
Признаки местной разновидности гематогенного острого остеомиелита ничем не отличаются от общей симптоматики.
Токсическая разновидность недуга имеет молниеносное течение, что выражается в следующих симптомах:
- резкое возрастание температуры;
- понижение кровяного тонуса;
- судорожные припадки;
- периоды потери сознания;
- проявления сердечно-сосудистой недостаточности.
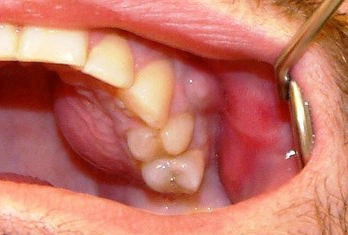
Острый одонтогенный остеомиелит челюстей проявляется такими признаками:
- резкое возникновение острой болезненности с той стороны челюсти, в которой локализуется очаг инфекции;
- распространение болезненности в область висков, лба и носовых пазух;
- повышение температуры;
- обильное выделение холодного и липкого пота;
- сильный озноб;
- общее недомогание.
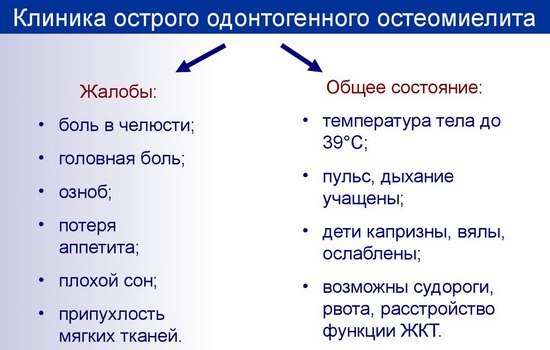
Клиника острого одонтогенного остеомиелита
Диагностика
По причине того, что болезнь имеет довольно специфическую симптоматику, с постановкой диагноза проблем не возникает. Однако значительную помощь в этом процессе оказывают лабораторно-инструментальные обследования пациента.
Тем не менее клиницисту, прежде всего, нужно самостоятельно выполнить несколько манипуляций, среди которых:
- изучение истории болезни и сбор жизненного анамнеза больного – для установления пути проникновения источника инфекции;
- тщательный физикальный осмотр, направленный на оценку состояния кожного покрова над поражённой костью и пальпацию проблемной области. При этом врач обращает внимание на реакцию человека;
- детальный опрос пациента – для установления степени выраженности симптоматики и получения полной информации касательно протекания такого заболевания.
Среди лабораторных диагностических мероприятий стоит выделить:
- общеклинический анализ крови – обращают внимание на СОЭ и количество лейкоцитов. Возможно обнаружение гемолитической анемии, которая развивается при генерализированной форме воспаления;
- общий анализ урины – для поиска признаков протекания воспалительного процесса и почечной недостаточности. Также наблюдается повышение белка в моче и снижение её относительной плотности;
- биохимию крови – анализ покажет изменение её состава.
Основу диагностики составляют следующие инструментальные обследования:
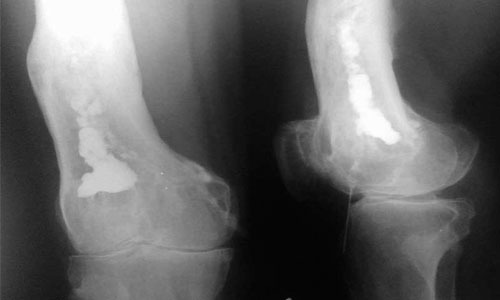
- рентгенография воспалённой кости в нескольких проекциях – рентгенологические признаки начинают проявляться спустя две недели с момента развития недуга у взрослых, через пять суток у детей. При этом определяется наличие утолщения надкостницы, нечёткость контуров и присутствие зон уплотнения;
- УЗИ, КТ и МРТ проблемной области;
- диагностическая пункция кости – состоит в заборе гнойной жидкости из очага воспаления, что необходимо для установления возбудителя болезни.
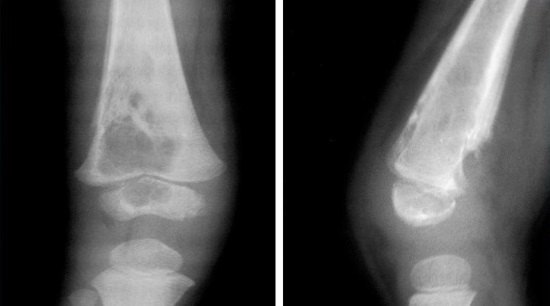
Остеомиелит на рентгеновском снимке
Лечение
Наиболее эффективной схемой терапии острого остеомиелита челюсти или любой другой локализации заключается в осуществлении целого комплекса терапевтических методов, которые включают в себя:
- приём лекарственных препаратов;
- прохождение физиотерапевтических процедур;
- соблюдение щадящего рациона;
- хирургическое вмешательство.
Медикаментозное лечение направлено на использование:
- физиологических растворов, которые вливают внутрикостно;
- антибактериальных средств на протяжении двух месяцев;
- местных противомикробных средств, в частности мазей или порошков;
- витаминных комплексов;
- иммуномодуляторов.
Наиболее эффективными физиотерапевтическими процедурами считаются:
- лекарственный электрофорез с применением антибиотиков;
- ультрафиолетовое облучение;
- УВЧ.
Лечение острого гематогенного остеомиелита при помощи диеты заключается в выполнении таких правил:
- обогащение рациона белками, кальцием и железом;
- частое и дробное потребление пищи;
- треть меню должны составлять свежие фрукты, диетическое мясо и кисломолочная продукция;
- обильный питьевой режим;
- приготовление блюд путём варки и пропаривания, тушения и запекания.
Остальные рекомендации предоставляет врач-диетолог.
Помимо этого, консервативная терапия направлена на:
- иммобилизацию конечности;
- прохождение курса лечебного массажа.
Острый гематогенный остеомиелит у детей и взрослых устраняется при помощи:
- удаления зуба;
- санации источника инфекции;
- лечебного шинирования.
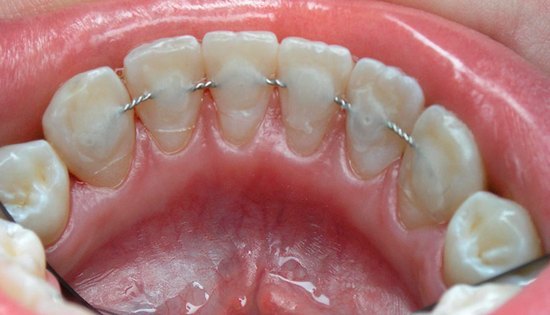
Шинирование зубов
Однако без осуществления врачебного вмешательства неоперабельные методики не будут эффективными. Хирургическое лечение острого одонтогенного остеомиелита, гематогенной и экзогенной его формы состоит в иссечении любого гнойного очага.
Осложнения
Все последствия болезни делятся на общие и местные. Первая категория представлена:
Среди местных осложнений стоит выделить:
- патологический перелом или вывих;
- анкилоз и контрактуры;
- аррозивное кровоизлияние;
- деформацию поражённой кости или нарушение процесса её роста;
- формирование ложного сустава.
Острый и хронический остеомиелит – это два понятия тесно связанных между собой. Игнорирование симптоматики острого воспалительного процесса приводит к хронизации недуга, а лечение в таких случаях будет намного сложнее.
Профилактика и прогноз
Для того чтобы не возросло количество пациентов с подобным диагнозом, необходимо соблюдать следующие правила профилактики:
- правильно и сбалансировано питаться;
- избегать длительного переохлаждения;
- своевременно лечить стоматологические патологии;
- по возможности избегать травм конечностей;
- не допускать физического и эмоционального переутомления;
- несколько раз в год проходить полный профилактический осмотр.
Что касается прогноза, то для каждого пациента он будет индивидуальным, потому что зависит от формы и характера протекания болезни, а также наличия осложнений. Хронический остеомиелит у ребёнка или взрослого практически не поддаётся лечению, а последствия нередко приводят к летальному исходу.
Источник: https://SimptoMer.ru/bolezni/sustavy-kosti/2514-ostryj-osteomielit-simptomy
Острый остеомиелит: лечение, диагностика, симптомы
Остеомиелитом чаще поражается бедренная, большеберцовая и плечевая кость, а также нижняя и верхняя челюсть, позвонки. Более предрасположены к этому заболеванию мужчины.
Основная причина болезни – проникновение инфекции в костную ткань через кровь (гематогенно), а также вследствие травмы или оперативного вмешательства.
Все факторы, по которым появляется остеомиелит, можно разделить на 2 группы: эндогенные и экзогенные. В первом случае инфекция проникает в кровоток из очага инфицирования. Это могут быть раны на коже, фурункулы, гнойники, потертости, опрелости, повреждения слизистой носоглотки и рта.
К экзогенным факторам принадлежат травмы и операции. В результате открытых переломов остеомиелит появляется в 17% случаев.
Возбудители остеомиелита:
- стафилококки (в 80% случаев);
- стрептококки;
- гонококки;
- кишечные палочки;
- клебсиеллы;
- пневмококки;
- синегнойные палочки.
После попадания патогенных микроорганизмов инфекционный процесс протекает именно в кости.
Предрасполагающие факторы:
- вирусные инфекции;
- воспалительные заболевания;
- физические переутомления;
- стрессы;
- гиповитаминозы;
- несбалансированное питание, строгие диеты;
- обморожения или ожоги;
- аллергические реакции;
- травмы, которые сопровождаются повреждением надкостницы и костной ткани;
- применение химиотерапии.
Симптомы
Симптоматика болезни зависит от способа проникновения инфекции и степени повреждения костной ткани. Сначала возникают общие симптомы, а через 2-5 дней – местные проявления.
При остром остеомиелите появляются такие признаки:
- температура тела до 38-40 ˚С;
- озноб и лихорадка;
- повышение потоотделения;
- слабость;
- головная боль;
- расстройство мочеиспускания;
- бледность кожного покрова.

Выраженность симптомов может зависеть от иммунитета пациента. Если организм ослаблен, велика вероятность токсического шока и потери сознания.
Из местных симптомов можно отметить отечность, болевой синдром, ощущение жара и пульсацию в области воспалительного процесса, ограничение двигательной активности.
Виды
В зависимости от способа проникновения инфекции острый остеомиелит бывает двух видов – гематогенный и экзогенный. Согласно обширности воспалительного процесса, существует локализованный и генерализованный вид.
Гематогенный
Инфекция попадает в кровь из удаленных очагов воспаления. Это могут быть инфицированные раны, абсцессы, флегмоны, фурункулы. Микробы проникают в системный кровоток. Чаще поражаются трубчатые длинные кости, поскольку у них широкая сосудистая сеть. Характерно множественное поражение костных структур.
Скорое размножение патогенных микроорганизмов в губчатом веществе кости и усиление симптоматики происходит при действии неблагоприятных факторов.
Наиболее предрасположены к острому гематогенному остеомиелиту дети в возрасте до 1 года. Для взрослых пациентов данная форма болезни – редкость.
Существует 3 формы гематогенного остеомиелита:
- Септико-пиемическая. Для данной формы характерно внезапное и острое развитие. Симптомы – повышение температуры до фебрильных показателей (39-40 ˚С), признаки интоксикации, озноб, лихорадка, рвота, головная боль. Пациент может бредить, развивается гемолитическая желтуха. Через 2 дня после появления первых симптомов появляется сильная боль в области пораженной кости, активные движения конечностью становятся невозможными. Нарастает отек и гиперемия. Высока вероятность развития артрита.
- Местная. Симптоматика менее выражена, нежели при септико-пиемической форме. Общее состояние пациента ухудшается незначительно, выражены симптомы местного воспаления.
- Токсическая. Данная форма встречается редко. Она опасна тяжелыми последствиями, поскольку развивается молниеносно. Выражены симптомы сепсиса – высокая температура тела, снижение артериального давления, судороги, токсикоз, сердечно-сосудистая недостаточность, потеря сознания. Местные признаки выражены слабо.
Экзогенный
Данная форма остеомиелита появляется в результате травм, перенесенных операций и огнестрельных ранений. Во всех случаях гнойное воспаление распространяется на все участки кости. Симптомы появляются спустя 2-3 недели после травматического воздействия.
Признаки:
- слабость:
- озноб;
- повышение фебрильной температуры тела;
- тошнота;
- головная боль;
- болезненность, отек и местная гипертермия в области поражения;
- гнойные выделения из раны.
Диагностика
Диагностика может быть затруднена. На рентген-снимках изменения у взрослых пациентов видны спустя 2-3 недели после развития болезни, у младенцев – на 4-5 сутки.
Обязательно проводят пальпацию пораженного участка, берут анализ крови и мочи.
На ранних стадиях можно обнаружить утолщение надкостницы, изменение контуров кости, участки уплотнения. По мере прогрессирования появляются секвестры. Кроме рентгенологического обследования, информативным является УЗИ, КТ и МРТ. По необходимости проводится пункция костного мозга.
Лечение
Пациенты подлежат госпитализации. На время терапии важна иммобилизация поврежденной части тела. Лечение продолжительное, длительностью около месяца. Еще полгода уйдет на восстановление.
Важно начать лечение как можно скорее, пока не развились осложнения. Комплексная терапия предполагает:
- лечение антибиотиками – Цефалоспорин, Цефуроксим, Оксациллин или Линкомицин;
- детоксикационную терапию – Полиглюкин, Реополиглюкин, Гемодез, Неогемодез;
- прием иммуномодуляторов – Тималин, Гамма-Глобулин, Левамизол;
- антиоксидантную терапию – Ксимедон;
- применение анаболических гормонов – Анаполон, Параболин;
- витаминотерапию – подойдут препараты, которые содержат фолиевую кислоту, цинк, магний, кальций, витамины B и C;
- физиотерапевтические процедуры – лазерное облучение крови, УФО крови, плазмоферез и гемосорбции.
Одновременно с консервативным лечением применяется оперативное. Оно заключается в удалении гнойно-некротических участков, вскрытии флегмон и гнойников. Полость промывается и дренируется. Внутрикостно вводятся антисептики и антибиотики.
В большинстве случаев прибегают к секвестрэктомии или поднадкостничной резекции. После оперативного вмешательства используют скелетное вытяжение и аппарат Илизарова.
Профилактика
Наиболее важно придерживаться профилактических мер пациентам, у которых есть инфекционные заболевания или открытые раны. Рекомендации:
- вовремя лечить инфекционные заболевания (это касается даже гайморита, кариеса, стоматита и других болезней);
- защищать кожный покров от обморожений и ожогов;
- тщательно обрабатывать раны;
- сбалансированно питаться;
- закаляться, принимать витамины;
- вести здоровый образ жизни.
Если появилась боль в мышцах и костях или без причины повысилась температура тела, нужно посетить терапевта. Прогноз остеомиелита зависит от своевременности оказания медицинской помощи. В запущенных случаях возможны переломы, дефекты костей, анкилозы и раковые изменения.
Оксана Белокур, врач
Источник: https://ortopediya.pro/kosti/osteomielit/ostraya-forma.html
Остеомиелит
Остеомиелит – это инфекционное поражение кости.
Симптомы остеомиелита
При остром воспалении симптомы остеомиелита включают: повышение температуры, озноб, появление боли в области поражения, отек и покраснение кожи вокруг пораженной кости. При хронической форме симптомы остеомиелита могут быть не выражены. Заподозрить инфекцию в этом случае позволяют признаки хронического воспаления – общая слабость, наличие длительно незаживающих ран.
Формы остеомиелита
Остеомиелит может протекать в острой и хронической форме. При хроническом остеомиелите возможно образование свищей, через которые выделяются гной и костные секвестры.
Причины остеомиелита
В большинстве случаев остеомиелит вызывает стафилококковая инфекция. Инфекция попадает в кость из близлежащих тканей или из общего кровотока. С кровотоком бактерии могут попасть в кость из любой части тела. Это может случиться при пневмонии или, например, инфекции мочевого тракта.
Часто причиной остеомиелита становится протезирование суставов или открытая инфицированная рана, как например, случается у больных диабетом, страдающих синдромом диабетической стопы. Попадание инфекции непосредственно в кость возможно при ее травматическом повреждении (переломы, огнестрельные ранения, оперативные вмешательства).
У детей чаще поражаются длинные трубчатые кости конечностей. У взрослых чаще развивается остеомиелит позвонков.
Диагностика остеомиелита
Диагноз остеомиелита ставит врач-хирург на основании осмотра и результатов лабораторных и инструментальных методов исследования Всем больным с подозрением на остеомиелит выполняют общий и биохимический анализы крови, общий анализ мочи.
При остеомиелите в общем анализе крови обнаруживают повышение уровня лейкоцитов и другие признаки инфекционного процесса. Повреждение кости выявляют при рентгенологическом исследовании, КТ или МРТ.
Для определения типа инфекционного агента выполняют биопсию кости под контролем рентгена.
Лечение остеомиелита
Лечение остеомиелита проводят в большинстве случаев в стационарных условиях. В зависимости от обширности и тяжести поражения больным проводят дренирование пораженной области с удалением гноя и некротизированных участков кости. Всем больным проводят антибактериальную терапию.
Антибиотик назначают с учетом чувствительности бактерий, вызвавших воспаление. Лечение остеомиелита в большинстве случаев требует внутривенного введения антибактериальных препаратов в течение длительного времени (от 4 до 6 недель).
При наличии признаков общей интоксикации может быть назначена инфузионная терапия.
Осложнения остеомиелита
Остеомиелит может осложниться некрозом участка кости, септическим артритом – при переходе инфекционного процесса на близлежащий сустав или сепсисом – при генерализации инфекции. У детей при поражении зоны роста кости возможно укорочение конечности после перенесенного остеомиелита.
Профилактика остеомиелита
К мерам профилактики остеомиелита относят, прежде всего, профилактику инфицирования любой раны, лечение всех очагов хронической инфекции и общее укрепление организма.
Источник: https://MedAboutMe.ru/zdorove/spravochnik/bolezni/osteomielit/