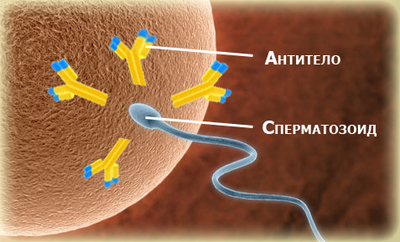
Еще один вид бесплодия это иммунологическое бесплодие. Такое бесплодие связано с выработкой, как у мужчин, так и у женщин, антиспермальных антител. Так иммунная система человека влияет на работу репродуктивной функции. Заболевание это никак не проявляется и не имеет симптомов, кроме отсутствия возможности зачать ребенка.
Подробнее об иммунологическом бесплодии
Иммунологическое бесплодие – это заболевание при котором у пары отсутствуют заболевания мочеполовой системы а забеременеть не получается. Точно установить причину патологии проблематично.
Еще недавно ученые были уверены, что такое бесплодие может быть только у женщины. Проявляется это заболевание у женщины так, иммунные клетки которые должны отвечать за овуляцию просто не воспринимают сперматозоиды определенного мужчины. Иммунитет женщины принимает сперматозоиды как инородный объект и отторгает их. Поэтому оплодотворение яйцеклетки не происходит.
На сегодняшний день, в результате исследований, удалось доказать, что и иммунитет мужчины способен вырабатывать антиспермальные антитела. Таким образом, яички мужчины могут просто не воспринимать женскую фолликулярную жидкость, и даже собственные биологические компоненты. Такой процесс называется аутоиммунизацией.
При аутоиммунизации у мужчины, в организме происходит сопротивление между собственными биологическими материалами и антителами. Иммунные клетки, которые находятся в яичках, производят антитела.
Антитела воспринимают биологический материал как инородный объект. В результате сопротивления с собственными антителами сперматозоиды просто склеиваются между собой, значительно снижая качество спермы.
Способность мужчины к оплодотворению, в этом случае, также существенно снижается.
Самым основным признаком иммунологического бесплодия является отсутствие наступления беременности при нормальном качестве спермы у мужчины и нормальной работы репродуктивных органов у женщины.
Причины
Главная причина такого бесплодия на сегодняшний день неизвестна. Врачи говорят о наследственности и индивидуальной особенности человека, как об основной причине иммунологического бесплодия.
Особенности иммунного фактора бесплодия:
- Аутоиммунизация.
- Антитела.
- Сильная чувствительность женской иммунной системы к сперме конкретного мужчины. В этом случае, женские антитела уничтожают сперматозоиды, воспринимая их, как инородный объект.
По статистике, чаще такое бесплодие встречается у мужчин при наличии заболеваний и травм органов мошонки. Например: орхит, водянка, травмы яичек, варикоцеле, застой спермы или киста семенного канатика.
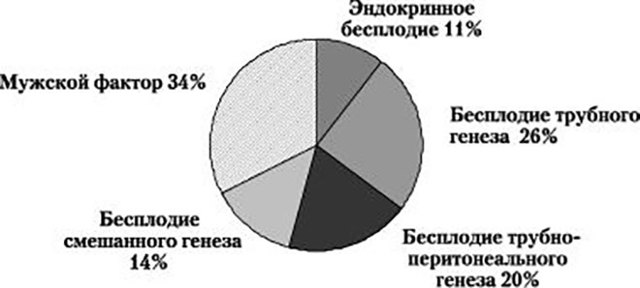 Статистика среди факторов бесплодия
Статистика среди факторов бесплодия
Определить степень иммунологического бесплодия можно с помощью спермограммы с MAR тестом (анализа спермы). В анализе будут приведены показатели титра АСАТ и класса IgG, IgA, IgM. Также в анализе будет показан уровень возникновения иммунной реакции и места фиксации сперматозоидов.
Диагностика и симптомы
По причине иммунологического бесплодия от 6 до 22% пар не могут зачать ребенка. Если в течение года попыток забеременеть результата нет, то одной из возможных причин бесплодия может быть именно нарушения связанные с иммунитетом родителей, одного или двух. Бывает, что при таком бесплодии беременность наступает, но очень высока вероятность выкидыша на ранних сроках.
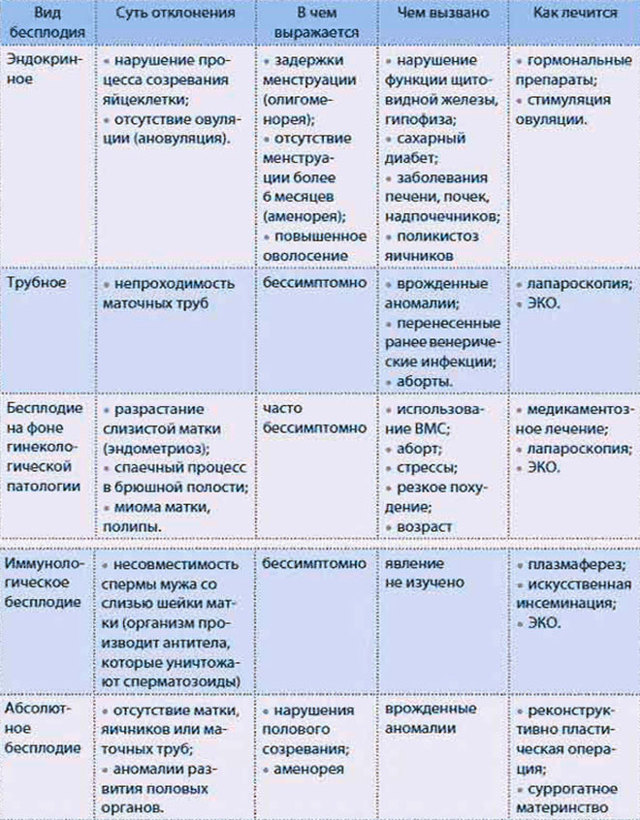 Таблица с видами бесплодия и их симптомами
Таблица с видами бесплодия и их симптомами
Одним из методов выявления этого заболевания является посткоитальный тест. Пред сдачей этого теста нужно чтобы мужчина уже прошел свое тестирование (спермограмму). Если по результатам спермограммы будет понятно, что мужчина здоров, то назначается посткоитальный тест.
Его сдает женщина на 14 день начала цикла менструации. Для теста на исследование берут цервикальную жидкость. Перед сдачей теста пара должна воздерживаться три дня от половой близости.
Сам тест сдается спустя 10 часов после полового акта, но не дольше одних суток (24 часа). По результату исследований будет ясно, есть ли в фолликулярной слизи сперматозоиды.
Если они присутствуют, будет определена их активность.
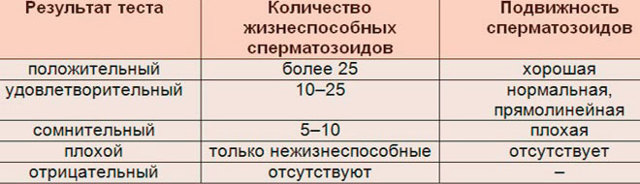 Расшифровка результатов посткоитального теста
Расшифровка результатов посткоитального теста
Помимо посткоитального теста иммунологическое бесплодие можно определить дополнительными исследованиями, которые в себя включают:
- метод латексной агглютинации;
- смешанный антиглобулиновый тест;
- с помощью иммуноферментного анализа;
- при помощи пенетрационного теста.
Также для установления диагноза и определения уровня АСАТ (антиспермальных антител) нужно дополнительно сдать фолликулярную жидкость и кровь.
Лечение иммунологического бесплодия
В связи со сложностью определения точных причин такого бесплодия назначение лечения очень проблематично. Лечение включает в себя несколько способов: хирургическое вмешательство, иммуностимулирующие и андрогенные препараты.
Помимо вышеперечисленных способов лечения, дополнительно назначаются антибиотики, антигистаминные препараты и противовоспалительные средства. Чтобы исключить случайное зачатие в период действия сильнодействующих препаратов пара во время полового акта обязана использовать презерватив для контрацепции.
Время курса лечения иммунологического бесплодия составляет от полугода до 8 месяцев. В результате лечения чувствительность организма к спермальным антигенам снижается, вероятность зачатия увеличивается.
За три дня до овуляции женщине назначаются препараты для повышения уровня эстрогена. Иногда назначается курс гормональных препаратов а также кортикостероиды.
Иммунологическое бесплодие поддается лечению при помощи инсеминации (исскуственного ввода спермы в женский организм).
ЭКО (экстракорпоральное оплодотворение) – это еще один действенный метод зачатия ребенка при иммунологическом бесплодии.
В этом случае оплодотворение яйцеклетки происходит в специальной среде вне женского организма. После оплодотворения производится подсадка змбриона в полость матки.
Краткий итог
Многие семейные пары пытаются лечить иммунологическое бесплодие способами и рецептами народной медицины. Обязательно проконсультируйтесь у врача, не стоит заниматься самолечением.
Если у семейной пары не получается зачать ребенка в течение года это серьезная проблема, возможно это иммунологическое бесплодие. Чтобы добиться появления ребенка на свет не стоит пускать ситуацию на самотек, нужно обязательно обратиться к врачу.

Источник: https://ekobesplodie.ru/besplodie/immunologicheskoe-besplodie
В чем суть иммунологического бесплодия у мужчин?
Желание иметь ребенка возникает у любой нормальной семейной пары. Но иногда случается так, что одного желания мало. Долгие месяцы стараний не приносят успеха. Тогда встает вопрос, почему же так происходит? Муж и жена обращаются за медицинской помощью, делают ряд необходимых обследований. В 10% таких случаев причиной становится иммунный фактор у мужчины.
В чем заключается проблема
У мужчин иммунологическое бесплодие возникает из-за антиспермальных антител (АСАТ), которые обнаруживают в крови или эякуляте. АСАТ блокируют сперматогенез, нарушают подвижность каждого сперматозоида.
Они становятся преградой для акросомальной реакции, способны усложнить оплодотворение яйцеклетки. Сперматозоиды воспринимаются организмом как «чужеродные объекты» и уничтожаются женским или своим организмом при каждом половом акте.
Виной этому различные иммунные нарушения.

Бывают случаи, когда слияние яйцеклетки и сперматозоида произошло. Но АСАТ делают свое дело, разрушая весь процесс развития. Они воздействуют на женский организм таким образом, что происходит самопроизвольный аборт.
Причины
Травмирование яичка – самая частая причина иммунологического бесплодия у мужского пола. Травма может быть острой и тупой. Из-за нее разрываются капилляры и семенные канальцы, что становится причиной выброса антигенов в кровь.
Вследствие этого возникает иммунный ответ. Перенесенная травма способствует образованию АСАТ, а они не дают сперматозоидам нормально развиваться, что и становится причиной бесплодия у мужчины.
Под иммунную атаку попадают все сперматозоиды, даже из здорового яичка.
АСАТ провоцируют агглютинацию сперматозоидов, влияют на их подвижность. Вследствие этого проникновение их в матку становится проблемой. Сперматозоиды минуют цервикальный канал, и акросомальная реакция (способность растворять оболочку яйцеклетки) нарушается. Эта реакция очень важна, даже ЭКО нельзя без нее выполнить.
Аутоиммунное бесплодие возникает из-за различных урогенитальных инфекций. Бактериальные, грибковые и вирусные организмы способны прикрепиться к мембране сперматозоида, что становится причиной перекрестных реакций. Этим обусловливается образование АСАТ. В организме мужчины вырабатываются антитела к возбудителю инфекции, которые действуют и против собственных сперматозоидов.
Инфекции, которые провоцируют иммунологическое бесплодие:
- вирус герпеса;
- папилломавирус;
- хламидии;
- микоплазмы.
Важно!> Образовавшиеся в организме антитела не всегда угрожают существованию сперматозоидов. В общей сложности существует приблизительно сорок антигенов сперматозоидов, но на оплодотворение влияют только несколько штук.
Антигены спермы могут попасть в кровь еще по нескольким причинам:
- оперативное вмешательство в органы малого таза, мошонку;
- анатомическая патология (киста водяного канала, паховая грыжа);
- хронические заболевания воспалительного характера (воспаление яичка, простатит, орхит).
Симптомы

Эректильная способность в норме, сперматозоиды развиваются, но женщина не беременеет после полноценного полового акта. Только обращение к доктору помогает разобраться в возникшей проблеме.
Обследование
Существует несколько способов диагностики:
- спермограмма (исследование способности сперматозоида оплодотворить яйцеклетку);
- MAR-тест;
- посткоитальный тест;
- Immunobead-тест;
- тест Фриберга.
MAR-тест
С помощью этого теста определяется количество сперматозоидов, которые несут в себе АСАТ. Проводя спермограмму, можно увидеть фертильные сперматозоиды, именно они и покрыты антителами. Такие сперматозоиды не способны оплодотворить яйцеклетку. MAR-тест делают одновременно со спермограммой.
В норме 10% сперматозоидов несут АСАТ. Диапазон от 10% до 50% – это уже повод к дополнительному обследованию. Если показатель свыше 50%, то тогда уже можно говорить об иммунном факторе бесплодия.
Посткоитальный тест
Тест подразумевает определение совместимости сперматозоидов мужа со слизью шейки матки жены. Процедура делается перед овуляцией. Если активность сперматозоидов снижена, то тест считается отрицательным. Такой вид обследования не всегда дает достоверный результат.
Immunobead-тест
Исследование схоже с MAR-тестом. Результаты анализов иногда отличаются у одного и того же пациента. Причина – выявлены разные спектры антител.
Тест Фриберга
Другое название исследования – тест латекс-агглютинации. Суть метода заключается в определении АСАТ в сыворотке крови, семенной плазме. Этот тест очень чувствителен. Выявленный спектр антител иногда отличается от результатов подобных исследований.
Лечение
Иммунологическое бесплодие сложно вылечить, оно тяжело поддается корректировке. Бывает так, что после устранения причины (к примеру, инфекции), которая спровоцировала эту проблему, все приходит в норму. Но обычно мужчине требуется длительное лечение, которое не всегда дает желаемый результат.
Основные методы лечения:
- использование глюкокортикоидов и цитостатиков для подавления иммунитета (иммуносупрессия);
- очищение крови для выведения АСАТ (плазмаферез);
- искусственное оплодотворение обработанной спермой.

ЭКО – это самый верный способ преодолеть такого рода бесплодие.
Но он будет эффективен лишь в тех случаях, когда у мужчины есть сперматозоиды, которые могут оплодотворить яйцеклетку, но не могут к ней добраться.
Если такой способности нет, то обращаются к другой технологии – ИКСИ. Процедура заключается в отборе качественного сперматозоида и введения его прямо в яйцеклетку, а не соединение в пробирке, как при ЭКО.
Когда возникает проблема с зачатием, то с обращением за медицинской помощью не нужно затягивать. Ведь если вовремя определить причину, то с проблемой можно будет распрощаться. Современные технологии с каждым годом совершенствуются и дают возможность супружеским парам достичь желаемой цели – родить здорового ребенка.
Источник: https://aurolog.ru/muzhskie-bolezni/besplodie/sut-immunologicheskogo-besplodiya.html
Иммунологическое бесплодие
Если вы столкнулись с диагнозом «иммунологическое бесплодие у мужчин или женщин», то у вас, наверняка, возникло немало вопросов.
На самом деле, репродуктивная активность у семейной пары снижена или зачатие невозможно без веских на то причин. Если супруги не имеют в физическом плане патологического изменения, и при этом не получается оплодотворение, может быть поставлен такой диагноз. Он характерен для 6-10% бездетных пар.
Чем вызван иммунологический фактор бесплодия?
Это — выработка против сперматозоидов (АСАТ) антител. Такое патологическое состояние может наблюдаться как в организме любого полового партнера.
Иммунологическое бесплодие у женщин локализуется в цервикальном канале.
В организме мужчины антитела вырабатываются непосредственно сперме, снижая тем самым активность сперматозоидов.
Самые распространенные факторы этого вида бесплодия могут быть вызваны различными причинами. Самые распространенные у мужчин.
- Урогенитальные болезни инфекционного характера (ВИЧ, сифилис, герпес и другие).
- Приобретенные или врожденные дефекты половых органов.
- Онкологическое заболевание (необязательно органа репродуктивной функции).
- Оперативное вмешательство на мошонке или полученные травмы.
У женщины такое бесплодие возникает при:
- Генетических предрасположенностях организма.
- Хирургическом вмешательстве на половые органы, матку, яичники.
- Различных заболеваниях репродуктивной системы.
Вышеперечисленные факторы могут приводить к тому, что иммунная система воспринимает сперматозоиды как что-то ненужное, «чужое» и попросту отвергает их. Тем самым сводя шансы на успешное оплодотворение яйцеклеток к минимуму.
Для подтверждения диагноза понадобится пройти несколько специальных исследований.
Для мужчин – анализ сперматозоидов на наличие антитела в эякуляте, а также анализ крови, подсчет количества сперматозоидов, которые покрыты антиспермальными антителами.
Для женщин – специальный анализ крови и цервикальной слизи на наличие в эякуляте антител.
Обоим партнерам назначают посткоитальную пробу (тест), обследование на совместимость.
Когда диагноз подвержен, и вы точно знаете, что у вас иммунологический фактор, не стоит отчаиваться. Достаточно набрать в интернете «мужское иммунологическое бесплодие форум», чтобы понять, что патология лечится успешно на 100%.
Причины иммунологического бесплодия
Антитела против сперматозоидов бывают трех видов – IgM, IgА, IgG.
Независимо от класса они могут встретиться как в организме женщины, так и у мужчины (в слизи матки, половых органах, сыворотке крови).
В зависимости от вида АСАТ влияет на взаимодействие в момент оплодотворения половых клеток, нарушая проходимость половых путей, подавляя активность сперматозоидов, блокируя имплантацию эмбриона. Различные факторы вызывают бесплодие.
Причины иммунологического бесплодия различные:
- У мужчин антитела могут начать образовываться при поражении семенных каналов, травмах яичка, разрыве капиллярной системы.
- Причины иммунологического бесплодия у женщин – болезни матки, яичников, генетическая склонность, операции на репродуктивных органах.
- У обоих партнеров – при урологических инфекционных заболеваниях, передающихся половым путем.
Преимущественно такая форма бесплодия характерна для женщин. Риск увеличивается при избыточной массе тела, климаксе, анорексии, частых стрессах, хронических формах соматических заболеваний.
Лечение иммунологического бесплодия
Как лечить иммунологическое бесплодие? Этот вопрос задают многие семейные пары, столкнувшиеся с такой проблемой.
Лечение отличается для женщин и мужчин, так как имеет свои особенности
Для устранения причин, вызвавших бесплодие, назначаются антигистаминные препараты с высокими дозами препаратов антибактериального действия, что позволяет повысить иммунитет.
Введение гепарина под кожу и применение аспирина помогают бороться с аутоиммунными процессами.
Во время лечения важно предохраняться во время половой близости на протяжении шести-восьми месяцев (в зависимости от назначенного курса). Так как полноценное оплодотворение яйцеклетки невозможно при пониженном иммунитете.
Для стабилизации защитных систем организма женщины показан ввод смешанной группы белков перед зачатием или использование лимфоцитов от донора.
Иммунологическое бесплодие у мужчин: лечение
Изначально требуется устранить патологическую причину, которая вызвала возникновение антител (АСАТ), препятствующих зачатию.
Лечение может состоять из:
- Восстановления репродуктивных функций с помощью хирургических операций.
- Коррекцию кровообращения.
- Назначение лекарственных препаратов в случае необходимости: и цитостатиков или протеолитического характера.
- Оперативного вмешательства на яичке, мошонке.
Кроме этого имеются репродуктивные вспомогательные технологии, которые искореняют причины бесплодия. Однако, такие технологии требуют более тщательной подготовки и дополнительной диагностики.
Иммунологическое бесплодие – лечение с помощью дополнительных технологий
- ИКСИ (интрацитоплазматические инъекции) – внедрение полноценных жизнеспособных сперматозоидов прямым путем в яйцеклетки, с дальнейшим вводов эмбрионов в матку.
- Инсеминация – введение в маточную полость женщин мужских сперматозоидов, при котором канал матки обходится.
- Искусственное оплодотворение – показано, если имеются функциональные сперматозоиды.
В практически безнадежной ситуации иммунологического бесплодия и неэффективности лечения у мужчин, рекомендуется использовать донорскую сперму.
При проведении искусственного оплодотворения важным фактором являются показания АСАТ. При повышенной концентрации процедура противопоказана, так как она не даст положительного результата. Изначально требуется устранить проблему с помощью продолжительной терапии – до полного восстановления нормальных показателей уровня аспартата.
В успешном зачатии яйцеклетки немаловажным фактором является использование наиболее активных, подвижных, качественных, полноценных, перспективных сперматозоидов. Эмбриональное консервирование с использованием предварительной заморозки или ассистированный хэтчинг гарантирует еще большие вероятности и шанс того, что будет положительный результат после лечения бесплодия.
Лечится ли иммунологическое бесплодие, если нет положительного результата?
Выход найти можно из любой ситуации, Важно, чтобы решение было принято совместно супружеской парой.
- АСАТ (оксалоацетат трансаминаза) воспроизводится только в отношении половых клеток каждого конкретного мужчины. Если причина бесплодия не подается лечения, выходом для женщины может стать замена сексуального партнера. В большинстве случаем происходит полноценное зачатие.
- ВРТ (вспомогательные репродуктивные технологии) эффективны в лечении. С их помощью успешно лечится как легкая степень заболевания, так и средней тяжести. Единственное условие – своевременное обращение за оказанием медицинской помощи и выявление причины.
Однозначно, проблема решаема. В любом случае не стоит отчаиваться и опускать руки. Если вы начнете искать в интернете «иммунологическое бесплодие у женщин, форум, кто лечил», и какие результаты дало лечение, то воспрянете духом.
На самом деле патология излечивается в 100% случаев. При условии, если вы будете выполнять все рекомендации.
Путь непростой, но он дарит шансы на то, что вы станете счастливыми родителями! Можно ли вылечить иммунологическое бесплодие? Ответ очевиден – да.
Источник: https://immunologicheskoe-besplodie.ru/
Иммунологическое бесплодие у мужчин, причины и ..

В настоящее время бесплодие становится бичом современности. Наблюдается, к сожалению, рост патологических процессов со стороны всех органов и систем, как мужского, так и женского организма.
Несмотря на массовые программы, направленные на профилактирование возникновения таковых патологических состояний, их количество неумолимо растет. Ведь причинами невозможности забеременеть являются как генитальные. Так и экстрагенитальные.
То есть не связанные с половой сферой, проблемы. Половину от причин бесплодия в семейных пара отводится на бесплодие со стороны мужчин.
Этот факт является установленным и не нуждается в доказательствах. Поэтому так важно при наличии проблемы с зачатием ребенка пройти обследование не только представительнице прекрасного пола, но и мужчине в том числе.
Ведь какой толк от обследований и лечения женщины, если присутствует мужской фактор.
Среди причин мужского бесплодия встречается и такое патологическое состояние, как иммунологическое бесплодие.
Что это такое?

Это состояние, при котором в организме мужчины начинают вырабатываться особые вещества – антиспермальные антитела, которые ведут себя агрессивно по отношению к мужским половым клетка. Они могут влиять на процесс их образования, уменьшая их количественный состав, морфологическую структуру. А также на подвижность и активность мужских гамет.
Соответственно, процесс оплодотворения не происходит по физиологическим нормам или вовсе беременности не наступает.
Иммунологическое бесплодие у мужчин: причины
Основной теорией возникновения факта выработки антител к сперматозоидам является взаимодействие ткани яичек и иммунной системы мужчины.
Среди причин, вызывающих такие патологические изменения в организме мужчин, выделяют:
- Травмы яичка;
- Инфекции, которые могут передаваться половым путем;
- Оперативные вмешательства, проведенные на тестикулах;
- Патологическое состояние в виде варикоцеле – варикозное расширение венозной сети яичка;
- Паховая грыжа;
- Крипторхизм – отсутствия процесса опущения тестикул в мошонку;
- Перекрут мужского яичка, что ведет к нарушению питания его структур и необратимым последствиям, в зависимости от времени оказания помощи.
Симптоматика иммунологического бесплодия со стороны мужчин
Симптомов иммунологического бесплодия у мужчин, как таковых, не фиксируется.
Однако, могут быть симптомы патологических процессов, которые его вызвали, например, боли в яичке при варикоцеле, либо его отсутствие в мошонке при таком диагнозе, как крипторхизм.
Могут быть симптомы инфекционного поражения мужских гениталий, которое и вызвало манифестацию выработки иммунных комплексов против собственных сперматозоидов своего же организма.
Особенно важно для диагностики иммунологического бесплодия хорошо выяснить анамнез (не было ли травматического поражения мужских половых органов, либо какого-либо оперативного вмешательства на яичках).
Основным симптомом, который отмечается при иммунологическом бесплодии, является отсутствие наступления беременности без применения каких-либо средств контрацепции.
Диагностика
Анализом на наличие иммунологического бесплодия является проведение mar-теста. Это не какой-либо отдельной диагностический спектр, а лишь часть проведения обычной спермограммы.
В дополнении ко всем показателям спермограммы производится идентификация антител на поверхности сперматозоидов. Именно эти вещества и называются антиспермальными антителами.
Для начала используют идентификацию иммуноглобулинов класса G, а в некоторых случаях определяют иммуноглобулины класса А.
При анализе результатов МАР — теста определяют процентное соотношение сперматозоидов, на поверхности которых определяются антиспермальные антитела. До 10% сперматозоидов от общего их количества с антителами считаются физиологической нормой.
Получение результата, в котором фиксируются показатели 10 до 50%, дают возможность предположить о наличие диагноза иммунологического бесплодия.
Свыше 50% диагноз считается установленным и является показанием для проведения необходимых методов терапии данного состояния.
Тест латекс-агглютинации. Данный тест является высокочувствительным, позволяет напрямую определить наличие антиспермальных антител в эякуляте, плазме крови либо урогенитальной слизи.
Иммунологическое бесплодие у мужчин: лечение

Первым направлением, которое является главным в терапии иммунологических причин мужского бесплодия, является устранение самой причины, вызвавшей данное патологическое состояние. То есть при наличии инфекционных агентов – проведение их элиминации, при диагностике варикоцеле – проведение оперативного лечения, как и при идентификации паховой грыжи.
Возможно использование лекарственных препаратов, которые обладают иммуносупрессивным эффектом, то есть снижением возможности выработки данных антитела самой иммунной системой. Также может проводиться плазмаферез для очистки данных агрессивных субстанций.
Источник: https://www.eko-blog.ru/articles/muzhskoe-besplodje/diagnostika-1/immunologicheskoe-besplodie-u-muzhchin-prichiny-i-metody-lecheniya/
Иммунологическое бесплодие
Иммунологическое бесплодие – особая форма нарушения репродуктивной функции.
Чаще диагностируется как сочетанный фактор бесплодия. Но встречаются случаи, когда иммунологические нарушения являются основой бесплодности супружеской пары.
Этот вид бесплодия возникает в результате несовместимости генов мужчины женщины, а также при повышении агрессивности антиспермальных антител, в результате чего сперматозоиды теряют способность оплодотворять яйцеклетку. Естественно, в этом случае оплодотворение и/или вынашивание беременности являются невозможными.
Причины возникновения иммунологического бесплодия
- Наличие у кого-либо из супругов антиспермальных антител. Это приводит к тому, что подвижность сперматозоидов замедляется, вследствие чего их возможность проникнуть внутрь яйцеклетки существенно снижается.
 • Совместимость HLA-комплексов супругов.
• Совместимость HLA-комплексов супругов.
Human Leukocyte Antigens – это белки, расположенные на поверхности лейкоцитов, которые абсолютно индивидуальны у каждого человека. Их основная задача – распознавание инородных элементов в клетке и образование антител. После оплодотворения у эмбриона присутствуют HLA-комплексы обоих родителей, и в организме женщины запускаются процессы, позволяющие распознать плод и начать «ухаживать» за ним: питать, снабжать кислородом и прочее. В случае схожести антигенов супругов организм матери не видит никаких необычных клеток, и поэтому зачатия не происходит, и/или беременность замирает.
Диагностика иммунологического бесплодия
Сегодня для диагностики иммунологического бесплодия назначают такие исследования:
Проба Курцрока-Миллера.
Цель этого исследования – выяснить, у кого из супругов возникло иммунологическое нарушение, а также определить, есть ли проникновение сперматозоидов в цервикальную слизь женщины и насколько долго они сохраняют там свою подвижность и дееспособность.
Посткоитальный тест Шуварского-Гунера. Это исследование позволяет определить количество и подвижность сперматозоидов в цервикальной слизи и влагалище через определенный промежуток времени после полового контакта.
HLA-типирование.
Проводится для определения и сравнительного анализа HLA-фенотипа супругов путем выделения HL-комплексов из образцов их крови. Данная диагностика характеризует не только детородный потенциал, но и предрасположенность к какому-либо заболеванию (например, сахарный диабет, аутоиммунные заболевания).
Способы лечения иммунологического бесплодия
Выбор способа лечения иммунологического бесплодия, естественно, зависит от причины его возникновения.
В случае если проблема в наличии антиспермальных антител, применяется терапия глюкокортикостероидами, после чего проводится курс плазмофореза.
Если причина бездетности – HLA-совместимость, то для стимуляции выработки антител, крайне необходимых для нормального вынашивания беременности, в организм супруги специалисты вводят лимфоциты мужа путем подкожных инъекций – активная иммунизация, а также внутривенно вводятся иммуноглобулины – пассивная иммунизация. Эффективность иммунолимфоцитотерапии – около 1,5-6 месяцев, иимуноглобулинотерапии – не более 2-х месяцев.
Увы, иногда классическое лечение не приводит к желаемому результату. Ведь иммунная система каждого человека абсолютно индивидуальна.
Поэтому наряду с основными видами лечения необходимо применение вспомогательных методов терапии.
Например, метод искусственной инсеминации позволяет решить проблему «шеечного» бесплодия, а метод ЭКО помогает определить качество эмбрионов, что значительно повышает вероятность наступления беременности.
Безусловно, иммунологическая бездетность – достаточно сложная, но не безвыходная ситуация. Специалисты нашей клиники сделают все возможное для преодоления проблем иммунологического и любого другого вида бесплодия.
Источник: https://reprod.ru/my-lechim/lechenie-besplodiya/informatsiya/immunologicheskoe-besplodie/
Иммунологический фактор бесплодия
Иммунологическое бесплодие диагностируют у 5-15% мужчин и женщин в возрасте до 38 лет. АСАТ выявляют чаще у женщин – около 32%, реже у представителей сильного пола – 15%.
Причины иммунологического бесплодия
Иммунологическое бесплодие подразделяется на женское и мужское. Выделяются три вида АСАТ: иммуноглобулины класса IgG, IgА и IgM. Они могу быть лишь у одного партнера или же сразу у обоих.
Иммуноглобулины содержатся: в сыворотке крови, в слизистых оболочках, во внутриматочном содержимом, в железах внутренней секреции и др. Уровень повреждения сперматозоидов будет зависеть от ряда факторов. Таких как концентрация, количество, класс антител и от структур поврежденных сперматозоидов.
Иммунологическое бесплодие у женщин
Для женщин характерны все три типа иммуноглобулинов, мужчина больше присуще IgG и IgA
Причины появления иммунологического бесплодия в женском организме изучены гораздо слабее, чем у мужчин. Сперматозоиды – чужеродные тела, проникающие в женский организм.
Природой предусмотрена защита от подобного проникновения — система иммуноподавления.
В идеале антитела женщины должны предохранять остальные органы от проникновения чужеродных тел, но случаются сбои, женская иммунная система начинает атаковать сперматозоиды партнера, в результате беременность не наступает.
Выделают ряд причин нарушения иммунной функции АСАТ:
- Аллергия;
- Половые инфекции (например, герпес, гонорея, хламидиоз);
- Нарушение гормонального и иммунного фона (генитальный эндометриоз);
- Хронические заболевания половых органов.
Иммунологическое бесплодие у мужчин
Механизм развития иммунологического мужского бесплодия удивителен. Мужской организм вырабатывает антитела на собственные сперматозоиды.
К причинам подобного нарушения относят:
Инфекции половой системы (например, хламидии, вирусы папилломавируса);
- Следствия травмы или операции;
- Хронические заболевания (простатит);
- Нарушение анатомии (паховая грыжа, перекрут яичка).
Диагностические процедуры
Оба партнера должны пройти обследование для установления здоровья в плане производства яйцеклеток и спермы. Так исключаются иные заболевания.
После сдается множество анализов: крови, жидкостей женских половых путей, спермы. Эти анализы необходимы для выявления антиспермальных антител в организме.
Существует огромное количество тестов, стандартов диагностики и трактования полученных результатов.
Применяются такие методы:
- проба Шуварского;
- MAR-тест;
- Проба Курцрока–Миллера;
- Тест по Буво–Пальмеру.
Единого алгоритма выявления иммунологического бесплодия, на сегодняшний день не разработано.
Механизм воздействия АСАТ
Пользуясь специальными методами иммунофлюоресценнции можно выявить АСАТ, а также определить места их присоединения к сперматозоидам.
Антитела класса IgG обычно крепятся к головке и хвосту сперматозоида, IgM сосредотачиваются у хвоста, а IgA могут присоединяться к хвосту, гораздо реже к головке.
Если АСАТ крепятся к хвосту сперматозоида, то они затрудняют движение, но не особо мешают оплодотворению. Антитела, соединяющиеся с головкой, блокируют возможность размножения.
Лечение иммунологического бесплодия
К сожалению, в большинстве случаев, лечение малоэффективно. Полное образование АСАТ исключить невозможно, но снизить их количество реально.
Применяется ряд процедур:
- Иммуносупрессивная терапия. Она снижает число антиспермальных антител в организме, увеличивает метаболизм иммуноглобулинов.
- Для мужского бесплодия применяется лечение андрогенами. Оно увеличивает тестостерон, который отвечает за активность сперматозоидов.
- .Метод ИСМ (искусственная инсеминация). Женщине эндоскопически вводится сперма партнера.
- Применяется ЭКО. Это специальные вспомогательные репродуктивные технологии, когда оплодотворение идет вне организма матери.
Источник: http://net-besplodiyu.ru/immunologicheskoe-besplodie.html
Иммунологическое бесплодие у мужчин, причины и методы лечения
По статистике, иммунный фактор становится причиной невозможности зачать ребенка в 10 % случаев.
Диагноз иммунологическое бесплодие у мужчин ставится, если фиксируется наличие в организме антиспермальных антител (аббревиатура АСАТ), которые обнаруживаются в эякуляте и в сыворотке крови.
Иными словами, иммунная система воспринимает собственные сперматозоиды как «чужие», в результате чего снижается их подвижность, осложняется проникновение в матку и оплодотворение.
Причины иммунологического бесплодия у мужчин
В большинстве случаев иммунная реакция мужского организма на антигены спермы происходит в том случае, когда они попадают в кровь. Это происходит в следующих ситуациях:
- травма, особенно сопровождающаяся разрывом семенных канальцев;
- операции на органах малого таза и мошонке;
- анатомические патологии (грыжа в паху, крипторхизм, варикоцеле);
- урогенитальные инфекции, особенно хламидии, вирусы герпеса и папилломы;
- хронические болезни, сопровождающиеся воспалением (орхит, простатит).
 Существует немало лабораторных тестов, позволяющих достоверно установить наличие антиспермальных антител
Существует немало лабораторных тестов, позволяющих достоверно установить наличие антиспермальных антител
Антиспермальные антитела никак себя не проявляют, поэтому единственный симптом их наличия – невозможность зачатия на протяжении определенного периода (обычно года). При выявлении причин бесплодия супругам назначаются исследования, среди которых и те, которые призваны подтвердить или опровергнуть наличие иммунного фактора:
- Спермограмма – исследование спермы на предмет способности к оплодотворению.
- MAR-тест, предполагающий определение доли тех сперматозоидов, которые несут АСАТ. Нормой считаются показатели менее 10 %; если же обнаруженное количество антиспермальных антител превышает 50 %, ставится диагноз иммунного бесплодия.
- Посткоитальный тест, позволяющий оценить, насколько сперматозоиды совместимы со слизью шейки матки. Тест проводится перед овуляцией, не позже чем через 6 часов после коитуса.
- Пенетрационный тест для оценки проникающей способности сперматозоидов. С этой целью в пробирке при определенных температурных и временных условиях соединяются шеечная слизь и эякулят.
- Тест Фриберга, позволяющий напрямую определить уровень агглютинации (выпадения в осадок несущих антигены клеток) в семенной плазме, сыворотке крови.
Лечение иммунологического бесплодия
Корректировать иммунологическое бесплодие у мужчин — задача сложная. В некоторых случаях после устранения ведущих причин (например, инфекций) оно исчезает самопроизвольно, но чаще требуется продолжительное лечение, которое далеко не всегда бывает эффективным. Его основные методы:
- иммуносупрессия (подавление иммунитета) с помощью цитостатиков и глюкокортикоидов;
- эфферентная терапия: плазмаферез – процедура очистки крови с целью выведения антиспермальных антител;
- искусственная инсеминация.
Однако нередко эти методы оказываются неэффективными в силу разных причин. Например, доказано, что иммуносупрессивная терапия улучшает показатели возможности зачатия лишь в половине случаев. Ее эффективность зависит от длительности лечения кортикостероидами, которые, при этом, при продолжительном приеме вызывают немало осложнений (среди которых, скажем, снижение костной плотности).
В таких случаях основной способ преодолеть иммунологическое бесплодие – ЭКО, но лишь тогда, когда есть сперматозоиды способные оплодотворить яйцеклетку, но при этом не достигают ее.
Если же такая способность не сохранилась, применяют другую вспомогательную репродуктивную технологию – ИКСИ.
Она предполагает, что отобранный качественный сперматозоид вводится непосредственно в яйцеклетку, а не соединяется с ней в пробирке, как при экстракорпоральном оплодотворении, а потому для возможного зачатия методом ИКСИ требуется только одна мужская клетка.
Источник: http://ekomed.info/muzhskoe-besplodie/immunologicheskoe-besplodie-u-muzhchin-prichiny-i-metody-lecheniya.html
Иммунологическое бесплодие
Иммунная система защищает человеческий организм от болезнетворных и вредоносных бактерий и вирусов. Но в некоторых случаях, из-за ее повышенной активности или сбоя в работе могут возникнуть серьезные проблемы с зачатием ребенка.
Данная патология известна как иммунологическое бесплодие, которым страдают как женщины так и мужчины. Основную негативную роль играют антитела, оказывающие антиспермальное действие и вызывающие нарушение фертильности сперматозоидов.
Бесплодие, связанное с иммунологическим фактором, диагностируется у 5% пар, у которых по тем или иным причинам не наступает беременность.
Что такое иммунологическое бесплодие
Иммунологическим бесплодием считается невозможность зачатия у отдельно взятой пары, при отсутствии любых репродуктивных и соматических отклонений. Таким образом, мужчина и женщина, обладающие хорошим здоровьем и потенциально пригодные к зачатию, не в состоянии забеременеть.
Главной причиной такого состояния является индивидуальная непереносимость отдельных компонентов, содержащихся в биологических жидкостях партнеров. Женский организм воспринимает сперму конкретного мужчины как чужеродный состав.
Единственным способом забеременеть остается только смена половых партнеров.
Следует помнить, что невосприимчивость к отдельным компонентам спермы развита не только в женском организме. Современные исследования доказали, что сперматозоиды могут обезвреживаться не только в женских половых путях, но и в мужских яичках, по аналогии с аутоиммунным процессом.
Клиническая картина иммунологического бесплодия указывает на сохранение эректильных способностей и активности сперматогенеза у мужчин. Нормальные функции женского организма также сохраняются. Но, несмотря на это, полноценные половые акты не могут вызвать наступление беременности. Это главная причина патологии, которую невозможно распознать в течение длительного времени.
Причины иммунологического бесплодия у женщин
Антиспермальные тела обнаруживаются в женском организме чаще, чем у мужчин. В нормальном состоянии они устраняют неполноценные сперматозоиды.
Но, если их количество значительно превышает норму, создается серьезное препятствие оплодотворению.
Часто выработка собственных женских антител происходит из-за попадания в организм мужской спермы, также содержащей антитела. Иммуногенные свойства такой спермы возрастают.
Кроме того, антиспермальные антитела вырабатываются в женском организме под действием ряда факторов, связанных с урогенитальными инфекциями.
Одной из причин считается высокая концентрация лейкоцитов в мужской сперме, при наличии неспецифического бактериального простатита.
Действие женских антиспермальных тел проявляется в неспособности сперматозоидов к проникновению в матку через цервикальную слизь шейки.
Серьезной причиной патологии может стать наличие в матке вирусов и условно-патогенных организмов в течение продолжительного времени. Они препятствуют созданию барьера, защищающего зародыш от атакующих его антител.
Иммунологический конфликт организмов проявляется при гемолитической болезни у плода. Она обусловлена присутствием на эритроцитах плода резус-фактора, унаследованного от отца, являющегося специфическим антигеном.
В материнской крови он отсутствует, поэтому начинается выработка антител, направленных против эритроцитов плода и вызывающих их разрушение.
Как правило, для первого плода такая ситуация не опасна, однако следующий эмбрион уже может серьезно пострадать.
Причины у мужчин
Иммунологическое бесплодие у мужчин нередко развивается в результате травмирования яичек, во время которого повреждаются семенные канальцы. Из-за этого антигены попадают в кровь, вызывая сбой иммунной системы. При серьезном повреждении происходит замещение функциональной ткани, вырабатывающей сперматозоиды, соединительной тканью.
Если повреждения менее тяжелые, то в этом случае происходит естественный восстановительный процесс целостности гематотестикулярного барьера и дальнейшего вырабатывания спермы. Однако после травмы организм начинает выработку специфических антиспермальных антител. Циркулируя в крови, они препятствуют созреванию сперматозоидов.
Таким образом, иммунной атаке оказываются подвержены все сперматозоиды, независимо от того, травмированное яичко или здоровое. Они становятся менее подвижными, происходит их агглютинация или склеивание. Проникновение в матку через цервикальный канал становится невозможным.
Кроме того, нарушается акросомальная реакция, исключающая даже искусственное оплодотворение яйцеклетки.
Серьезной причиной мужского аутоиммунного бесплодия считается наличие урогенитальных инфекций. Перекрестная реакция вызывает выработку антител не только в отношении инфекционного агента, но и в отношении нормальных сперматозоидов.
Диагностика иммунологического бесплодия
С целью достоверного диагностирования назначается проведение специальных посткоитальных тестов и проб, для определения двигательной активности сперматозоидов в слизи цервикального канала.
Классическим тестом является проба Шуварского-Гунера, в процессе которой исследуется состав и структура слизи, находящейся в канале шейки матки и заднем влагалищном своде. Он проводится через два часа после семяизвержения. Суть теста заключается в определении жизнеспособных сперматозоидов, содержащихся в цервикальной и влагалищной слизи.
Результаты оцениваются по количеству активных сперматозоидов, попавших в поле зрения микроскопа. Если их количество превышает 10, тест считается положительным. При сомнительном тесте этот показатель составляет менее 10.
И, наконец, отрицательный тест указывает на полное отсутствие жизнеспособных сперматозоидов, что свидетельствует об иммунологическом бесплодии.
Тест Курцрока-Миллера напоминает предыдущее исследование, с той разницей, что для проверки используются не естественные условия, а искусственная среда. У женщины и мужчины производится забор слизи из внутренних половых органов и сперматозоидов.
Они совмещаются между собой при постоянном температурном режиме в 37 градусов, позволяющем исключить неблагоприятные воспалительные и инфекционные факторы. В слизи, помещаемой под микроскоп, содержится сперма полового партнера и донорская здоровая сперма.
Наблюдение, проводимое в течение шести часов, определяет степень подвижности каждой из них. Если присутствует иммунологическое бесплодие, подвижность проверяемых сперматозоидов будет значительно ниже по сравнению с донорскими или ее не будет вовсе.
Результаты теста подтверждаются с помощью проведения перекрестного исследования.
Лечение
Проблему иммунологического бесплодия преодолеть достаточно тяжело. Тем не менее, существуют способы повышающие вероятность выздоровления:
- Кондом-терапия, полностью исключающая незащищенные половые контакты. При длительном соблюдении данного условия, сенсибилизация женского организма к компонентам спермы понижается. Через время можно попытаться забеременеть естественным путем.
- Применение гипосенсибилизирующей терапии. В этом случае иммунологическое бесплодие лечится глюкокортикоидными гормонами и антигистаминными препаратами, вводимыми женщине в течение недели.
- Иммунотерапия.
- Внутриматочная инсеминация отмытых сперматозоидов.
- Экстракорпоральное оплодотворение.
Источник: https://ginekologiyainfo.ru/besplodie/immunologicheskoe-besplodie.html
Иммунологическое бесплодие: лечение, диагностика и причины
Впоследние годы во многих странах мира увеличивается число пар с бесплодием в браке. Это одна из главных проблем репродуктивной медицины.
Ухудшение экологии, раннее начало половой жизни, хронические урогенитальные воспалительные заболевания, снижение иммунитета приводят к нарушениям репродуктивной функции.
Появление методов вспомогательных репродуктивных технологий, в том числе экстракорпорального оплодотворения (ЭКО), позволило повысить эффективность лечения женского и мужского бесплодия. Однако, несмотря на все достижения медицины, неудачные исходы ЭКО составляют, по разным данным, от 50 % до 70 %.
Наиболее частыми причинами бесплодия у женщин считаются трубно-перитонеальный фактор, эндокринные расстройства, анатомические дефекты репродуктивных органов. У мужчин часто выявляется уменьшение доли наиболее активных и морфологически правильно сформированных сперматозоидов.
Есть семьи, которые буквально грезят ребенком, но завести его никак не могут. Иммунологический подход уже помог многим бездетным парам стать родителями.
У 10–15 % бесплодных пар не удается выявить объективных причин нарушений репродуктивной функции, и в таких случаях выставляется диагноз бесплодия «неясного генеза».
Многие специалисты предполагают, что зачастую причина такого бесплодия — нераспознанные иммунные нарушения. Конечно, они могут сочетаться с другими формами бесплодия, например, с воспалительными процессами и эндокринной патологией.
Иммунная система матери существенно изменяется. Формируется иммунологическая толерантность к антигенам плода. Это совершенно необходимое условие для имплантации и дальнейшего развития эмбриона.
- наличие антител (АТ) к антигенам собственных тканей (антифосфолипидные и антинуклеарные АТ) или АТ к хорионическому гонадотропину человека, ХГЧ. Это может оказывать неблагоприятное влияние на имплантацию эмбриона и вынашивание беременности.
- нарушение формирования толерантности к антигенам (аллоантигенам) плода.
Иммунные нарушения могут приводить к дефекту имплантации эмбриона даже при хороших эмбриологических показателях, что остается неразрешимой задачей при экстракорпоральном оплодотворении.
Многие иммунологи полагают: для беременных характерен феномен иммунитета гуморального типа, когда выработка АТ перевешивает цитотоксическую активность лимфоцитов. Перестройка иммунной системы начинается уже в лютеиновой фазе цикла и регулируется цитокинами.
В чем же причина того, что иммунная система матери отторгает плод? Еще в середине прошлого века известный английский ученый Питер Брайан Медавар назвал плод «аллотрансплантатом в организме матери», то есть наполовину чужим ей «органом».
Действительно, эмбрион несет чужие для матери антигены отца и, по всем законам иммунологии, должен быть отторгнут. В большинстве случаев этого не происходит, потому что иммунная система матери существенно изменяется. Формируется иммунологическая толерантность к антигенам плода.
Это совершенно необходимое условие для имплантации и дальнейшего развития эмбриона. Аллоантигенраспознающие Т-лимфоциты матери перестраиваются и позволяют прижиться наполовину чужому эмбриону.
Однако в некоторых случаях иммунная система матери бывает слишком агрессивна к эмбриону, либо эмбрион не защищен специфическими АТ либо факторами, которые прикрывают его от иммунного надзора материнского организма.
Ключевая функция блокирующих факторов, главные из которых АТ, — подавлять активацию тех клеток иммунной системы матери, которые способны распознавать отцовские антигены и отторгать плод. Блокирующие факторы вырабатываются у женщины в ответ на антигены мужчины при регулярной половой жизни партнеров.
Возможные причины недостаточной продукции блокирующих факторов:
- Высокое сходство партнеров по отдельным НLA-антигенам. Сходство более чем на 50 % — неблагоприятно влияет на репродукцию, иммунная система женщины не реагирует на клетки партнера как на чужеродные, и прикрывающие эмбрион АТ не нарабатываются в достаточном количестве.
- Наиболее высокое сходство по HLA-антигенам регистрируется у близких родственников, например близнецов. Но иногда и у обычных партнеров выявляется высокое сходство по НLA-антигенам, этакое родство душ на генетическом уровне.
- Хронические воспалительные заболевания (в первую очередь гинекологические), которые постоянно стимулируют иммунную систему продуцировать провоспалительные цитокины.
Дефицит продукции блокирующих факторов связан с бесплодием.
Причем как с первичным бесплодием — когда беременность не наступает, так и с вторичным — когда беременность не развивается или заканчивается выкидышами.
Цитотоксические клетки — друзья или враги?
Другой неблагоприятный фактор для вынашивания беременности — это повышение содержания в сыворотке крови женщины активированных цитотоксических клеток (лимфоцитов). В норме они всегда присутствуют в периферической крови и защищают организм от чужеродных, мутирующих или инфицированных вирусами клеток.
Поскольку плод наполовину чужероден для иммунной системы матери, цитотоксические клетки распознают чужие антигены и способны повреждать трофобласт, что приводит к нарушению плацентации и потере плода.
С целью снижения повышенного количества цитотоксических клеток рекомендуется использовать терапию иммуноглобулином, который связывается с рецепторами на клетках и, таким образом, препятствует их негативному воздействию.
Новый шаг в лечении иммунологического бесплодия
Для выявления иммунных факторов бесплодия супруги проходят обследование для определения степени их иммунологической совместимости.
Кроме HLA-антигенов исследуется содержание блокирующих факторов в сыворотке крови и количество цитотоксических клеток в периферической крови женщины, а также уровень пролиферативного ответа иммунных клеток женщины на лимфоциты партнера.
При низком иммунном ответе и недостаточной продукции блокирующих факторов женщине назначается процедура аллоиммунизации лимфоцитами партнера (АИЛ).
Как лечить иммунологическое бесплодие? Метод аллоиммунизации был разработан в США в 90‑х годах прошлого столетия и применяется в центрах репродуктивной медицины в России и за рубежом. В России метод аллоиммунизации также называют лимфоцитотерапией и проводят по различным схемам. Большие дозы лимфоцитов партнера могут вводить внутривенно, внутримышечно, подкожно и внутрикожно.
Иммунизация женщины аллогенными лимфоцитами мужа повышает эффективность узнавания мужских HLA-антигенов специфическими В-клетками эндометрия, в результате продуцируются блокирующие факторы и механизм сохранения беременности активируется вовремя.
В НИИ фундаментальной и клинической иммунологии (Новосибирск) разработана модификация данного метода и получена лицензия на проведение аллоиммунизации лимфоцитами партнера. Лимфоциты, выделенные из крови партнера, вводят подкожно в межлопаточную область женщине.
Процедура проводится в соответствии с менструальным циклом пациентки (один раз в цикл) и повторяется от 3 до 6 раз в зависимости от степени восстановления иммунного ответа (по иммунограмме).
В лаборатории клеточной иммунотерапии института прошли обучение специалисты из Красноярска, Томска, Тюмени, Челябинска и Твери.
Приближая материнство
Исследования показали, что метод АИЛ обладает выраженным иммунокорригирующим эффектом, повышает эффективность лечения бесплодия как в естественном цикле, так и при экстракорпоральном оплодотворении. За время проведения АИЛ ни в одном центре не было зарегистрировано серьезных осложнений у матери или ребенка.
По нашим данным, при достижении нормативных значений иммунограммы (высокий пролиферативный ответ клеток, достаточная продукция блокирующих факторов, отсутствие высокого содержания цитотоксических клеток) беременность наступает значимо чаще.
За период работы в лаборатории было обследовано более 5000 супружеских пар и половине из них проведено лечение по предложенной методике.
В итоге беременность наступила у 46 % пар в естественном цикле и у 51 % пар, имеющих 2 и более неудачные попытки ЭКО в анамнезе.
Таким образом, иммунологическое бесплодие — это не повод для отчаяния, а лишь долгий путь к материнству.
Источник: https://www.katrenstyle.ru/articles/journal/diagnosis_treatment/immunologicheskoe_besplodie
Иммунологическое бесплодие у мужчин
Мало изученным вопросом в области репродуктивной медицины является мужское бесплодие иммунологическое. Существуют только предположения, касательно причин развития данной патологии.
Мужское иммунологической бесплодие – это диагноз, который ставится в 10% случаев бесплодным парам. Сравнивая с женщинами, именно у мужчин такая проблема обнаруживается чаще, при этом ее развитие связывают с образованием антиспермальных клеток в организме.
Что такое антиспермальные клетки?
В медицине такие клетки называют антиспермальные антитела или АСАТ. Они могут вырабатываться как в женском, так и в мужском организме.
АСАТ влияют на блокировку сперматогенеза, то есть, замедляется подвижность сперматозоидов, нарушается акросомальная реакция, фертилизация и капацитация.
Обращая внимание на эти термины, можно сказать, что процесс слияния сперматозоида с яйцеклеткой не происходит, другими словами, не случается зачатие.
Бывали случаи, когда при таком диагнозе эмбрион приживался, и развивался в положительной динамике. Но, несмотря на это, антиспермальные клетки не останавливают своего воздействия. Так или иначе, у женщины развивается серьезный токсикоз, диагностируются патологии плода, случаются самопроизвольные аборты.
Иммунологический фактор бесплодия у мужчин – что это и какие причины?
Подобная патология у мужчины чаще всего диагностируется по причине получения травмы яичек. К результатам травмирования стоит отнести:
- Разрыв капилляров;
- Разрыв семенных каналов.
При вышеописанных явлениях повышается риск проникновения антигенов в кровь, из-за чего иммунитет дает свой ответ в качестве такой реакции. Образованные антитела не дают возможности случиться зачатию, вследствие чего диагностируется мужское бесплодие.
В результатах спермограммы возможно присутствие такого показателя, как агглютинация. Это означает, что под воздействием АСАТ сперматозоиды склеиваются между собой. Такие половые клетки не попадают в матку через цервикальный канал, поэтому уместно понятие «нарушение акросомальной реакции». Если ее нет, то даже экстракорпоральное оплодотворение не будет являться решением проблемы.
Иммунологический фактор бесплодия у мужчин – это не только последствие травмы. Часто патология развивается на фоне наличия урогенитальных инфекций. Для борьбы с инфекций организм продуцируется антитела, которые не только блокируют инфекцию, но и негативно воздействуют на сперматогенез.
Иммунологическое бесплодие у мужчин – отзывы о диагностике
Существует несколько диагностических процедур, способных выявить иммунологический фактор бесплодия у мужчины, это:
- МАР-тест обычно назначается совместно со спермограммой. С помощью такого анализа можно более тщательно рассмотреть качественные характеристики сперматозоидов. Если выявлены показатели, говорящие о наличии АСАТ, для подтверждения диагноза пациенту назначают ИФА-тест;
- Посткоитальный тест делается для выявления реакции мужских половых клеток на слизь. Если при контакте со слизью активность сперматозоидов снижается, то результат теста будет отрицательным. Проводя такой анализ, нужно учитывать, что его результаты не во всех случаях являются достоверными на 100%;
- Тест латекс-агглютинации делается в редких случаях, так как до сих пор полностью не изучен. К преимуществам такой диагностики стоит отнести возможность прямого определения антиспермальных антител в крови, плазме, слизи или сперме.
При диагнозе иммунологическое бесплодие у мужчин, лечение будет назначаться, исходя из причин патологии и результатов обследования.
Источник: https://types-of-infertility.ru/immunologicheskoe-besplodie-u-muzhchin.html
Иммунологическое бесплодие: причины, лечение, последствия
Иммунологический фактор бесплодия является ключевой причиной отсутствия беременности в 5-15% случаев бесплодия в паре. При этом частота выявления иммунологического фактора бесплодия у мужчин составляет до 15%, у женщин — до 32%, в связи с чем иммунологическое бесплодие условно разделяют на два вида: мужское и женское.
Что такое «иммунологический фактор бесплодия», кто «виноват» и что делать в данной ситуации.
Иммунологическая справка
Иммунологическое бесплодие — нарушение репродуктивных способностей пары в результате поражения мужских половых клеток — сперматозоидов антиспермальными антителами (АСАТ).
АСАТ — иммуноглобулины, белки, которые может вырабатывать наша иммунная система.
Антиспермальные антитела могут образовываться как в мужском организме — в крови и/или эякуляте, и приводить к нарушению сперматогенеза и снижению подвижности сперматозоидов; так и в женском — в крови, среде цервикального канала, они обездвиживают сперматозоиды, тем самым препятствуя процессу оплодотворения. В медицинской практике зафиксированы случаи, когда АСАТ выявляют и у мужчины, и у женщины в паре. В чем причины?
Причины появления АСАТ у мужчин
Образование антиспермальных тел (АСАТ) у мужчины начинается в момент образования спермы — на этапе полового созревания. Антигены спермы — «новички» в мужском организме и — по идее — должны вызывать защитную реакцию у иммунной системы. Так и было бы, если бы сперматозоиды попадали в кровь, но они находятся в некой «изоляции» и могут «вырваться» только в «экстренных случаях»:
- анатомические нарушения (паховая грыжа, варикоцеле, обструкция семявыносяших путей, крипторхизм, перекрут яичка, агенезия семявыносящих протоков);
- инфекции, передающиеся половым путем;
- травмы и операции на органах малого таза, мошонки;
- хронические воспалительные заболевания (простатит, эпидидимит, орхит);
В перечисленных ситуациях биологический барьер между кровеносными сосудами и семенными канальцами разрушается, «новички» попадают в кровь — организм воспринимает незнакомые клетки как враждебные и защищается.
Действие АСАТ на репродуктивную функцию мужчины
Специалисты выделяют несколько видов мужских антиспермальных антител, в зависимости от их действия:
- спермоиммобилизирующие — частично или полностью обездвиживающие сперматозоиды;
- спермоагглютинирующие — «склеивающие» сперматозоиды друг с другом, эпителиальными клетками, макрофагами, фрагментами разрушенных клеток или комками слизи.
Оба вида могут препятствовать оплодотворению и, в ряде случаев, приводят к бесплодию.
Причины появления АСАТ у женщин
Сперматозоиды — «чужаки» для организма женщины, и, по идее, должны вызывать защитную реакцию у иммунной системы. Но если бы так происходило — женщины не беременели бы вовсе. Защитная реакция не происходит, потому что клетки влагалища препятствуют проникновению «чужаков» в иммунную систему.
Исключение могут составлять следующие случаи:
- инфекции, передаваемые половым путём,
- хронические воспалительные заболевания половых органов,
- генитальный эндометриоз,
- аллергические заболевания.
При перечисленных заболеваниях женский организм может начать бороться со сперматозоидами — возникает иммунологический фактор бесплодия.
Диагностика иммунологического фактора бесплодия
Подтверждение диагноза «иммунологический фактор бесплодия» включает несколько этапов: обследование мужчины — анализ крови и спермограмма на наличие антиспермальных антител в эякуляте; обследование женщины — исследование цервикальной слизи и анализ крови на антиспермальные антитела; обследование на совместимость партнеров:
- посткоитальный тест, или проба Шуварского: определение совместимости сперматозоидов и шеечной слизи.
- MAR-тест: определение количества сперматозоидов, покрытых антиспермальными антителами. Если более 50% подвижных сперматозоидов покрыты АСАТ — диагностируется иммунологический фактор бесплодия.
- проба Курцрока—Миллера (пенетрационный тест): определение проникающей способности сперматозоидов.
- тест Буво—Пальмера (перекрестный пенетрационный тест): подтверждение пробы Курцрока—Миллера. Обследование предполагает исследование спермы будущего отца и спермы мужчины-донора.
Лечение иммунологического фактора бесплодия
Мужской иммунологический фактор бесплодия преодолевают с помощью вспомогательных репродуктивных технологий (ВРТ), в частности — ICSI-MAQS (микроскопический анализ качества сперматозоидов для интрацитоплазматической инъекции в яйцеклетку) или PICSI (физиологический выбор лучшего сперматозоида для интрацитоплазматической инъекции в яйцеклетку) в рамках программы экстракорпорального оплодотворения (ЭКО).
Женский иммунологический фактор бесплодия может быть излечен консервативным способом — рекомендуют кондом-терапию или медикаментозное лечение, направленное на подавление продукции АСАТ у партнеров.
Если лечение неэффективно, целесообразнее планировать беременность с помощью вспомогательных репродуктивных технологий — программы внутриматочной инсеминации (ВМИ).
При отсутствии эффекта от инсеминации рекомендуют ЭКО с применением ICSI-MAQS (микроскопический анализ качества сперматозоидов для интрацитоплазматической инъекции в яйцеклетку) или PICSI (физиологический выбор лучшего сперматозоида для интрацитоплазматической инъекции в яйцеклетку).
В случае сочетанного иммунологического бесплодия в паре также помогают вспомогательные репродуктивные технологии.
Источник: https://www.ma-ma.ru/encyclopedia/information-articles/immunologicheskoe-besplodie-klinika-mama/
Иммунологический фактор бесплодия у мужчин
Иммунологический фактор бесплодия у мужчин – одна из наименее изученных причин бесплодия в современной медицине. На его долю приходится около 10% всех бесплодных браков. Мужское бесплодие такого типа встречается намного чаще, чем у женщин, и обусловлено оно образованием в организме антиспермальных антител (АСАТ).
При каждлм половом акте организм женщины получает множество «чужих» клеток, которыми являются зрелые сперматозоиды. При отсутствии сбоев иммунной системы, её защитные иммунные клетки (лимфоциты) воспринимают мужские сперматозоиды, как «свои» клетки.
Различные иммунные нарушения становятся причиной того, что лимфоциты женщины стремятся уничтожить сперматозоиды, принимая их за «чужаков».
Антиспермальные антитела способствуют блокированию сперматогенеза, нарушению подвижности сперматозоидов, содержащихся в эякуляте, кроме того, они препятствуют акросомальной реакции, осложняют фертилизацию, капацитацию, связывание с zona pellucida.
Как итог — слияния яйцеклетки и сперматозоида не происходит, что препятствует нормальному оплодотворению яйцеклетки.
Иногда эмбрион всё же приживается, отмечается положительная диагностика беременности, но антиспермальные антитела продолжают свою разрушительную деятельность в женском организме, что заканчивается токсикозом беременных, патологиям развития плода, а также приводит к самопроизвольному аборту.
Причины возникновения мужского иммунологического бесплодия
Иммунологическое бесплодие у мужчин чаще всего наступает вследствие травмы яичка – тупой или острой. Очень часто подобные травмы сопровождаются разрывом капилляров и семенных канальцев. Из-за этого антигены попадают в кровь, что становится причиной соответствующего иммунного ответа.
Таким образом, после травмы в крови и сперме начинают образовываться антиспермальные антитела, которые препятствуют нормальному образованию сперматозоидов, способствуя развитию мужского бесплодия.
Объектом подобной иммунной атаки, как правило, являются все сперматозоиды, а не только те, что образуются в травмированном яичке.
Присутствие АСАТ препятствует подвижности сперматозоидов, кроме того, антиспермальные антитела способствуют их агглютинации.
Как итог, сперматозоиды не могут проникнуть в матку, минуя цервикальный канал, из-за чего происходит нарушение акросомальной реакции. А без неё невозможно осуществить даже экстракорпоральное оплодотворение.
По различным сведениям, АСАТ присутствуют у 20-40 % мужчин — представителей бесплодных супружеских пар, где бесплодие регистрируется у одного или обоих супругов.
Ещё одна серьёзная причина возникновения антиспермального иммунитета – различные урогенитальные инфекции.
Считается, что образование антиспермальных антител на фоне инфекционных заболеваний обусловлено способностью вирусных, бактериальных и грибковых организмов цепляться к мембране самих сперматозоидов, вызывая при этом перекрестные реакции.
Именно тогда организм вырабатывает антитела, направленные не только против возбудителей инфекции, но и против сперматозоидов.
К числу самых значимых при этом инфекций входят микоплазмы, хламидии, вирусы папилломавируса и герпеса.
Однако, следует принимать во внимание, что антитела, которые вырабатываются против антигенов сперматозоидов, не всегда несут угрозу для их существования.
Насчитывается более сорока антигенов сперматозоидов и семенной плазмы, но на результат оплодотворения яйцеклетки влияют лишь несколько из них.
- Диагностика иммунологического бесплодия у мужчин
Диагностика иммунологического бесплодия у мужчин осуществляется несколькими способами.
1) MAR-тест
MAR-тест является обычным дополнением к анализу спермограммы, которая демонстрирует нормальную подвижность сперматозоидов.
С помощью MAR-теста можно определить, сколько активных сперматозоидов несут на себе антиспермальные антитела.
Сперматозоиды, покрытые антителами, на обычной спермограмме кажутся фертильными, но на самом деле они не способны осуществить оплодотворение яйцеклетки, поскольку этому препятствуют связанные с ними АСАТ.
MAR-тест выполняется одновременно с анализом спермограммы (исследованием эякулята), и его осуществление не требует никаких дополнительных условий. Как правило, при первичном исследовании эякулята устанавливается наличие антител G-класса (MARg).
Иногда считается целесообразным определение также и антиспермальных антител А-класса. Показатели теста до 10% считаются нормой. От 10% до 50% — повод заподозрить патологию, в этом случае обычно назначают дополнительное обследование.
И, наконец, превышение показателя в 50% — явно выраженный иммунный фактор бесплодия.
Если у пациента имеются признаки нарушения подвижности сперматозоидов или ярко выраженной патоспермии, то назначается ещё один анализ спермы (ИФА-тест), целью которого является исследование имеющихся в крови и сперме антиспермальных антител. Выполнение подобного теста рекомендуется также при азооспермии неясного генеза для того, чтобы определить является ли она обструктивной или нет.
2) Посткоитальный тест
Этот тест позволяет определить степень реакции сперматозоидов на слизь, которой покрыта шейка матки. Он осуществляется двумя способами: in vivo (проба Шуварского-Симса-Хюнера) и in vitro (проба Курцрока-Миллера). Оба метода выполняются перед овуляцией на протяжении суток после полового акта.
Первый случай подразумевает исследование содержимого шейки матки и влагалища супруги. Второй — анализ спермы и слизи, взятой из шейки матки. Снижение активности сперматозоидов является отрицательным результатом теста.
Следует учитывать факт, что посткоитальный тест далеко не всегда является абсолютно достоверным.
3) Immunobead-тест
Данный тест проводится аналогично MAR-тесту. Спектры антител, выявляемых в ходе этих тестов, в некоторых случаях являются различными, поэтому результаты анализов спермы у одного и того же мужчины могут иметь расхождения.
4) Тест латекс-агглютинации
Этот тип теста разработан немецкими иммунологами, и в нашей стране является наименее исследованным. Преимущество теста — можно напрямую определить наличие АСАТ в сперме, плазме крови или слизи.
Кроме того, тест латекс-агглютинации обладает высокой чувствительностью.
При этом спектр антител, выявленных в результате данного метода, может отличаться от результатов тестов MAR и immunobead, поэтому, как правило, все типы тестов лучше использовать в качестве взаимодополняющих.
Лечение иммунологического бесплодия у мужчин
Лечение бесплодия у мужчин, вызванного иммунологическими факторами, является очень сложным и зачастую малоэффективным. При установлении наличия у мужчины антиспермальных антител, терапия, в первую очередь, должна быть направлена на устранение причин, вызвавших иммунологический фактор бесплодия. Иногда это способствует самопроизвольному исчезновению АСАТ.
При отсутствии эффективности терапии, направленной на лечение основного заболевания, применяются другие схемы лечения, такие, пероральное введение ферментов, иммуносупрессия цтостатиками и глюкокортикоидными гормонами, инсеминация отмытой спермой.
Однако большинство этих методов либо чревато серьёзными осложнениями, либо является недостаточно эффективными. Тогда помочь бесплодной паре завести потомство позволят лишь два способа, одним из которых является экстракорпоральное оплодотворение.
Но этот метод лечения бесплодия применим только если у сперматозоида, который не может достичь яйцеклетки, ещё осталась способность оплодотворения яйцеклетки.
Если же оплодотворения яйцеклетки не происходит, у бесплодной пары остаётся лишь один шанс – использование такого метода вспомогательной репродуктивной технологии, как ИКСИ.
Источник: http://www.probirka.org/muzhskoe-besplodie/393-besplodieimmunmans.html
Иммунологическое бесплодие
Иммунный фактор бесплодия уступает по частоте другим причинам невозможности забеременеть. Однако он достаточно хорошо исследован, чтобы его диагностировать и успешно преодолеть. Как антиспермальные тела влияют на репродуктивную функцию? Они атакуют сперматозоиды, нарушают их подвижность, прикрепляясь к их головкам и хвостам, уменьшают количество спермиев и даже могут привести к полному нарушению сперматогенеза. Урон, нанесенный антителами, завит от их количества, концентрации и разновидности.
Иммунологическое бесплодие: причины и диагностика
Среди причин, которые могут спровоцировать иммунологическое бесплодие, выделяют аллергические реакции, проблемы с выработкой гормонов, травмы, заболевания органов малого таза в хронической стадии, половые инфекции, в том числе гонорею, герпес и хламидиоз.
Иммунологическое бесплодие: лечение
Предотвратить появление антиспермальных антител не представляется возможным. Однако существуют современные способы снижения их количества, что повышает вероятность зачатия. Среди таких методов терапия антигистаминными средствами, иммуносупрессивная терапия, а также использование в течение некоторого времени барьерных средств контрацепции для снижения титра антиспермальных антител. Эффективностью обладает инсеминация при использовании спермы мужа, а также другие способы искусственного зачатия.
Источник: https://budutdeti.ru/o-besplodii/osnovnye-raznovidnosti-besplodiya/immunologicheskoe-besplodie.html
Иммунологическое бесплодие мужчин: крах надежд или есть выход?
Мужское иммунологическое бесплодие — страшный и непонятный диагноз для каждой пары. Что это? Конец надежды на полноценную семью или начало поиска выхода из лабиринта?
Иммунологическое (аутоиммунное) мужское бесплодие: симптомы и причины
Организм человека устроен таким образом, чтобы все системы и органы работали бесперебойно. И на защиту этой организованной работы встает иммунная система, которая реагирует на любой тревожный сигнал, свидетельствующий о сбое налаженной деятельности организма.
Всегда ли это является стопроцентной гарантией успеха? Зачастую иммунитет спасает одну систему, принося непоправимый вред другой. Следствием такого сбоя и является аутоиммунное бесплодие. Происходит причинно-следственная цепочка: защита организма иммунной системой – нарушение детородной функции мужчины – угроза остаться бездетным навсегда.
С точки зрения физиологии объяснить иммунологическое бесплодие можно так: при травмах, хирургических вмешательствах, воспалительном процессе мошонки нарушается барьер, который создают определенные антитела, и иммунная система вырабатывает антисперматозоиды. Они в свою очередь ставят блок на передвижение сперматозоидов.
В результате сбоев мужские половые клетки в основной массе неактивны и не могут войти в контакт с яйцеклеткой. Мужчина, у которого сохранена эректильная способность, не может при полноценном половом акте оплодотворить яйцеклетку женщины, что является симптомом иммунологического мужского бесплодия.
Диагностика мужского бесплодия – первый шаг к решению проблемы
Универсальным «мужским врачом» очень долго считали уролога, который диагностировал и лечил как заболевания мочеполовой системы, так и проблемы бесплодия.
Иногда мужчины, столкнувшиеся с импотенцией, пониженной эректильной функцией, обращались к врачу-сексопатологу.
Современный же мужчина должен знать, что андролог – врач, занимающийся лечением репродуктивной функции у представителей сильного пола, — поможет ему в постановке диагноза и лечении аутоиммунного бесплодия.
Первый шаг в диагностике – исследование показателей спермы. Необходимо правильно подготовиться к сдаче спермограммы, которую осуществляют при помощи MAR-теста.
Основные рекомендации:
- исключить половые контакты в течение как минимум двух суток, но не более 6-7 дней;
- за неделю до анализа убрать из своего рациона жирную и острую пищу;
- по возможности исключить употребление кофе и полностью отказаться от приема алкоголя;
- не посещать баню, сауну, заменить горячую ванну прохладным душем, потому что перегревание негативно влияет на выработку сперматозоидов;
- за семь дней исключить прием лекарственных препаратов и постараться избежать заражения простудными и острыми респираторными вирусными инфекциями.
Если тест показал от 0 до 25% покрытых иммунными телами сперматозоидов, то его можно считать отрицательным.
Если же результат выявил более высокий показатель, то можно говорить о нарушении способности мужчины к оплодотворению.
При выявлении отклонения от нормы в спермограмме вторым шагом должна стать поэтапная диагностика при помощи УЗИ мошонки и трансректального УЗИ, микробиологического анализа спермы и гормонального исследования.
Лечение иммунологического бесплодия: этапы и прогнозы
Если диагноз подтвердился, то следует помнить, что лечение бесплодных мужчин с аутоиммунными реакциями против сперматозоидов – процесс сложный. Однозначно можно сказать, что главной целью должно стать улучшение сперматогенеза у мужчины.
Во-первых, необходимо устранить все факторы развития аутоиммунного процесса в половой системе, вылечить (если они присутствуют) урогенитальные инфекции. Также следует обратить внимание на наличие травм и повреждений, которые устраняются оперативным вмешательством.
Во-вторых, может быть предложено гормональное и негормональное лечение. Хорошо зарекомендовал себя преднизолон, прием которого улучшает сперматогенез и повышает терапевтический эффект лечения иммунологического бесплодия у мужчин.
Рекомендуем также ознакомиться со статьей мужское бесплодие как ключевой фактор проблем с зачатием. Из нее вы узнаете обо всех причинах неспособности мужчины продолжить род, какие виды мужского бесплодия существуют, по каким признакам можно обнаружить наличие проблемы, как ее диагностируют и лечат, а также о мерах профилактики заболеваний мужской половой системы.
Существует и так называемая «отмывка» сперматозоидов от антител, мешающих оплодотворению, и соединение их с яйцеклеткой. Ее проводят в специализированных клиниках.
В некоторых случаях необходимо сочетание методов, а также лечение, направленное на укрепление иммунитета. Поэтому без посещения врачей не обойтись. Надеяться на народные методы, к сожалению, в этом случае почти бессмысленно.
При отсутствии положительного результата от лечения на протяжении года может быть использовано ЭКО или ИКСИ, которые подразумевают искусственное соединение клеток партнеров в лабораторных условиях. Процедура далеко не из дешевых, но именно она в большинстве случаев позволяет зачать в кратчайшие сроки.
Иммунологическое бесплодие у мужчин — редкий и сложный диагноз. Но не стоит опускать руки! Выход из положения есть всегда, просто на невозможное требуется чуть больше времени.
Источник: http://7mam.ru/immunologicheskoe-besplodie-y-muzhchin/
Причины иммунологического бесплодия
Причиной бесплодия супругов в редких случаях может быть нарушение иммунитета, при котором к сперматозоидам вырабатываются антиспермальные антитела (АСАТ), препятствующие зачатию. Выработка антиспермальных антител и вызванное ими иммунологическое бесплодие отмечается чаще у мужчин.
Причины
Бесплодие, вызываемое нарушениями иммунного ответа, отмечается у мужчин и женщин, причиной его является действие АСАТ на сперматозоиды, которое приводит к снижению их способности оплодотворять яйцеклетку.
В развитии иммунного бесплодия участвуют иммуноглобулины IgA, IgM, IgG. У мужчин сперматозоиды атакуются преимущественно иммуноглобулинами IgA, IgG, у женщин в иммунологическом ответе организма участвуют все 3 вида иммуноглобулинов.
Антитела прикрепляются к мужским половым клеткам, снижая их подвижность, различно. От способа из крепления к сперматозоидам зависит мера их негативного воздействия на оплодотворение яйцеклетки и сама возможность наступления беременности.
- IgG крепятся к головке, хвосту сперматозоида;
- IgM крепятся к хвосту;
- IgA – к хвосту, очень редко – к головке.
Препятствуют зачатию преимущественно иммуноглобулины, которые крепятся к головке мужской половой гаметы. По способу действия выделяют антиспермальные антитела:
- спермоагглютинирующие – иммуноглобулины соединяют сперматозоид друг с другом, клетками иммунной системы, частицами слизи;
- спермолизирующие – разрушающие мужские половые гаметы;
- спермоиммобилизирующие – обездвиживающие сперматозоиды.
Антитела, вызывающие иммунологическое бесплодие, находятся в жидких средах организма. У женщин они обнаруживаются в основном в жидких средах цервикального канала, матки. У мужчин антитела, вызывающие иммунную реакцию, присутствуют в эякуляте.
Причины бесплодия у мужчины
Причинами выработки АСАТ у мужчины могут служить:
- половые инфекции;
- травмы, перекрут яичка;
- варикоцеле – варикозное расширение вен семенного канатика;
- инфекционные болезни половых органов;
- паховая грыжа;
- хирургическое вмешательство на половых органах.
В перечисленных случаях сперматозоиды попадают в кровь, где воспринимаются иммунной системой, как чужеродные, вызывают ответ иммунной системы, которая пытается нейтрализовать «пришельцев», вырабатывая АСАТ.
Причины бесплодия у женщины
Факторами, способствующими возникновению иммунного ответа женского организма на присутствие антиспермальных антител, служат:
- половые инфекции;
- эндометриоз;
- воспалительные заболевания яичников, матки, маточных труб.
Беременность – совершенно уникальное явление. В это время женская иммунная система сосуществует с организмом, лишь наполовину содержащим материнские гены. Другая половина формирующегося плода принадлежит отцовскому организму.
Установлено, что до 15% случаев наступления беременности заканчиваются самопроизвольным ее прерыванием в самые первые дни. Женщина может даже не узнать об этом.
Это явление возникает в результате образования антиспермальных антител в женском организме, которые образуются в ответ на проникновение в половые органы сперматозоидов при коитусе.
Иммунная система женщины воспринимает мужские половые гаметы, как чужеродные, начинает с ними бороться, активно синтезируя АСАТ. Антиспермальные антитела вырабатываются в цервикальном канале, маточных трубах, эндометрии. Повреждающее действие АСАТ на половые клетки мужчины выражается:
- в препятствии непосредственно процессу оплодотворения – снижением подвижности мужских половых гамет, неспособности их проникнуть через оболочку в яйцеклетку, чтобы оплодотворить яйцеклетку;
- в разрушительном влиянии непосредственно на оплодотворенную яйцеклетку – действие АСАТ приводит к утрате жизнеспособности эмбриона, нарушению формирования зародыша.
Диагностика
Единая схема диагностики иммунологического бесплодия не разработана. Диагностические мероприятия направлены на исключение всех других возможных причин бесплодия и используют несколько различных способов диагностики.
Для мужчин проводят исследование крови, спермы для изучения показателей спермограммы. Женщинам для подтверждения диагноза делают анализ на АСАТ в цервикальной слизи и крови. Обязательно проводят анализ на совместимость супругов.
В качестве специфического исследования причин иммунного бесплодия применяют тестирование:
- MAR-тест – подсчет числа мужских гамет, покрытых АСАТ, если оно превышает 50%, ставится диагноз бесплодие;
- посткоитальный тест.
Посткоитальный тест включает пробу Шуварского на совместимость слизи шейки матки со сперматозоидами. Пробу делают in vivo (внутри живого организма). Проводят также пробу Курцрока-Миллера, с помощью которой определяют проникающую способность сперматозоидов in vitro (вне тела).
Для подтверждения диагноза делают тестирование по Буво-Пальмера – перекрестное исследование проникающей способности сперматозоидов. Проводят тестирование со спермой партнера и донора.
Лечение
Лечение иммунного бесплодия – одна из сложнейших задач, так как вызвана сбоем собственной защиты человека, нарушением барьерной функции иммунитета.
Лечение мужчин
Антиспермальные антитела вырабатываются в семенной жидкости, накапливаясь в ней, вызывают снижение активности сперматозоидов. Мужское иммунологическое бесплодие лечат половыми гормонами. Лечение направлено на увеличение концентрации тестостерона, повышение активности половых гамет.
В случае неэффективности консервативного лечения используют метод «одного сперматозоида» по программе ЭКО. В большинстве случаев сразу прибегают к использованию репродуктивных медицинских технологий:
- ICSI-MAQS (ИКСИ) – выбирают качественный сперматозоид с помощью микроскопического метода;
- PICSI – выбирают сперматозоид для введения в яйцеклетку с помощью физиологического метода.
Метод ЭКО в сочетании с ИКСИ, когда для программы ЭКО выбирается лучший сперматозоид, помогает паре стать родителями даже при более чем 50% покрытии сперматозоидов антиспермальными антителами.
Лечение женщин
Женское иммунологическое бесплодие лечат методами, направленными на подавление сенсибилизации иммунной системы. Для нейтрализации антиспермальных антител используют внутривенное введение гамма-глобулина. Этот метод не столь распространен из-за его высокой стоимости.
Более доступный способ лечения иммунологической бездетности заключается в том, что женщине на протяжении 2-6 месяцев вводят подкожно лимфоциты полового партнера для иммунизации.
Одним из возможных способов лечения, позволяющих добиться наступления беременности, является метод искусственной инсеминации. Метод состоит в следующем: женщине с помощью эндоскопа вводится в яичники сперма. Процедура приводит к беременности в 28% случаев. При неэффективности лечения прибегают к ЭКО.
Источник: http://zachatieinfo.ru/besplodie/immunologicheskoe-besplodie-prichiny-diagnostika-lechenie.html