По статистике, только на территории Российской Федерации синуситом болеет около 10 миллионов человек в год, а по статистике ВОЗ, данное заболевание находится на 5-м месте в мире по обращениям за медицинской помощью.
Сразу нужно отметить, что причиной 90 % синуситов являются вирусы, а остальные 10 % распределены между бактериями, хламидиями, микоплазмами. Так как заболевание имеет прямую связь с бактериальной или вирусной инфекцией, то сезонность соответствует сезонности заболеваний. То есть в осенне-весенний период люди болеют синуситами чаще, чем летом.
Особенности маленьких носиков
Объем носовой полости у грудного ребенка меньше, чем у взрослого. Верхний и нижний отделы носовой полости, в отличие от взрослых, несимметричны. Носовые ходы резко сужены, что и приводит к тяжелому течению ринита у новорожденных деток.
Кости наружного носа и перегородка носа у детей до 3 лет не сформированы полностью, по этой причине переломы костей носа бывают редко.
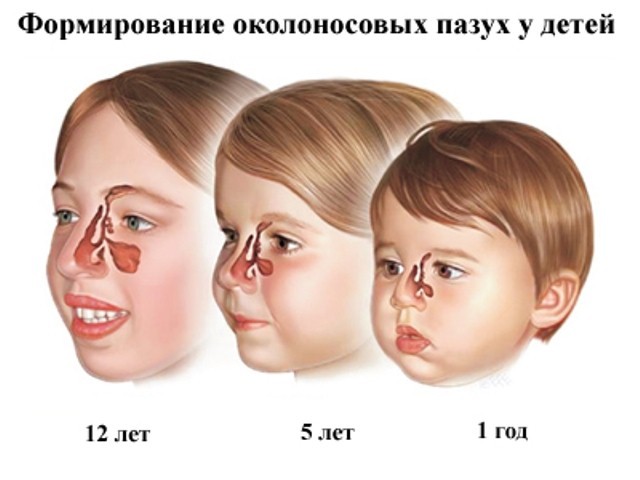
- Околоносовые пазухи у детей формируются вместе с костями лицевого черепа. К рождению малыша у него развита только решетчатая пазуха, в то время как верхнечелюстные, лобные и клиновидные пазухи еще не развиты.
- До 6 лет лобные и клиновидные пазухи растут медленно, после 6 — 7 лет начинается их интенсивный рост, и к 14 — 16 годам они достигают размера пазух взрослого человека.
Верхнечелюстные синусы при рождении имеют размер 2 мм и начинают формироваться в 3 — 5 лет.
Что такое синусит и каким он бывает?
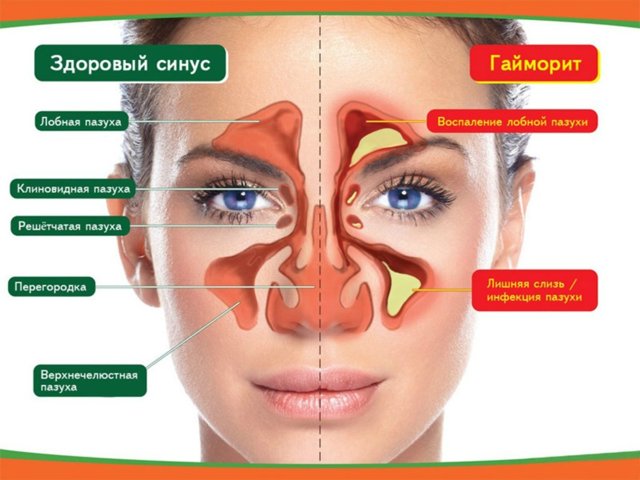
- Синусит — воспаление слизистой оболочки околоносовых пазух, название дается в зависимости от пораженной пазухи.
- Поражение верхнечелюстной пазухи называется гайморитом, лобной пазухи — фронтитом, ячеек решетчатого лабиринта — этмоидитом, клиновидной пазухи — сфеноидитом.
- В зависимости от течения синуситы подразделяются на 3 вида.
- Острый синусит длится около 12 недель с полным выздоровлением.
- Рецидивирующий синусит ставится в случае, когда заболевание обостряется 4 раза за один год, между обострениями нет признаков заболевания.
- Хронический синусит длится более 12 недель.
В зависимости от локализации выделяют следующие типы синусита.
- Сфеноидит — воспаление слизистой оболочки клиновидной пазухи. Встречается редко, но так как пазуха расположена рядом с основанием черепа, может быть очень опасным, способен приводить к тяжелым осложнениям (менингиту, невриту зрительного нерва, абсцессу головного мозга).
Для заболевания характерны такие симптомы, как отек век, боль в глазницах, чувство давления на глаза, нарушение обоняния, гнойные выделения из носа.
- Этмоидит — воспаление ячеек решетчатого лабиринта. Бывает у детей с самого раннего возраста (до трех лет). Часто протекает он изолированно, то есть содержимое из полости не может выйти в носовые ходы. После трех лет этмоидит протекает чаще всего с вовлечением лобной и гайморовой пазух в воспалительный процесс.
Основными симптомами, выдающими болезнь, будут болезненность в углу глаза со стороны воспалительного процесса, отек века, снижение или отсутствие обоняния.
- Фронтит — воспаление слизистой оболочки лобной пазухи. Как мы уже выяснили, развивается эта пазуха у детей только к трем — пяти годам и воспаление в ней возможно только с этого возраста.
Главными опознавательными признаками фронтита будут боль в области лба, нарастающая при наклоне головы вперед, слезотечение, светобоязнь, гнойное отделяемое из носа.
- Гайморит — воспаление слизистой оболочки верхнечелюстной пазухи. Болеют им дети с трех лет, так как только к этому возрасту данные структуры носа частично формируются.
Протекание гайморита у детей разных возрастов
О том, как протекает гайморит у детей разных возрастов, мы поговорим более конкретно, так как распознать гайморит у ребенка бывает довольно сложно. Особенно если ребенок маленький и не может толком объяснить, что его беспокоит.
Гайморит у ребенка 3 лет
После трех лет вероятность гайморита у детей возрастает. Болеют дети с высокой температурой, выше 38,5 ˚С, носик заложен. Появляются симптомы после того, как ребенок уже переболел вирусной или бактериальной инфекцией, то есть температура повышается повторно, идет «второй волной». Выделения из носа обычно желтые или серые, ребенок вялый, не интересуется игрушками, аппетит снижен.
Симптомы гайморита у детей 5 лет
Развитие заболевания в пять лет мало чем отличается от трехлетнего возраста, малыши жалуются на головную боль, предпочитают сон играм, температура тела выше 38,5 ˚С.
Симптомы гайморита у подростков
Гайморит у подростков протекает как у взрослых людей. После простудного заболевания повышается температура тела, появляется чувство ломящей или распирающей боли в лице, усиливаются выделения из носа, обоняние исчезает.
Так как подростки более критичны к своему состоянию, распознать у них болезнь проще, чем у детей трех или пяти лет. Впрочем, подростки склонны замалчивать свои болезни и тем самым затягивать с лечением, а это может привести к тяжелым осложнениям.
Причина всех синуситов по сути своей одна — нарушение оттока секрета из носовых ходов, а провоцировать это нарушение могут следующие факторы:
- искривление носовой перегородки;
- полипы носа, травмы носа;
- аллергический ринит;
- кариес;
- остеомиелит верхней челюсти;
- неправильное сморкание;
- неправильная техника промывания носа при рините.
Клиническая картина
Подводя итог, для гайморита характерны следующие симптомы.
- Повышение температуры тела выше 38,5 ˚С, особенно у маленьких детей, температура будет трудно сбиваться.
- У малышей обращает на себя внимание вялость и отсутствие интереса к игрушкам, у взрослых это чувство слабости, сонливость.
- Заложенность носа, обильное истечение слизи гнойного характера.
- Чувство ломоты в лице.
- Заложенность ушей, иногда боль в ушах.
- Головная боль.
- У малышей могут отмечаться увеличение лимфатических узлов, явления тонзиллита.
Лечить гайморит можно как дома, так и в стационаре. Это зависит от тяжести состояния, но консультация и наблюдение врача обязательны.
Особенности лечения
Сейчас для лечения гайморита у детей используется достаточно много препаратов.

- Антибактериальные препараты различных групп: Амоксициллин, Цефуроксим, Азитромицин. Выбор антибиотика зависит от чувствительности возбудителя к препарату. Именно по этой причине не нужно заниматься самолечением.
- Также для лечения могут назначить кортикостероидные препараты. Используются они для уменьшения отека и объема выделяемого секрета.
- Мукоактивные препараты, такие как Синупрет. Эти препараты уменьшают выраженность отека, облегчают выведение слизи из носа.
- Иммуномодуляторы. Например, Бронхоммунал, ИРС-19.
- Сосудосуживающие капли. У маленьких детей практически не используют в связи с анатомическими особенностями. У детей старшего возраста с осторожностью, непродолжительным курсом (3 — 5 дней).
- Жаропонижающие (по показаниям).
- Противоаллергические препараты. Споров о применение этих средств при синуситах сейчас достаточно много, необходимость их приема должен решить врач.
Лечение гайморита не всегда обходится без неприятных процедур, вспоминать о которых многие не хотят.
Выполняется процедура только в условиях ЛОР-кабинета врачом или медицинской сестрой. Вначале слизистая носа обезболивается, пациент находится в положении полулежа, голова наклонена на 45 градусов.
Затем поочередно промывают каждую ноздрю, помещая в одну шприц с раствором для промывания, а в другую — трубочку для удаления слизи. Для лучшего промывания пазух пациент должен произносить «ку-ку». Процедура проводится только с 7 лет.
Эпилептикам, беременным, людям, склонным к носовым кровотечениям, процедура тоже не рекомендована.
- Пункция или прокол гайморовых пазух.
Используют ее как с лечебной, так и с диагностической целью. При проколе из пазухи удаляют содержимое, делают посев выделенного секрета для уточнения причины гайморита. Затем пазуху промывают изотоническим раствором, при показаниях вводят лекарственные препараты.
Существует распространенный миф, что если один раз сделать прокол, то человек все время будет болеть гайморитом. Это не так. Прокол не переводит заболевание в хроническую форму, причиной этого являются другие факторы.
Такие, как искривленная носовая перегородка, аденоидит, хронический отек слизистой носовой полости.
Частые проколы, если уже имеется хронический гайморит, могут только привести к повреждению слизистой оболочки и нарушению ее функций.
В последние годы пункцию используют только по строгим показаниям.
Существует также метод дренирования пазухи. В этом случае делается прокол пазухи и вводится дренаж, процедура производится также по показаниям.
Режим и диета при гайморите у ребенка
Как и при любом другом заболевании, необходимо соблюдать размеренный режим дня, по возможности уменьшить количество подвижных игр и заменить их спокойными. Необходимо часто проветривать и увлажнять помещение.

Диета должна быть с большим количеством овощей и фруктов, следует уменьшить количество потребляемой соли, исключить все аллергены.
Осложнения гайморита у детей
Самым частым осложнением является отит. Содержимое из носа по задней стенке глотки затекает в евстахиевы трубы и вызывает их воспаление. А самыми опасными по праву можно считать менингоэнцефалит и абсцесс головного мозга, так как эти осложнения приводят к смерти или инвалидизации ребенка.
Диагностика
Для диагностики используют метод рентгенографии, диагностическую пункцию, УЗИ. Осмотр ребенка ЛОР-врачом играет немалую роль в постановке диагноза.
Чего не нужно делать при лечении гайморита? Памятка родителям
- Затягивать с лечением и обращением к врачу.
- Греть пазухи яйцом или проводить согревающие процедуры.
- Закапывать в нос, особенно ребенку, сомнительные настойки и капли на основе чеснока и лука.
Таким образом, гайморит можно по праву считать одним из серьезных и частых заболеваний, поэтому лечение проводить необходимо под контролем врача. Самолечение при данном заболевании в лучшем случае может привести вас в больницу. Что же касается страха перед антибиотиками и проколами, то, соотнеся их и риски осложнений, нужно склониться к проведению не самых приятных медицинских процедур.
Источник: https://kroha.info/health/disease/gajmorit-simptomi-u-detej
Первые признаки гайморита у ребенка — как распознать и чем лечить в домашних условиях
Инфекционные болезни нередко диагностируются у ребенка и взрослого, но маленькие пациенты страдают от таких недугов значительно чаще.
Гайморит у детей – симптомы и лечение, относится к воспалительным заболеваниям, которое поражает слизистую оболочку гайморовой пазухи носа. Патология классифицируется на несколько видов, имеет определенную симптоматику и причины возникновения.
Диагностика заболевания и его лечение у детей должны проводиться исключительно квалифицированным медиком, во избежание осложнений.
Что такое гайморит у детей
Один из видов синусита, особенностью которого является воспаление верхнечелюстной (гайморовой) пазухи – это гайморит. Пазухи расположены в толще верхнечелюстной кости, они имеют общие стенки с ротовой, носовой полостью, глазницами.
Зачастую этот недуг провоцируется попаданием инфекции в дыхательную систему. По медицинской статистике, дети чаще страдают от недуга в отличие от взрослых. У малышей до года, а также с 1 до 3-4 лет не развивается это заболевание.
Объясняется этот факт очень просто: у малышей еще не сформирован череп и гайморовы пазухи в том числе.
Немаловажную роль в появлении гайморита у ребенка играют различные вирусы. Заболевание «активизируется» в холодное время года, когда иммунитет особенно ослаблен и инфекция легко попадает в организм.
Болезнь развивается следующим образом: вирус разрушает защиту носовой слизистой, вызывая ее отекание. В результате появляется препятствие для нормального оттока жидкости из гайморовых пазух.
Она накапливается внутри и вызывает патологический процесс.
Признаки
Чтобы вовремя распознать заболевание и избежать возникновения осложнений, необходимо заранее ознакомиться с его признаками. Нередко симптоматику путают с классической простудой, но когда он начинает активно развиваться, то появляются явные специфические симптомы. Ниже описаны первые признаки воспаления гайморовых пазух и симптоматика, зависящая от возраста.
Первые признаки
Если верить статистике, начальные признаки детского гайморита не сразу проявляются. Их можно заметить, когда заболевание уже значительно развивается. Основными начальными «сигналами» о воспалении гайморовых пазух считаются:
- болевые ощущения возле носогубной складки при незначительном надавливании на нее или при наклоне головы;
- боль во внутреннем углу глаза в случае бережного надавливания на точку в центре щеки;
- односторонняя или двухсторонняя заложенность носа;
- заметное припухание нижних век, щек;
- воспалительный процесс на веках, слезоточивость;
- зубная боль;
- гной и слизь в носовых пазухах (они могут не выходить наружу);
- увеличение температуры тела;
- сонливость, вялость, общее недомогание.

Признаки гайморита у детей от трех до пяти лет:
- сильная интоксикация организма;
- возникает частичная или полная потеря аппетита;
- капризы, апатия, понижение активности;
- еще один симптом – обильное выделение гноя из носовых пазух;
- отек щек, верхнего и/или нижнего века на стороне воспалительного процесса.
Симптоматика в возрасте от пяти до семи лет:
- боли, отдающие в глаза, лоб, переносицу, зубы, глазницы, брови;
- значительная головная боль, иногда вызываемая ярким светом или наклоном головы в сторону;
- слизистые выделения из носовой полости или напротив их отсутствие;
- как распознать гайморит у ребенка – сильный кашель, приступы которого часто обостряются в ночное время;
- частичная или полная потеря обоняния.
Симптомы хронического гайморита
Острая форма превращается в хроническую после частых рецидивов болезни, аденоидите, искривленной носовой перегородке, ослабленном иммунитете, неграмотного лечения воспалительного заболевания. Главные симптомы хронического гайморита могут представлять собой:
- слабость, быстрая утомляемость;
- появление трудностей с вдыханием и выдыханием воздуха через носовую полость;
- водянистые, слизистые или гнойные выделения из пазух;
- может встречаться ощущение неприятного запаха;
- еще один симптом — головные боли в области лба;
- температура у детей, больных хроническим гайморитом, может быть в норме или подниматься до невысоких показателей;
- еще один признак болезни – чувство распирания или надавливания возле воспаленной гайморовой пазухи, при сильном давлении на этот участок наблюдается значительный дискомфорт.
Причины
Существует ряд основных причин, которые провоцируют развитие заболевания и его симптомов у детей:
- Насморк, вызванный аллергией. Как правило, раздражающие вещества вызывают аллергический ринит, перерастающий в гайморит. В большинстве случаев при заболевании возникает значительный отек гайморовой пазухи.
- ОРЗ, ОРВИ, грипп. Если у ребенка простуда, то отток слизи становится проблематичным. В нос проникает инфекция, которая провоцирует развитие гайморита.
- Сбой работы кровеносных сосудов. Иногда причиной воспаления пазух становится сниженный сосудистый тонус. В дыхательных путях нарушается кровообращение и развивается инфекция.
- Генетические патологии пазух носа.
- Заболевания во рту (кариес, стоматит).
- Травмы, ушибы, переломы перегородки носа и подобные повреждения.
- Воспаление аденоидов тоже нередко становится причиной развития недуга.
- Слабая иммунная система – идеальный вариант для атаки вирусов, вызывающих недуг. Организм лишен защиты, поэтому заболевание развивается очень активно.

Виды
Классификация видов гайморита и его симптомы зависят от нескольких факторов. Ниже будут рассмотрены основные из них. Итак, заболевание по стадии протекания бывает таким:
- Острый гайморит у детей. Он имеет яркие симптомы, в особенности выражены болевые ощущения.
- Хроническая форма недуга. Чтобы острая форма не перешла в эту стадию, необходимо провести его своевременное лечение. Симптомы в данном случае менее выражены, ремиссии чередуются с рецидивами. Главная опасность хронического вида заболевания – необратимые изменения в носовой слизистой, из-за которых она лишается защитных способностей.
По локализации воспалительного процесса заболевание бывает:
- односторонним (воспаляется только одна пазуха);
- двусторонним (происходит инфекционное поражение обеих носовых пазух).
Классификация гайморита у ребенка по типу воспаления выглядит так:
- Катаральная разновидность болезни. Данная стадия относится к острым, в некоторых случаях воспалительный процесс поражает кость, надкостницу или костную ткань. Основное отличие катарального – это абсолютное отсутствие гноя в пазухах.
- Гнойная стадия. Название говорит само за себя. Слизистая носа сильно воспаляется, из носа обильно выделяется гной.
Диагностика
Прежде чем лечить гайморит у ребенка, нужно обратиться к доктору, который назначит все необходимые диагностические мероприятия и пропишет препараты для эффективного лечения заболевания. Как правило, для постановки правильного диагноза детям, используются следующие методики:
- Осмотр носовых отверстий.
- Исследования для выявления аллергической природы заболевания.
- Общий анализ крови.
- Рентген носа. Этот метод позволяет увидеть заболевание, о чем говорят затемнения на снимке.
- Диафаноскопия – просвечивание гайморовых пазух посредством специальной электролампы. Если одна или обе пазухи наполнены гноем, то диафаноскопия поможет быстро это выявить.
- КТ (компьютерная томография) дает шанс детально изучить носовые ходы. С помощью КТ можно выявить ранние симптомы гайморита или признаки его хронической формы.
- Еще один метод диагностики – обследование выделений из носа, которое определяет возбудителя инфекции.
Лечение гайморита у детей
Квалифицированный специалист до назначения терапии всегда выясняет причины возникновения гайморита у детей и оценивает тяжесть течения болезни. На сегодняшний день используется консервативные и оперативные способы лечения.
Первый вариант включает в себя применение медицинских препаратов, физиотерапию и так далее. Операция при гайморите у ребенка осуществляется в самой критической ситуации.
Основными медикаментами для лечения воспаления гайморовых пазух являются следующие:
- Антигистаминные препараты. Они способны убрать отечность, значительно усилить воздействие антибиотиков на организм. Самыми востребованными антигистаминными средствами считаются Диазолин, Супрастин, Тавегил, Лоратадин, Димедрол.
- Препараты, снимающие отеки, эффективно облегчают дыхание и устраняют отечность слизистой. Среди них Зестра, Оринол, Колдакт, Фервекс, Флюколд.
- Средства сосудосуживающего действия ускоряют выход слизи из пазух, что положительно влияет на дыхание носом. К ним относят Риназолин, Називин, Фармазолин, Санорин, Нафтизин.
- Антисептики тоже используют для лечения. Такие препараты, как Протаргол, Колларгол предотвращают увеличение количества гноя в гайморовых пазухах.
- Чтобы слизистые, гнойные выделение легче выходили из носа, врачи прописывают специальные разжижающие лекарства. Например, Амброксол, Бромгексин, АЦЦ-лонг.
- Если температура тела поднимается слишком высоко, то стоит использовать жаропонижающие препараты (Парацетамол, Нурофен, Ибупрофен).
Промывание пазух
Лечение гайморита в домашних условиях у детей подразумевает не только употребление медикаментов, но и специальные промывания. Эту процедуру можно сделать в домашних условиях.
Для очищения гайморовых пазух при гайморите используется спринцовка с заранее сделанным раствором (за раз вводят 100-250 мл). Потребуется несколько промываний в день. Курс лечения составляет примерно одну-две недели.
Целебный раствор делается из следующих средств (1 стакан очищенной теплой воды + 1 чайная ложка лекарства):
- марганцовка;
- солевой раствор из обычной или морской соли;
- отвар из ромашки;
- зеленый чай;
- настойки из череды, календулы, зверобоя;
- лекарственные средства Фурацилин, Ротокан, Элекасол, Декаметоксин.
Нужно знать, как правильно делать промывание малышу, чтобы не ухудшить ситуацию. Спринцовка с раствором аккуратно вставляется в ноздрю примерно на 1 сантиметр. Голову больного наклоняют немного вперед, вливая лекарство небольшими дозами. Давление струи нужно постепенно увеличивать. В перерывах между вливаниями ребенок должен постараться хорошо высморкаться.
Применение антибактериальных препаратов
Еще один немаловажный этап в терапии детского гайморита – это прием антибактериальных средств. Они хорошо справляются с воспалением, помогая быстрее победить заболевание.
Самыми популярными и эффективными антибиотиками считаются Изофра, Аугментин, Амоксициллин, Азитромицин, Биопарокс. Особенности их использования указаны в инструкциях, а продолжительность курса терапии назначает лечащий врач.
Самыми результативными являются инъекции с антибиотиками, на втором месте по эффективности – капли, суспензии, таблетки.

Физиолечение
Чтобы успешно побороть воспалительный процесс, ускорить отток слизи и гноя из носовых пазух, наладить кровообращение и лимфоток, доктор может назначить физиотерапию.
Самыми известными методиками принято считать лазеротерапию, магнитотерапию, воздействие ультразвуком и УВЧ (ультравысокочастотное лечение). Каждый из способов назначается физиотерапевтом.
Учитываются все противопоказания и другие нюансы, только после этого выбирается оптимальная процедура.
Лечение хронического гайморита у детей
При хронической форме лечение зависит от того фактора, который стал «катализатором» хронического воспалительного процесса. Для каждого отдельного варианта, назначается конкретный вид терапевтического воздействия:
- Умеренное хирургическое вмешательство, зависящее от возраста пациента, его состояния, необходимо при наличии аденоидов, хроническом рините, искривлении носовой перегородки. Эти проблемы препятствуют нормальному выделению секрета из пазух, поэтому начинается хроническая форма.
- Антибиотики тоже выписывают, но исключительно после того, как будет выявлен возбудитель патологии и уровень его чувствительности.
- Если гайморит и его симптомы спровоцированы проблемами в полости рта (например, кариес, стоматит), то нужна обязательная санация ротовой слизистой. После этого прописывают антибиотики.
- Когда гайморит у детей находится в стадии ремиссии, рекомендуется укреплять иммунитет витаминами и гимнастикой, посещать физиопроцедуры, массаж, съездить на море.
- Использование антигистаминных средств целесообразно в случае развития гиперпластической и полипозной формы.
Народные средства
Иногда консервативные методики совмещают с народными рецептами для повышения эффективности лечебного процесса. Перед тем как начать натуральный вариант лечения, родитель должен обязательно обсудить этот момент с врачом, чтобы избежать неблагоприятных прогнозов. Популярные народные средства от гайморита у детей:
- Берется одна крупная сырая морковь. Промывается, очищается от кожицы. Свежевыжатым овощным соком закапывают нос три раза в день. Несколько капель концентрированного сока лучше немного развести водой, чтобы избежать аллергической реакции.
- Свежий калиновый сок соединяется с медом (1:1). Полученная смесь слегка нагревается. Лекарство принимается вовнутрь по 1 столовой ложке до еды.
- Нужно приобрести мазь с прополисом. В нее обмакнуть ватную палочку и максимально осторожно ввести ее в ноздрю. Подержать 3-5 минут.

Осложнения
Последствия, которые могут появиться после заболевания, можно разделить на два типа. Первый из них – это осложнения дыхательной системы:
- тонзиллит (воспаление миндалин);
- бронхит (воспаление бронхов);
- хроническая форма;
- отит;
- пневмония;
- фронтит, этмоидит (воспалительный процесс в других пазухах).
Последствия иного характера:
- миокардит (патологии в работе сердца);
- сепсис (заражение крови);
- внутричерепные осложнения (менингит, абсцесс головного мозга);
- нефрит (поражение почек);
- следствием могут стать разнообразные суставные патологии.
Профилактика
Чтобы избежать возникновения гайморита и его симптомов у детей, стоит следовать простым, но эффективным правилам. Профилактика заболевания включает:
- регулярное посещение стоматологического кабинета;
- укрепление иммунной системы (правильный режим питания, закаливание);
- устранение анатомических дефектов (аденоиды, искривленная носовая перегородка и т.д.);
- грамотное лечение простудных заболеваний;
- максимально возможная защита детей от негативных факторов окружающей среды (пыль, сигаретный дым, выхлопные газы).
Источник: https://sovets.net/12354-gajmorit-u-detej-simptomy-i-lechenie.html
Признаки гайморита у детей, его симптомы и лечение
Воспаление носовых придаточных пазух (их у человека несколько) – распространенная проблема в любом возрасте.
Самым частым заболеванием в этой области является гайморит – воспаление верхнечелюстной (гайморовой) пазухи.
Самая частая причина запущенного состояния заболевания в том, что признаки гайморита у детей проявляются не сразу, на начальном этапе признаки гайморита у ребенка легко спутать с ОРВИ.
Природа недуга
При попадании в полость возбудителей инфекции происходит воспаление слизистых пазухи, в ответ начинает вырабатываться гнойный эксудат. При хорошем функционировании носа, сохранении проходимости протоков между ноздрями и гайморовой пазухой инфицирование проходит незамеченным: иммунная система справляется с инфекцией, жидкость из полости постепенно выводится через нос, наступает выздоровление. В таких случаях эпизод инфицирования проходит чаще всего незамеченным, что типично для здорового организма.
Но при наличии некоторых осложняющих вывод отток секрета факторов естественная санация пространства не происходит, жидкость застаивается в полости и является предпосылкой развития болезни.
Важно! До трехлетнего возраста развитие гайморита маловероятно – в это время пазухи только начинают формироваться и не участвуют в воздухообмене. А несовершенство полости в возрасте с 3 до 6 лет может послужить провоцирующим фактором заболевания.
Причины гайморита у детей
 Типично воспаление начинается вскоре после перенесенного и, казалось бы, излеченного насморка любого происхождения.
Типично воспаление начинается вскоре после перенесенного и, казалось бы, излеченного насморка любого происхождения.
Спровоцировать воспаление гайморовых пазух могут и другие обстоятельства:
- Заболевания верхних дыхательных путей, чаще хронические – тонзиллит, фарингит, трахеит – которые представляют собой вялотекущий воспалительный процесс в горле и выделяют микробы;
- Инфекционные острые заболевания детского возраста – скарлатина, корь – в этом случае гайморит может проявится и во время болезни;
- Заболевания полости рта и зубов – стоматиты, кариес;
- Травмы слизистых рта и носа, смещение костей, искривление носовой перегородки.
Важно! Гигиена полости рта с детских лет – важное условие профилактики многих болезней детей и взрослых, в том числе и гайморита.
Хронический гайморит может быть вызван рецидивирующими острыми воспалениями пазух носа. Он также часто является результатом длительной воспаление верхнечелюстной пазухи или хронического ринита. Заболевание может быть также вызвано отклоненном носовой перегородки, а также, врожденно узких носовых каналов. Существуют следующие формы гайморита:
- Одонтогенный гайморит (вызываемый заболеваниями зубов), данный вид гайморита может сразу принимать хронический характер;
- Экссудативный гайморит (гнойный, катаральный);
- Продуктивный гайморит (полипоз, гиперпластический, казеозный, некротический, атрофический);
- Вазомоторный гайморит;
- Аллергический гайморит. формы признаются.
Все эти типы гайморита сопровождаются схожими симптомами дискомфорта в носовой полости.
Признаки гайморита у ребенка
Первые признаки гайморита у детей выявляются не сразу. Типичная симптоматика появляется, когда заболевание уже в разгаре. Диагностически значимыми проявлениями болезни являются следующие симптомы:
- Ощущение боли или напряжения в области носогубной складки, лицевой кости под глазом, которая возникает при легком нажатии, наклоне головы и уменьшается в положении лежа;
- Припухание щеки, нижнего века;
- Зубная боль;
- Заложенность носа, часто односторонняя;
- Слизистое или гнойно-слизистое наполнение носовых ходов (но выделений из носа при этом может и не быть);
- Подъем температуры, иногда значительный (до 39°С);
- Слезоточивость, иногда воспаление век;
- Ухудшение общего самочувствия – вялость, сонливость, головная боль.
В зависимости от возраста ребенка те или иные симптомы могут отсутствовать. Каждая возрастная группа характеризуется своими отличительными симптомами заболевания.
Как распознать гайморит у ребенка 3 — 5 лет
Гайморит у ребенка 3 лет — редкое явление. Первичная диагностика гайморита у детей в возрасте от 3 до 5 лет затруднена, так как симптомы гайморита у детей этой возрастной группы смазаны и неярки. Их легко спутать с последствиями ОРВИ или ОРЗ. Признаки гайморита в этом возрасте сводятся к следующим:
- Ухудшение самочувствия, ребенок становится вялым;
- Отказ от еды (из-за болевых ощущений, неприятного давления в пораженной пазухе);
- Нарушение носового дыхания;
- Иногда, отек щеки и отек верхнего или нижнего века;
- Высокая температура;
- Обильная слизь или гнойное выделение из носа (выделений может и не быть, однако, создается ощущение, что у ребенка наполнены носовые ходы.
Как определить гайморит у ребенка от 5 лет до 12 лет
Признаки гайморита у детей данной возрастной группы легко определить и в домашних условиях. Гайморит у детей этой группы проявляется в следующих, ярко выраженных, симптомах:
- Среди основных симптомов: ощущение напряжения или боли в пораженной пазухе. Боль, как правило, диффузная. Она также может быть локализована в области лба или виска и возникает в одно и то же время суток;
- Нарушение носового дыхания;
- Насморк;
- Нарушение обоняния на пораженной стороне;
- Светобоязнь и слезотечение;
- Высокая температура, может быть озоб;
- Иногда отек щеки и отек верхнего или нижнего века;
- Слизистое или слизисто-гнойное наполнение среднего носового канала (стык между пазухами и носовой полостью);
- Пальпация передней стенки пазухи обычно вызывает болезненные ощущения.
Важно! При подозрении на гайморит ни в коем случае нельзя пренебрегать консультацией врача – неумелое самолечение может привести к атрофии слизистой пазухи и выключению ее из процесса газообмена.
Как вылечить гайморит у ребенка

Практически всегда при гайморите показаны антибиотики: при микробной природе именно они устраняют основной источник болезни, а при вирусной или грибковой не допускают осложнений. Хорошо, если назначение антибиотиков проводят после бакпосева выделений из носа, когда врач может точно определить, на что лучше всего реагирует возбудитель. Но при тяжелом течении времени на лабораторные методы диагностики обычно нет – назначают лекарства широкого воздействия.
Кроме лечения сильнодействующими веществами, назначаются и другие методы:
- Сосудосуживающие препараты – капли в нос, которые необходимы для расширения просвета носовых ходов – проводятся перед всеми физиопроцедурами;
- Физиопроцедуры – ингаляции в полость носа с целью промыть ходы, размягчить корки;
- Промывание носа – механическое вымывание слизи лекарственными растворами или чистой водой, при применении соленой воды – создание осмоса, вытягивающего жидкость из пазухи;
- Аппаратные процедуры – УВЧ, УФО;
- Точечный массаж – воздействие на точки, активирующие полноценную работу органа дыхания (у крыльев носа, на кости у внутренних углов глаз, под носом);
- Симптоматические средства – жаропонижающие, болеутоляющие, антигистаминные препараты.
Важно! Даже если у ребенка нет аллергии, отказываться от приема антигистаминов не следует: эти лекарственные препараты способствуют снижению острых проявлений болезни, облегчают состояние больного. В то же время самостоятельно назначать эти средства не нужно.
Отдельным пунктом стоит хирургическое лечение – прокол стенки пазухи с целью промывания полости. У детей этот способ применяется крайне редко, т.к. процедура слишком травматична для ребенка (в том числе и психологически), а результат не гарантирован. Консервативные методы лечения не менее эффективны, если проводятся тщательно и вовремя.
Предупреждение гайморита
Профилактика гайморита у детей – это не что-то специфическое, а универсальные мероприятия по укреплению здоровья, организации правильного образа жизни и ухода за малышом. Среди важнейших составляющих предупредительных мер называют:
- Закаливающие процедуры с первых дней жизни – проветривание помещений, ежедневные прогулки, активность;
- Своевременное и полноценное лечение возникающих заболеваний;
- Соблюдение календаря прививок;
- Устранение очагов инфекции во всем организме, а не только во рту и носу – инфекция может быть занесена гематогенно (с током крови);
- Обучение ребенка гигиеническому уходу за собой с ранних лет.
Таким образом, профилактика, выявление и лечение гайморита у детей – дело не столько медиков, сколько родителей. Именно они принимают решение об обращении к врачу, когда есть сомнения в здоровье ребенка.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Источник: https://lechenie-baby.ru/deseases/respiratory-diseases/gajmorit-u-detej.html
Гайморит у детей: симптомы, признаки, лечение. Чем лечить гайморит у ребенка 3, 4, 5 лет

Острое воспаление одной из придаточных пазух (верхнечелюстной) – заболевание нередкое для дошкольного и младшего возраста. Имеется ряд клинических особенностей, которые не позволяют поставить правильный диагноз вовремя и своевременно начать адекватное и эффективное лечение. Это может способствовать переходу острой фазы гайморита в хроническую.
Причины и механизм развития гайморита
Как и любой другой инфекционно-воспалительный процесс, гайморит вызывается различными микробными агентами. Однако, в данном случае имеются определенные особенности:
- непосредственно воспалительный процесс в верхнечелюстной полости вызывается чаще всего гнойной микробной флорой (стрептококк или стафилококк);
- однако, определенные предпосылки для проникновения в гайморову пазуху гнойных микроорганизмов создают вирусные агенты, который инициируют воспалительный процесс слизистой оболочки носоглотки (вирусы гриппа и парагриппа, риновирусы, аденовирусы, реовирусы, энтеровирусы).
Следует понимать, что далеко не каждый эпизод острой вирусной респираторной инфекции (ОРВИ) переходит в воспалительный процесс внутри гайморовой пазухи. Этому способствуют определенные внешние факторы и внутренние особенности детского организма:
- не ярко выраженные симптомы собственно гайморита не позволяют отличить его от банального насморка и вовремя начать лечение;
- наличие именно в детском возрасте аденоидных вегетаций, как хронического очага инфекции;
- склонность к быстрой и выраженной отечности детских тканей вообще и слизистой оболочки в частности;
- наличие аллергического сезонного ринита;
- врожденные аномалии формирования носовых ходов, которые способствуют застойным процессам или, наоборот, облегчают процесс попадания микроба в пазуху;
- узкий выход в средний носовой ход способствует застою образовавшегося воспалительного секрета и нарастанию процессов воспаления.
При проникновении в пазуху верхней челюсти микробного агента развивается различной интенсивности воспалительный процесс, типичные признаки которого: отек, боль, нарушение функции. Болевой синдром, как правило, выражен умеренно.
Отек обуславливает нарушение функции: ребенок дышит ртом из-за затрудненного носового дыхания; голос становится гнусавым.
Если воспалительный процесс вовремя не устранить на слизистой, то возможно вовлечение в процесс костной стенки гайморовой пазухи.

Анатомическое строение пазухи верхней челюсти следующее:
- верхняя ее стенка – это одновременно нижняя стенка глазницы
- задняя стенка граничит с важными нервными и сосудистыми стволами, непосредственно граничит с передней черепной ямкой;
- нижняя стенка – это верхняя часть твердого неба;
- передняя стенка покрыта кожей и доступна ощупыванию.
Тесное расположение и взаимодействие пазухи верхней челюсти может способствовать переходу гнойно-воспалительного процесса в полость орбиты и глаза, а также непосредственно в полость черепа.
У детей задневерхняя часть гайморовой пазухи находится в непосредственной близости от другой – клиновидной.
Поэтому нередко формируется сочетанное поражение верхнечелюстной пазухи, клиновидной (расположена в глубине костного черепа) и решетчатого лабиринта.
Возможно развитие такого грозного осложнения синусита как тромбоз кавернозного синуса: закупорка тромбом одного из главных мозговых сосудов.
Гайморова пазуха образуется в период внутриутробного развития будущего ребенка, однако, окончательное ее формирование завершается к 12-летнему возрасту.
Обычно это две отдельные пазухи, разделенные перегородкой, реже в перегородке имеется отверстие.
В возрасте до 3 лет гайморит развиваться не может, так как пазуха представлена только небольшой складкой, то есть полость как таковая отсутствует.
Начиная с 3-летнего возраста, происходит постепенное увеличение объема полости верхней и челюсти, поэтому становится возможным формирование в ней воспалительного процесса.
Кроме того, у детей в полости верхней челюсти расположены зачатки зубов (и молочных, и постоянных), поэтому любые травмы и манипуляции с зубами могут спровоцировать проникновение инфекции внутрь этой достаточно замкнутой пазухи и развитие воспаления.
Симптомы гайморита у детей
Гайморит в начальном периоде имеет много общего с обычным насморком и острой вирусной респираторной инфекцией:
- наблюдается повышение температуры;
- отмечаются различной степени выраженности симптомы интоксикации (вялость, слабость, немотивированные капризы ребенка, эмоциональная лабильность, внезапная усталость от привычных действий, сонливость в течение дня, нетипичный продолжительный сон, как ночной, так и дневной);
- боли различной интенсивности в области верхней челюсти или головные боли диффузного характера;
- характерно обильное отделяемое из носовых ходов, которое в начале имеет слизистый характер, затем трансформируется в гнойный (из прозрачного становится желто-зеленым).

К сожалению, маленький ребенок просто не может должным образом описать свои болезненные ощущения и их локализацию. Внутренние изменения гайморовой пазухи снаружи не видны и наблюдательность мамы в данном случае помогает мало.
Иногда наблюдает некоторая отечность щеки и параорбитальной клетчатки (один глаз как будто выпучен).
- Единственное, что должно насторожить родителей и позволяет заподозрить что-то худшее, чем обычный насморк – это явления общей интоксикации, которые выражены более значительно, чем сам насморк.
- Ребенок более старшего возраста может описать боль именно в области верхней челюсти, нередко иррадиирующую в зубной ряд верхней челюсти, ухо или глаз на пораженной стороне; возможно усиление болевых ощущений при повороте и наклоне головы.
- В любом возрасте должен насторожить продолжительный насморк, который длится больше 5-7 дней. При этом интенсивность выделений из носовых ходов с течением времени не только не уменьшается, но и увеличивается; появляются выделения гнойного характера, нередко с неприятным гнилостным запахом. Ребенок может жаловаться на снижение обоняния и даже иногда на снижение вкусовых ощущений.
- Особенно важно не пропустить ухудшение состояния ребенка, когда гайморит осложняется воспалением другой пазухи или же гнойный процесс проникает в полость мозга. При этом у ребенка температура тела резко повышается и значительно ухудшается общее состояние.
Диагностика гайморита у детей
Только клиническая диагностика воспалительного процесса верхнечелюстной пазухи мало информативна. Необходима в кратчайшие сроки консультация отоларинголога. Осмотр с помощью специальных зеркал и воронок позволяет определить источник гнойного отделяемого и, соответственно, локализацию воспалительного процесса.
Для более точной диагностики, установления степени тяжести поражения пазухи и развития возможных осложнений, планирования необходимой операции могут быть рекомендованы некоторые инструментальные методы диагностики.
Для детей наиболее безопасным и в то же время информативным является метод магнитно-резонансной терапии. Послойно произведенные снимки позволяют оценить степень пораженности пазухи и получить детальную информацию о ее анатомических особенностях.
В общем анализе крови при гайморите (в отличие от ОРВИ) будет выявлен лейкоцитоз (увеличение числа лейкоцитов) и сдвиг формулы влево. При необходимости возможен бактериологический посев отделяемого из гайморовой пазухи, чтобы определить вид микробного агента и его чувствительность к антибиотикам.
Лечение гайморита у детей
Как и у взрослых, лечение гайморита у детей начинается с обязательного использование антибактериального средства. В данном случае без него обойтись нельзя. Различие заключается только в выборе конкретного медикамента (например, фторхинолоны эффективны у взрослых, но запрещены к использованию у детей) и его дозы. Наиболее безопасны и достаточно эффективны при гайморите у детей:
- защищенные пенициллины, не обладающие негативным воздействием на микрофлору кишечника и не токсичные (амоксициллин и его комбинации);
- цефалоспорины 2ого поколения (цефуроксим);
- современные макролиды (кларитромицин, азитромицин).

Следует понимать, что любой антибиотик, особенно ребенку, должен назначать врач. Продолжительность курса лечения должна составлять 7-10 дней или больше.
Не рекомендуется самостоятельно сокращать продолжительность курса лечения, так как это может способствовать формированию хронического гайморита.
Как правило, рекомендуются антибиотики в виде сиропа или таблеток, в особо тяжелых случаях – в виде внутримышечных инъекций.
В период лечения ребенку следует соблюдать щадящий (иногда постельный) режим. Пищевой рацион должен быть калорийным и легко усваиваемым, содержать достаточное количество минералов и микроэлементов. Необходимо давать ребенку обильное разнообразное питье для выведения токсических продуктов.
Другими составляющими комплексной терапии гайморита у детей являются:
- противоотечные средства (системный препарат «Синупрет» или сосудосуживающие носовые капли);
- антигистаминные препараты;
- по необходимости – жаропонижающие.
В случае гайморита категорически противопоказаны местные прогревания с помощью мешочка с песком или солью или синей лампой – это только усилит воспалительный процесс.
В особо тяжелых случаях показана пункция гайморовой пазухи и откачивание гнойного отделяемого. Для этого производится прокол передней стенки пазухи на в толще кожно-слизистой складки верхней губы специальной иглой. Процедура достаточно болезненна и травматична для ребенка, поэтому производится под обязательным местным обезболиванием или в условиях общего наркоза.
Источник: https://bezboleznej.ru/gajmorit-u-detej








