Многие женщины сталкиваются с такой проблемой, как молочница. Грибок кандида, который данное заболевание вызывает, коварен, и справиться с ним не так-то просто. Некоторые вылечиваются от молочницы быстро и сразу, а кто-то вынужден долго и упорно бороться с грибком. Почему не проходит молочница, и что делать, чтобы с проблемой справиться — узнаем из статьи.
Общая информация
Если кандидоз долго не проходит, постоянно рецидивирует, скорее всего, молочница приобрела уже хроническую форму. Именно рецидивирующее течение заболевания приводит к тому, что очередная пациентка жалуется гинекологу: «не могу вылечить молочницу, ничего не помогает».
Отметим, что хронический кандидоз встречается куда реже острой формы, но проблем вызывает гораздо больше. Приводит к этому чаще всего неправильное лечение острой молочницы или вообще отсутствие терапии.
Можно говорит о хроническом течении болезни, если симптомы кандидоза появляются не меньше, чем 3-5 раз за год.
Если женщина чувствует неприятные симптомы, характерные для молочницы, необходимо обязательно обратиться к гинекологу за обследованием и назначением лечения. Важно при диагностике сдать необходимые анализы — ведь молочница может быть вызвана разными причинами, и чтобы заболевание купировать, необходимо точную его причину установить.
Стоит знать, что молочница не сугубо женское недомогание, у мужчин оно тоже встречается. Кандидоз у сильного пола называется баланопоститом.
Однако в силу наружного строения мужских половых органов вредоносный грибковый микроорганизм не может столь же интенсивно размножаться, как у женщин.
Вообще, грибок кандида, вызывающий заболевание, всегда имеется на слизистых организма: во рту, во влагалище, в кишечнике. Однако болезнь появляется, только если тому сопутствуют дополнительные провоцирующие факторы.
Лечение постоянно рецидивирующей молочницы должно быть индивидуальным, к тому же оно обычно затягивается — несколькими днями здесь точно не обойтись.
Важно в процессе лечения скрупулезно соблюдать врачебные рекомендации, принимать все таблетки, назначенные доктором, и совершать необходимые гигиенические процедуры.
Только такой подход даст положительные результаты и приведет к устойчивому избавлению от грибка на долгое время.
Хроническая молочница — заболевание довольно опасное. Ведь при малейшем понижении иммунитета грибок начинает размножаться вновь, снова и снова вызывая появление неприятных симптомов.
Кроме явного дискомфорта, хронический кандидоз приводит и к бактериальному заражению слизистой влагалища, что проблему усугубляет. Таким образом, к кандидозу может присоединиться и мочеполовая инфекция, поражение почек, что уже довольно серьезно.
Кроме того, непролеченная молочница может приводить к таким последствиям, как:
- Эрозии;
- Инфекции мочеполовых органов;
- Воспаления;
- Бесплодие.
У беременных кандидоз может вызывать даже выкидыши на ранних стадиях.
Самолечением лучше не заниматься. Именно такой неграмотный подход и приводит к тому, что затем приходится устранять хронический кандидоз длительной терапией. Женщина при обострении молочницы принимает какие-то таблетки, капсулы — грибок на время исчезает, чтобы затем появиться снова.
Ведь основная причина при таком кустарном лечении не устраняется. Особенно опасно самолечение в период беременности. Известно, что во время вынашивания ребенка у женщин часто обостряется молочница — но устранять проблему должен только лечащий врач.
Иначе вред может быть причинен в данном случае не только самой пациентке, но и плоду.
Симптомы
Появляющиеся регулярно выделения из влагалища белого цвета и обычно без запаха — основной признак. Выделения свидетельствуют о том, что ткани слизистой влагалища поражены грибком.
Женщина испытывает такие неприятные и дискомфортные ощущения, как зуд, раздражение в области половых органов. Кроме того, чувствительная кожа может краснеть и воспаляться, если выделения чересчур обильны.
Во время мочеиспускания возможно жжение, в процессе полового акта — болезненные ощущения.
 Если грибковое поражение сопровождается бактериальным, вероятно появление и неприятного запаха.
Если грибковое поражение сопровождается бактериальным, вероятно появление и неприятного запаха.
Причины
Узнаем, почему возникает непроходящая молочница. Основные причины:
- Слабый иммунитет;
- Мало полезной микрофлоры;
- Различные хронические заболевания;
- Долговременный прием антибиотиков или других сильнодействующих лекарств, разрушающих естественную микрофлору и ослабляющих иммунитет;
- Сахарный диабет или какие-либо эндокринно-гормональные сбои в организме;
- Беременность, климакс;
- Дисфункция обменных процессов, слишком много углеводов, сахаров в рационе;
- Заболевания печени, желудка, поджелудочной, желчного пузыря, циститы и гастриты;
- ВИЧ или вирус герпеса;
- Венерические заболевания, инфекции половых органов;
- Слишком глубокое внедрение кандидозного грибка в слизистую влагалища;
- Грибок кандида иногда (редко) может выступать как аллергическая реакция организма на лечение какими-либо препаратами.
Источник: https://GribokUbe.ru/molochnitsa/pochemu-ne-prohodit-molochnica.html
По каким причинам у женщины долго не проходит молочница?

Если молочница долго не проходит, речь может идти о таком явлении, как рецидивирующий урогенитальный кандидоз. В отличие от спорадической формы, которая считается случайным явлением, возникает не чаще раза в год и характеризуется средней тяжестью течения, рецидивирующая проявляются длительным течением и наличием более четырех эпизодов заболевания в течение года.
Лечение назначается по результатам обследования и включает применение как медикаментозных препаратов, так и народных рецептов.
Заболевание вызвано широко распространенным в природе грибком рода Candida. У людей он обычно населяет кожные покровы и слизистые оболочки, считается условно-патогенной микрофлорой. Когда грибок начинает особенно активно размножаться, возникает кандидоз — заболевание, сопровождающееся воспалительным процессом.
Основные причины патологии сводятся к следующему:
- снижение местного иммунитета и системной защиты организма;
- нарушение гормонального баланса;
- дисбактериоз, вызванный длительным приемом антибиотиков и т. д.
Если молочница постоянно возвращается, это называется рецидивирующим кандидозом. Причинами могут быть:
- сахарный диабет и другие заболевания эндокринной системы;
- хронические патологии желудка и кишечника;
- длительное использование гормональных контрацептивов;
- частые спринцевания влагалища (даже с применением антисептических растворов);
- незащищенные половые контакты.
Основные симптомы хронического рецидивирующего кандидоза мало чем отличаются от его острой формы. Если у женщины не проходит молочница уже долгое время, то при осмотре на покрасневшей слизистой оболочке заметен характерный беловатый налет. Он имеет неоднородную консистенцию с крошками.
Другими признаками хронической молочницы являются зуд и жжение. Такие ощущения бывают довольно сильными. Но они редко наблюдаются постоянно. Например, жжение появляется при половом контакте, а зудит после мочеиспускания. В патологический процесс нередко вовлекаются органы мочевыделительной системы, возникают уретрит и цистит.
При хронической форме кандидоза можно столкнуться и с другими симптомами:
- сухость слизистых оболочек;
- атрофические процессы в области поражения;
- появление скудных вагинальных выделений белого цвета.
Рецидивирующий кандидоз достаточно опасен для репродуктивного здоровья и сам по себе. Он может приводить к довольно неприятным осложнениям – воспалительным заболеваниям половых органов. При беременности кандидоз провоцирует как минимум преждевременные роды, а иногда и внутриутробную гибель плода.
Лечение хронического кандидоза назначается с учетом его распространенности и выявленных провоцирующих факторов. Важно устранить причину того, почему долго не проходит молочница у женщины, чтобы не было рецидивов.
Лечение рецидивирующей формы имеет свои особенности. В данном случае используется флуконазол не только для перорального, но и наружного использования. Само лечение рассчитано на период как минимум в 14 дней. После короткого перерыва проводится поддерживающая терапия, которая предполагает пероральный прием флуконазола раз в неделю в течение полугода.
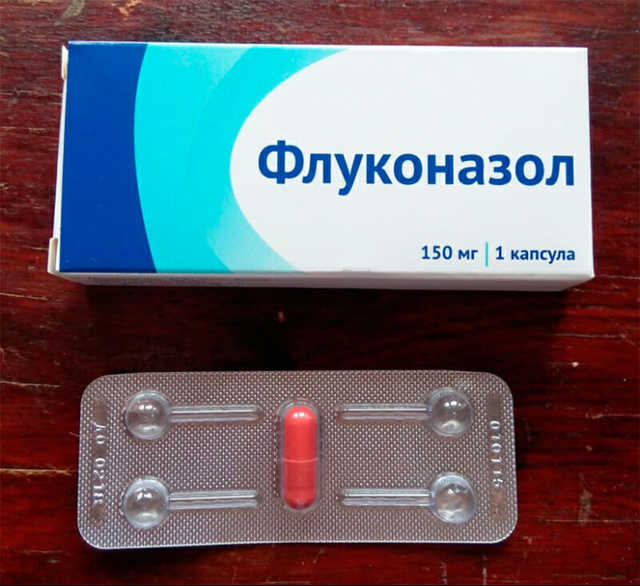
Если есть какие-то противопоказания к пероральному приему, могут назначить местную терапию. Но флуконазол, как правило, хорошо воспринимается организмом.
Для лечения кандидоза в хронической форме важным моментом является соблюдение диеты. В таком случае придется отказаться от сахара, сладостей, выпечки, молока. Углеводы, содержащиеся в этих продуктах, являются отличной питательной средой для грибка.
Одновременно назначаются иммуномодуляторы. Иногда достаточно просто употреблять витамины, чтобы существенно улучшить ситуацию. Цитрусовые содержат много аскорбиновой кислоты, морковь — ретиноиды, черника — биофлавоноиды. Дополнительно врач может назначить витаминные комплексы.
Для восстановления микрофлоры влагалища нужно в течение какого-то времени принимать средства-пробиотики. Они содержат живые культуры лактобактерий, которые после расселения в кишечнике и влагалище начинают изгонять оттуда патогенную микрофлору. К числу таких препаратов относится Линекс.

Важную роль играет лечение половых партнеров. Хотя нет научных доказательств того, что частота рецидивов болезни зависит от профилактического лечения партнера, все же при развитии заболевания у женщины, ее мужу тоже стоит пройти обследование. Если будет обнаружен кандидоз, тогда назначается курс лечения антимикотическими препаратами.
Лечение кандидоза у беременных предполагает использование противогрибковых лекарств, поскольку эффект от них в данном случае выше потенциальных рисков. При вынашивании ребенка можно применять только местные препараты.
Системные лекарства при беременности (флуконазол) в основном запрещены из-за возможного воздействия на плод. Но при запущенной молочнице, которая приводит к преждевременным родам, могут назначить и их.
Местные лекарства представляют собой вагинальные свечи, таблетки и кремы. Они не проникают в кровь, а действуют непосредственно на эпителиальный слой влагалища. Такие препараты считаются наиболее эффективными при беременности. Их назначают тоже после проведения лабораторного исследования, которое выявляет устойчивость к тому или иному средству.
Наиболее распространенными вариантами считаются нистатин и пимафуцин. Их можно применять на всех сроках беременности.

Макмирор можно использовать только начиная со второго триместра, поскольку в первые недели он может создать риск выкидыша. С этого же периода используют такой популярный препарат, как Тержинан.

Официальная медицина в основном негативно относится к лечению народными средствами. Но есть рецепты отваров и настоев, которые можно применять во всех случаях, включая беременность. И для будущих мам это становится настоящим спасением, поскольку средства растительного происхождения обладают противовоспалительным эффектом и практически не имеют противопоказаний и побочных действий.
В домашних условиях можно делать отвар ромашки для спринцевания:
- Берут 2 ст. л. сухих соцветий или пакетик аптечного фитосбора.
- Заваривают стаканом кипятка.
- Отвар доводят до кипения и в течение 10 минут держат на медленном огне.
- Процеживают перед употреблением.
Такой отвар для спринцевания можно использовать в течение длительного времени. Аналогичными свойствами обладают отвары череды и шалфея.
А вот содовый раствор применять в таких случаях не стоит. Он понижает кислотность влагалища временно, и в дальнейшем может произойти обратный скачок. Такие колебания гормонального уровня беременной не нужны.
Женщины, страдающие хронической молочницей, используют такое средство, как бура в глицерине. Его второе название — тетраборат. Оно применяется для уменьшения выраженности зуда и других симптомов. Делают слабый раствор, смачивают в нем тампон и вводят во влагалище не более чем на час.
Источник: https://fraumed.net/thrush/treatment-of-thrush/molochnica-lechenie.html
Что делать, если постоянно мучает молочница
Кандидоз, в народе «молочница» — заболевание, поражающее большую часть населения, преимущественно женщин. Причин для развития заболевания насчитывается около сотни, но справиться с ним позволяет комплексное лечение и соблюдение правил гигиены.
Наивысший дискомфорт проявляется тогда, когда молочница не проходит продолжительное время, мешает нормальной жизнедеятельности и сексуальным отношениям (в случае вагинальной формы заболевания).
Справиться с хронической формой кандидоза помогут смена образа жизни и обязательная консультация специалиста.
Этиология заболевания
Грибы Candida живут в организме каждого человека на протяжении всей жизни, их считают условно-патогенной флорой. Места их дислокации — все слизистые оболочки. Наибольшая концентрация грибов Candida приходится на кишечную полость.
Для сохранения своей формы грибковые клетки скрыты под плотной оболочкой, удаление которой происходит при наличии благоприятных условий для размножения патогенной флоры. Колонии кандид внедряются в эпителий слизистых, преграждая доступ питательных веществ и кислорода к ним. Все это влечет неминуемую гибель участка, где паразитирует инфекция.
Течение заболевания разделяется на 3 стадии:
- начальная (поражается эпителий слизистых, образуется покраснение, иммунитет подавляется, что дает активизацию стафилококковой и стрептококковой инфекциям, от пораженных участков исходит кисловатый запах);
- хроническая (нарушаются обменные процессы в организме, появляется постоянная боль в суставах, воспаляется мочевой пузырь, заболевание стремительно переходит в хроническую форму, ухудшается память, возможны непроизвольные судороги, появляются признаки сахарного диабета, нарушается функционирование щитовидной железы);
- системная (отказ в работе надпочечников, щитовидной железы), прием пищи сопровождается запорами, колонизация дрожжевых грибов поражает весь организм и влечет за собой смерть.
Симптоматика
- белые или сероватые выделения, внешне напоминающие зерна творога;
- образование белого плотного налета в складках слизистых;
- зуд и жжение в области, пораженной грибковой инфекцией;
- болезненные ощущения при половом акте;
- ощущение повышенной влажности в промежности (при вагинальном кандидозе);
- кисловатый запах.
Опасность представляет хроническая форма кандидоза, когда симптомы менее заметны, а иногда отсутствуют, и протекает болезнь только в сопровождении творожистых выделений.
Кто подвержен кандидозу
Ранее считалось, что молочница — исключительно женское заболевание. С развитием медицины выявились случаи поражения грибковой инфекцией слизистых у мужчин и детей.
Возникновение вагинальной молочницы обусловлено анатомическими особенностями женского тела — непосредственной близостью входа во влагалище и анального отверстия, где и локализуются грибки.
При перегреве и высокой влажности в зоне промежности кандиды активизируются, проникают во влагалище и прикрепляются к его стенкам, где и паразитируют.
Женщины подвержены рецидивирующему кандидозу в связи с постоянным гормональным дисбалансом (особенно во время беременности), при котором кислотность и уровень полезных бактерий то повышаются, то понижаются, давая грибковым возбудителям трансформироваться в заболевание.
У мужчин встретить любые появления молочницы удается реже благодаря отдаленности пениса от анального отверстия и отсутствию менструального цикла. За симптомами развивающегося кандидоза у мужчин скрыты венерические инфекционные болезни. Смирение с хронической симптоматикой не только негативно сказывается на качестве и количестве половых актов, но и напрямую влечет половую дисфункцию.
У детей заражение возникает в процессе родовой деятельности, если мать не прошла лечение, или при кормлении. В обоих случаях первые признаки инфекции матери отмечают в ротовой полости малышей. Отсутствие лечения и низкий иммунитет ребенка приводят к задержке физического развития и другим сопутствующим болезням.
Чем опасен хронический кандидоз
- ослабление защитных сил организма;
- наличие других тяжело протекающих заболеваний;
- сниженная чувствительность кандид к лекарственным препаратам (лекарственная устойчивость);
- аллергическая реакция на прием медикаментов;
- дисбактериоз кишечника;
- лишний вес и нарушенный метаболизм;
- наличие раковых опухолей;
- длительное переохлаждение или перегрев;
- несоблюдение правил гигиены;
- неверное лечение или прием неэффективных лекарств;
- незащищенный сексуальный контакт с носителем инфекции Candida.
Если при первичном прохождении курса лечения и терапии не проходит молочница, а частота рецидива составляет 3-5 раз в год, врачи говорят о хроническом протекании заболевания. Рецидивам подвержены все группы населения, кто болен ЗППП, вирусными и простудными заболеваниями, снижающими иммунитет и ослабляющими организм.
Постоянная молочница опасна своими осложнениями:
- эрозией и дисплазией шейки матки;
- инфицированием мочеполовых путей;
- воспалительными процессами в полости матки;
- воспалением желудочно-кишечного тракта;
- увеличением восприимчивости к ЗППП;
- выкидышами, бесплодием.
Лечение хронического вагинального кандидоза
Многие женщины обращаются к интернет-источниками с проблемой «Не могу вылечить молочницу», отыскивая ответы на форумах, назначая себе самостоятельно препараты по совету подружек и рекламных роликов. Лучшим выходом из ситуации будет поход к специалисту.
Избавление от рецидивов кандидоза проходит в несколько этапов:
| Этапы | Анализ и лечение | Срок | Действие |
| Постановка диагноза | Мазок из влагалища и шейки матки для определения инфекций.Бактериологический посев из влагалища для выявления штамма Candida.Бактериологический посев на установление устойчивости выявленных штаммов к лекарственным препаратам. | 7—10 дней | Врач даст советы, как на предварительном этапе снять острые симптомы (зуд, жжение, покраснение), назначит спреи и крема для наружного применения. В некоторых клиниках есть возможность снятия острых проявлений молочницы непосредственно в кабинете врача. |
| Выписка лекарств и их прием | Опрос о ранее использованных лекарственных препаратах и продолжительность между рецидивами. | 1—6 месяцев | На этом важном этапе гинеколог даст рецепт на приобретение препаратов, эффективных против выявленного грибкового агента. Важно в погоне за экономией не искать аналоги в аптеке по совету фармацевтов, поскольку научно не доказана их эффективность против одного и того же штамма Candida. |
| Смена образа жизни | Опрос об образе жизни, рационе питания, гигиене.Отказ от алкоголя, курения, половых отношений на период лечения.Отказ от использования тампонов, смена пероральных средств контрацепции, ношения синтетического нижнего белья. | Постоянно | По результатам опроса доктор подберет рацион с исключением дрожжевых продуктов, а также еды, содержащей сахарозу; составит план ежедневной гигиены для предотвращения попадания грибков из кишечника во влагалище; при необходимости даст рекомендации по избеганию стрессовых ситуаций. |
| Восстановление микрофлоры (важный этап, от прохождения которого зависит возобновление/отсутствие признаков кандидоза) | Применение спреев, мазей, поливитаминных комплексов | 1—3 месяца | В качестве завершающего этапа гинеколог выпишет различные средства (порошки, спреи, вагинальные и анальные свечи), которые помогут восстановить микрофлору влагалища, кишечника и других слизистых, поврежденных в процессе рецидива и лечения. |
Каждый пройденный этап будет иметь 100% результат при условии, что половой партнер будет принимать те же лекарства и соблюдать все необходимые правила. После лечения повторно назначаются анализы на определение штамма грибковой инфекции и ЗППП.
Если в процессе лечения ничего не помогает, назначается обследование эндокринной системы, позволяющее определить другие скрытые болезни в хронической форме.
Хроническая инфекция у беременных женщин
По назначению доктора применяются свечи, крема, вагинальные таблетки, дозировку которых необходимо соблюдать обязательно. Самостоятельное применение любых способов избавления от молочницы чревато выкидышем и проблемами с последующим вынашиванием плода.
Избавиться от кандидоза помогут качественные и эффективные лекарственные препараты, постановка точного диагноза и штамма грибка, ведение здорового образа жизни и периодические визиты к гинекологу.
На вопрос «Что необходимо делать, если хроническая молочница долгое время не проходит?» есть один ответ — не мириться, начитавшись советов с форумов, о том, что болезнь неизлечима, а немедленно посетить врача и избежать воспалительных заболеваний мочеполовых путей.
Источник: https://DrLady.ru/molochnica/chto-delat-esli-muchaet-postojannaja-molochnica-i.html
Что делать, если кандидоз не проходит
Молочница или вагинальный кандидоз может проявлять свои симптомы в определенных условиях и исчезать без специального лечения. Таких случаев на практике до 25%, в остальных требуется специальное многоступенчатое лечение.
Если женщина полгода и более не может избавиться от грибка, ее периодически мучают усиления симптомов и периоды ослабления (ремиссии), следует говорить о хронической молочнице и возможном присоединении дополнительной инфекции. Что же делать, если молочница не проходит?
Почему кандидоз не проходит

- индивидуальная реакция слизистой на грибки рода Candida;
- аллергия;
- частый прием антибиотиков;
- другие инфекции половой сферы;
- неправильное лечение кандидоза;
- неправильное питание;
- ослабленный иммунитет (при беременности);
- прием гормональных контрацептивов.
Индивидуальная реакция на грибок в сочетании со слабым иммунитетом считаются основополагающим фактором для развития хронической молочницы. Постепенно привести к такому заболеванию может систематический прием гормональных препаратов, которые нарушают фон, изменяют состояние слизистой влагалища и кишечника, где могут развиваться грибки.
Медики заметили, что дисбактериоз кишечника является одной из причин молочницы во влагалище, которая не проходит полгода даже после лечения.
Почему же молочница не проходит во время беременности?
- Потому, что при беременности женщина восприимчива к развитию воспалительных заболеваний, включая кандидоз.
- Женский организм ощущает нагрузку на все органы и системы ввиду вынашивания ребенка.
- Ощущается недостаток некоторых витаминов, микроэлементов, ослабляется иммунная система.
Эти факторы делают беременных уязвимыми для грибка. Считается, что при беременности происходит изменение щелочной среды влагалища в сторону подкисления, а это еще одна причина почему после лечения молочница не проходит. К тому же лечение будущей мамы затрудняется ограниченным набором лекарственных препаратов.
С чего начать и что делать если не проходит молочница
 Если молочница не проходит после лечения, назначенного гинекологом необходимо провести дополнительное обследование женщины. Для этого нужно выявить наличие или отсутствие скрытых инфекций, обследоваться на предмет ИПП методом ПЦР, проверить слизистую кишечника на дисбактериоз и самое главное – определить тип грибка Candida и устойчивость его к антимикотикам. Подобное обследование безопасно при беременности, поэтому начать его можно на любом сроке.
Если молочница не проходит после лечения, назначенного гинекологом необходимо провести дополнительное обследование женщины. Для этого нужно выявить наличие или отсутствие скрытых инфекций, обследоваться на предмет ИПП методом ПЦР, проверить слизистую кишечника на дисбактериоз и самое главное – определить тип грибка Candida и устойчивость его к антимикотикам. Подобное обследование безопасно при беременности, поэтому начать его можно на любом сроке.
Результаты обследования будут основой от которой отталкивается врач при назначении лечения. Если ранее назначенные препараты, например, таблетки дифлюкан были неэффективны, терапию продолжают комплексом препаратов ряда антибиотиков и антимикотиков. Но и такая схема может не дать положительного результата. Почему даже при серьезном подходе молочница долго не проходит?
Возможно иммунитет женщины очень ослаблен, а Candida слишком глубоко поражает слизистую влагалища и кишечника, вдобавок на выздоровление влияют внешние факторы:
- неправильное питание с отсутствие кисломолочных продуктов, свежих овощей и фруктов;
- частое употребление алкоголя, особенно шампанского, вина и пива;
- половые контакты с зараженным кандидозом мужчиной.
При актуальности этих факторов можно с уверенностью говорить о малоэффективности медикаментозного лечения. Особенно опасно повторное заражение от полового партнера, который параллельно не проходил лечение от молочницы.
Другая проблема может скрываться в отсутствии в схеме лечения эубиотиков – препаратов, способствующих формированию нормальной микрофлоры во влагалище и кишечнике.
Комплексное лечение хронической молочницы

- Устранение неприятных симптомов заболевания (зуд, жжение, боль) с помощью противовоспалительных средств антибактериального действия.
- Параллельный прием противогрибковых препаратов перорально в комбинации с антимикотиками вагинально.
- Воздержание от половой жизни.
- Полное исключение алкоголя, сладкого и мучного в меню, следование диете.
- Прием витаминно-минеральных комплексов.
- После курса антибиотиков и антимикотиков пройти курс восстановления микрофлоры.
- Отказаться от гигиенических тампонов, гормональных контрацептивов.
На первых двух этапах по рекомендации гинеколога можно делать лечебные ванночки, спринцевания, важно тщательно соблюдать гигиену, носить натуральное белье, хорошо его проглаживать утюгом. Во время лечения, особенно когда используются вагинальные свечи, может усиливаться выделение белей – это нормально, происходит процесс очищения влагалища.
Из наиболее эффективных средств против молочницы можно отметить антибиотик азикар, таблетки метронидазол, тержинан, свечи румизол, руферон. Некоторые средства могут назначаться в разных формах: таблетках, гелях, свечах, кремах в зависимости от тяжести заболевания и пола больного. Принимать лечение нужно в соответствии с назначением врача, исключая большие перерывы между приемами.
Лечение молочницы иногда требует длительного периода, в течение которого неоднократно меняются препараты, но с обязательными перерывами между курсами, чтобы не спровоцировать появление устойчивой к лекарствам микрофлоры.
Молочница при беременности
 Что делать, если длительное время молочница не проходит при беременности? Серьезно начать лечение можно только на определенном сроке и допустимыми для беременных препаратами. Самолечение недопустимо. Если симптомы болезни ярко выражены, мучает зуд и жжение, помогут крема для местного применения, ванночки, средства народной медицины.
Что делать, если длительное время молочница не проходит при беременности? Серьезно начать лечение можно только на определенном сроке и допустимыми для беременных препаратами. Самолечение недопустимо. Если симптомы болезни ярко выражены, мучает зуд и жжение, помогут крема для местного применения, ванночки, средства народной медицины.
- Можно воспользоваться любым детским кремом с пантенолом, проводить подмывания отварами ромашки, календулы, коры дуба.
- Хороший эффект дает обычная пищевая сода в комбинации с йодом. Для лечебной ванночки необходимо развести 1 ст. л. соды в 1 литре кипяченой воды, добавить 1 ч. л. йода. Раствор выливают в таз, в котором необходимо посидеть 20-25 минут. Курс ванночек 7 дней.
- Лечебную ванночку можно делать из сбора следующих трав: шалфей, ромашка, календула, почки, тополя, эвкалипт, тысячелистник, можжевельник (ягоды). Смесь в объеме 2 ст. л. заливают 1 литром кипятка, настаивают в термосе 10-12 часов и используют для подмывания перед сном и утром. Для подмывания можно использовать отвары таких трав, как череда, лаванда, крапива и их смеси.
- Эффективным при беременности считается применение тампонов с маслом чайного дерева. Для приготовления лекарства необходимо в емкость (20 мл) с любым базовым растительным маслом добавить 5 капель масла чайного дерева. В этом средстве обмакивают ватно-марлевый тампон и закладывают его на ночь. Курс лечения 7 дней.
Когда молочница во время беременности не проходит и симптомы не ослабляются, показано медикаментозное лечение, его назначает врач на определенном сроке и в оптимальной дозе. Чаще всего применяют:
- пимафуцин (свечи и таблетки);
- клотримазол (таблетки, крем);
- тержинан (вагинальные таблетки);
- бетадин (свечи).
При хронической молочнице они малоэффективны, но в состоянии на время сдержать развитие грибка и снять беспокоящие симптомы.
Профилактика рецидива кандидоза
После окончания медикаментозного курса лечения кандидоза нужна профилактика рецидива.
- Включать в ежедневный рацион натуральные йогурты с лактобактериями и специальные препараты с бифидобактериями.
- На время отказаться от бани, бассейна, посещения открытых водоемов.
- Отказаться от алкоголя, сигарет, исключить пассивное курение.
- Носить только белье из натурального хлопка и льна.
- Употреблять в пищу много натуральной клетчатки (овощи, фрукты, зерновые, крупы).
Хронический кандидоз может иметь смазанную симптоматику и не беспокоить женщину, но бороться с ним нужно, так как самостоятельно заболевание не проходит.
Источник: http://molochnicynet.ru/therapy/tradicionnye-metody/molochnica-ne-proxodit.html
Долго не проходит молочница: что делать?
Кандидоз или молочница – это очень распространенный недуг, который фиксировался хотя бы раз в жизни практически у каждой женщины. Некоторым счастливицам везет – заболевание легко поддается терапии или даже проходит само по себе. Но так бывает не всегда.
Молочница не проходит
Иногда, несмотря на все принимаемые меры, кандидоз никак не хочет проходить без следа. Женщина при этом может постоянно сталкиваться с усилением неприятной симптоматики и с краткими периодами ее ослабления. В таком случае врачи обычно говорят о развитии хронической формы недуга и даже могут подозревать присоединение какой-то другой инфекции.
Среди возможных причин устойчивой молочницы выделяют:
- Индивидуальные особенности организма, в частности, гиперчувствительность тканей к грибкам Кандида.
- Длительный прием антибактериальных медикаментов.
- Прочие инфекции органов мочеполовой системы.
- Заболевание, которое лечилось неправильно (к примеру, с использованием лекарств, неспособных повлиять на данный тип возбудителя).
- Нарушения диеты, в частности, потребление спиртных напитков, значительного количества сладкой и мучной пищи, а также минимального количества свежих овощей и фруктов.
- Половые контакты с партнером, у которого есть кандидоз.
- Существенное снижение сопротивляемости организма (падение иммунитета). Подобная ситуация частенько фиксируется у женщин, ожидающих ребенка.
- Потребление гормональных медикаментов.
Чаще всего причиной регулярных обострений становится сочетание нескольких факторов, например, снижения иммунитета и неправильной терапии. В такой ситуации грибки активно размножаются и подкисляют естественную щелочную среду влагалища, что еще сильнее затрудняет лечение.
Что делать?

Если долго не проходит молочница, ни в коем случае нельзя заниматься самолечением, иначе ситуация может ухудшиться еще сильнее. Важно проконсультироваться с врачом и пройти ряд дополнительных исследований. Если пациентка уже проходит лечение в клинике, и оно является не слишком успешным, стоит зайти на прием к другому специалисту, чтобы узнать альтернативную точку зрения. Врач может порекомендовать:
- Провести исследования для выявления скрытых инфекционных агентов.
- Тщательно обследоваться на наличие возбудителей ЗППП (методикой ПЦР, которая является наиболее точной).
- Провести исследования на наличие дисбактериоза.
- Выделить грибки Кандида (возбудители непосредственно молочницы) и определить их устойчивость к противогрибковым медикаментам. Иногда случается такое, что причиной неприятной симптоматики стала вовсе не молочница, а совсем другое заболевание. Также возможно и такое, что возбудители кандидоза не реагируют на стандартные противогрибковые лекарства, именно этим может объясняться тот факт, что молочница не проходит после лечения.
Результаты проведенных диагностических исследований позволяют подобрать максимально эффективные методики терапии недуга и дать ответ на вопрос, почему не проходит молочница после лечения. Кроме того, врач может сделать определенные рекомендации по изменению образа жизни, что также играет немаловажную роль в успешной терапии.
Особенности лечения
Коррекция недуга, который долго не проходит, должна носить исключительно комплексный характер. Пациенткам необходимо:
- Организовать правильную гигиену интимной зоны.
- Применять местные лекарства для нейтрализации неприятных симптомов болезни (зуда, жжения и боли).
- Потреблять вовнутрь противогрибковые лекарства, подобранные врачом.
- Применять аналогичные медикаменты внутривагинально.
- Полностью отказаться от половой жизни вплоть до выздоровления. Постоянному партнеру также необходимо пройти противогрибковое лечение.
- Придерживаться диеты.
- Принимать поливитаминные составы.
- Использовать средства для восстановления микрофлоры.
- Исключить применение тампонов, а также препаратов гормональной контрацепции.
Терапия должна носить поэтапный характер и контролироваться лечащим врачом. Специалист подскажет, насколько успешно лечится молочница, что делать для профилактики очередного рецидива, как укрепить иммунитет, и когда можно возобновлять половые контакты.
Правила гигиены

Если молочница никак не проходит, при ее устранении очень важно придерживаться нескольких основных рекомендаций:
- Омывать половые органы нужно минимум дважды на день – утром и вечером.
- Перед этим важно тщательно вымыть руки с мылом.
- Во время подмывания необходимо направлять руки и поток воды спереди назад.
- Не стоит использовать обыкновенное мыло и гели для душа.
- Можно подмываться обычной водой, а можно использовать специальные составы для интимной гигиены, которые нормализуют уровень кислотности.
- После окончания гигиенических манипуляций, лучше всего промокнуть интимную зону одноразовым бумажным полотенцем.
- Каждый раз после подмывания нужно надевать свежее нижнее белье – хлопковое, с проглаженной ластовицей.
В некоторых случаях врачи могут посоветовать проводить дополнительную обработку интимной зоны антисептиками, к примеру, Хлоргексидином, Мирамистином либо раствором марганцовки. Также могут использоваться настои лекарственных трав – ромашки, календулы, череды и пр. Такие средства окажут дополнительное противовоспалительное воздействие и помогут унять неприятную симптоматику.
Местные противогрибковые лекарства
Чтобы прошла простая молочница, чаще всего оказывается достаточно применения местных медикаментов, но при хронической форме недуга их обычно рекомендуют использовать в сочетании с препаратами для перорального потребления. Для внутривагинального введения чаще всего назначают:
- Клотримазол.
- Натамицин.
- Миконазол.
- Кетоконазол.
Суппозитории могут использоваться в течение недели, не более. Обычно их вводят непосредственно перед ночным отдыхом, не разделяя на части.
Таблетки от молочницы

Таблетированные лекарства позволяют избавиться от грибков Кандида во всем организме и предупредить рецидивы болезни. Их нужно принимать курсово, при этом длительность терапии подбирается в индивидуальном порядке. Иногда лекарства пьют ежедневно в течение достаточно короткого периода времени, а иногда прием осуществляют лишь раз в неделю, но в течение полугода. Среди наиболее распространенных лекарств от кандидоза хронического типа можно выделить:
- Нистатин. Это очень популярное средство, которое, впрочем, далеко не всегда дает положительный эффект. Эволюция грибков Кандида делает их устойчивыми к такому медикаменту, что позволяет выяснить правильно проведенное исследование возбудителей болезни еще на этапе ее диагностики.
- Леворин. Данный медикамент также является достаточно популярным и далеко не всегда эффективным.
- Флуконазол. Это средство часто становится препаратом выбора при лечении молочницы. В продаже есть множество медикаментов с разными названиями, которые имеют в своем составе такое активное вещество. И при правильном применении они действительно способны дать положительный эффект, но при этом важно учитывать, что на некоторые типы грибков Кандида флуконазол совершенно не действует.
- Кетоконазол. Это лекарство не так часто используется в таблетированной форме, однако достаточно эффективно справляется с грибковыми поражениями, устраняя возбудитель молочницы из организма.
- Натамицин. Это активное вещество входит в состав популярного Пимафуцина. Препарат справляется со многими дрожжевыми грибками.
Выбор медикамента осуществляется врачом. Самолечение может нанести серьезный вред здоровью и затруднить избавление от молочницы.
Диета
Правильное и сбалансированное питание с ограничением определенных продуктов – это важнейшее условие успешного лечения болезней, вызванных грибками. В частности, при молочнице, которая никак не лечится, рекомендуется:
- Насытить рацион овощами, рыбой, бобовыми, а также различными зерновыми культурами. Можно есть диетическое мясо и не слишком сладкие фрукты.
- Потреблять лимоны и бруснику, ведь они способны нейтрализовать активное размножение грибков.
- Включать в меню пряности.
- Заваривать травяные чаи.
- Потреблять всевозможные кисломолочные продукты без добавок.
- Есть морепродукты и печень, потреблять семечки, растительные масла.
- Включить в меню морскую капусту, которая способна создавать недостаточно благоприятную среду для активности грибков.
- Отказаться от простых углеводов (сладостей, белого хлеба, картофеля, мороженого и пр.).
- Забыть о спиртном до полного выздоровления.
- Не пить чай и кофе, газировку.
- Отказаться от откровенно вредной пищи, а также сыра с плесенью.
Грамотная диета поможет поскорее вылечить молочницу. А если перейти на правильное и сбалансированное питание навсегда, организм окрепнет, и будет проявлять большую устойчивость ко всевозможным болезням.
Восстановление микрофлоры
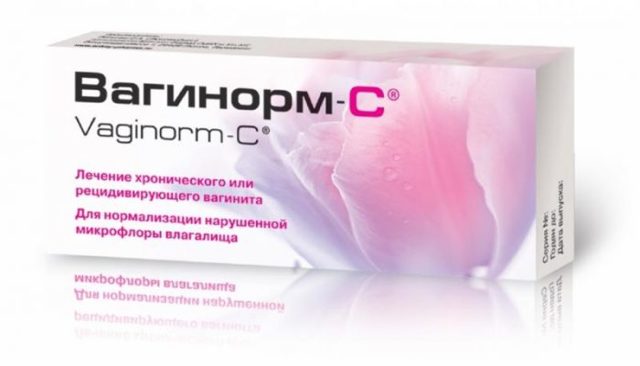
После курса противогрибковых средств (местных и общих) и перенесенного кандидоза закономерно нарушается оптимальный состав микрофлоры в пищеварительном тракте и влагалище. Если не принять меры по коррекции такого состояния, неприятный недуг может легко развиться вновь. Также есть вероятность возникновения других проблем со здоровьем, ведь при недостаточной гармоничности микрофлоры происходит существенное снижение иммунитета. Справиться с проблемой можно при помощи:
- Местного применения лекарств, в составе которых присутствуют лакто- и бифидобактерии. Такие медикаменты выпускаются в форме суппозиториев и предназначены для интравагинального введения. Среди них медикаменты Вагинорм, Лактобактерин, Вагилак, Ацилакт и пр. Их нужно применять в соответствии с инструкцией и с рекомендациями врача.
- Препаратов для внутреннего приема. Такие медикаменты стабилизируют состав кишечной микрофлоры, и имеют в своем составе культуры живых бактерий, живущих в норме в кишечнике. Среди препаратов такого типа Ацилакт, Бифидумбактерин, Линекс, Бифиформ, Йогурт и пр. Они выпускаются в форме капсул и предназначены для перорального потребления.
Период восстановления после перенесенной молочницы может длиться несколько месяцев. Женщине при этом рекомендуется регулярно посещать врача и сдавать анализы, чтобы удостовериться в отсутствии грибков Кандида в организме.
Источник: https://MoyaKoja.ru/kozhno-venerologicheskie-bolezni/molochnica/molochnica-ne-proxodit.html
Болезнь-бумеранг: почему не проходит молочница?
Размножение грибка Кандида на поверхности и внутри слизистых оболочек рта, влагалища, ногтей и кожи называют молочницей. Патология появляется на почве слабого иммунитета. Лечится кандидоз обычно от недели до двух. После завершения лечебного курса надо поприменять препараты от молочницы для профилактики.
Сами по себе дрожжи не вызывают воспаление. Но кандидоз появляется при снижении устойчивости организма к бактериям по существующим причинам:
- долгое лечение антибиотиками;
- колебание уровня гормонов в организме;
- воспаление;
- эмоциональные потрясения;
- несбалансированный рацион;
- нарушение баланса неправильной личной гигиеной.
Признаками появления дрожжевой инфекции в половых путях станут:
- Выделения белого цвета, напоминающие творог.
- Ощущение жжения.
- Зуд.
- Отечность.
Чтобы вылечить вагинит, надо провести комплекс мероприятий. Первым делом врач определяет восприимчивость бактерии к средствам против грибков. По результатам анализов выписывается подходящее лекарство.
Восстановление микрофлоры влагалища – это второй этап в борьбе с дрожжевой инфекцией. Если опустить его – кандидоз вернется.
Затем стоит позаботиться о том, чтобы в организме не было половых инфекций. Инфекция также может провоцировать появление недуга вновь и вновь.
Сколько времени надо для лечения молочницы?
Количество времени для лечения молочницы определяет стадия ее протекания. Сложнее всего терапия кандидоза перешедшего в хроническую форму. Лечиться будет очень долго. Для каждой пациентки доктор назначит свою схему лечения. Даже если показалось, что симптомы ушли – не надо прекращать принимать препараты. Недолеченная молочница возобновится с серьезными осложнениями.
Только врач сможет определить сколько будет длиться лечение молочницы в конкретном случае. Он будет ориентироваться на результаты анализов больной.
В среднем только начинающийся кандидоз излечивается за 5-7 дней. Соблюдение всех указаний лечащего врача ускорит выздоровление. Хроническая форма поддается лечению хуже и отнимет много времени. Не одну неделю, а может и месяцы. Самые сильные препараты будут назначены для болезни в такой форме.
Для ускорения терапии дрожжевой инфекции надо:
- медикаменты, которые назначил врач, принимать по схеме. Формы препаратов: таблетки вагинальные, таблетки для приема внутрь, мазь или свечи;
- принимать витамины для повышения иммунитета. Можно биодобавки;
- исключить кондитерские изделия;
- употреблять больше кисломолочных продуктов. Это поможет отрегулировать кислотно-щелочной баланс во влагалище.
Обязательно ли лечить молочницу?
Лечение медикаментами осуществляется при любых инфекциях. В настоящее время кандидоз подвергается воздействию большого спектра лекарств. Процесс лечения контролируется врачом. Корректируется тоже.
Интернет пестрит информацией, что молочница проходит самостоятельно. Ее можно даже не лечить. Специалисты с такими высказываниями не согласны. Если заболевание не подвергать терапии – оно появится опять через короткий промежуток времени. Возникшие осложнения могут нести угрозу для жизни.
Самое страшное из возможных осложнений – заражение крови. Заражению присущи боль в мышцах, боль в суставах, высокая температура, язвы на коже, почечный абсцесс.
Для женщины такое заражение может закончиться менингитом, бесплодием, самоабортом. Также может появиться эрозия, а потом возникнет онкология.
У мужчин при молочнице страдают мочеполовые органы. Отсутствующее лечение недуга может привести к возникновению пиелонефрита и цистита. Инфекция может спровоцировать бесплодие, негативно сказаться на потенции.
Молочница сама не пройдет. Это значит, что надо успеть помешать болезни укорениться. Лечить недуг всегда сложнее, нежели предотвратить его наступление. Для этого нужно не нервничать, вовремя лечить возникающие болезни, носить удобное белье из натуральных тканей, меньше кушать сладостей, следить за гигиеной и не лечиться самому.
Надо ли лечить партнера?
Если был поставлен диагноз молочница, то половой партнер пациента тоже болен. Лечиться надо сразу вдвоем, чтобы кандидоз не «кочевал», и заново не заражать друг друга. Во время терапии половая жизнь исключена. Микрофлора должна успеть нормализоваться. Партнеры останутся носителями дрожжевых. Об этом стоит помнить при смене любовников.
Как определить победу над молочницей?
Человек без медицинского образования с легкостью сможет определить симптомы вагинита. Уж слишком явны признаки. В этой стези обнаружив у себя один из них, больная начинает заниматься самолечением. Реклама подобных лекарств размещена в газетах, журналах, доступна на экранах телевизоров.
После устранения причин дискомфорта, чаще всего пациентки заканчивают свое лечение. Значит ли это, что они избавились от причины недуга? Процесс воспаления может «смазаться», симптомы станут не так заметны и молочница останется недолеченной. Дальнейшая судьба для такой женщины – получение вагинита в хронической форме.
Чтобы быть уверенным, что болезнь прошла надо сдать повторные анализы. Это гарантия того, что лечение прошло успешно, дрожжи погибли и рецидив не случится.
Как долго проходит молочница при беременности?
Во время беременности часто появляется молочница. Иммунитет женщины становится слабым, уровень гормонов колеблется. Беременной может назначать лекарство от вагинита только врач! Важно не навредить будущему малышу. Поэтому выбор падает на не агрессивные препараты.
От недуга надо обязательно избавиться до родов. Затем сонировать влагалище повторно. Это необходимо, чтобы малыш не заразился при родах. По времени лечение такое же как и у амбулаторных больных. Обычно выписывают Гексикон, Ливарол, Клотримазол свечи и Пимафуцин.
Из народных средств безвредно спринцевание содой и кефиром.
Пимафуцин и молочница
Неотложного лечения требует наличие хоть одного из симптомов вагинита. В каждом аптечном пункте в продаже есть медикамент под названием Пимафуцин. Своевременная терапия дрожжевой инфекции Пимафуцином поможет распрощаться с молочницей за несколько дней. Его тоже считают антибиотиком. Но его действие на организм более мягко.
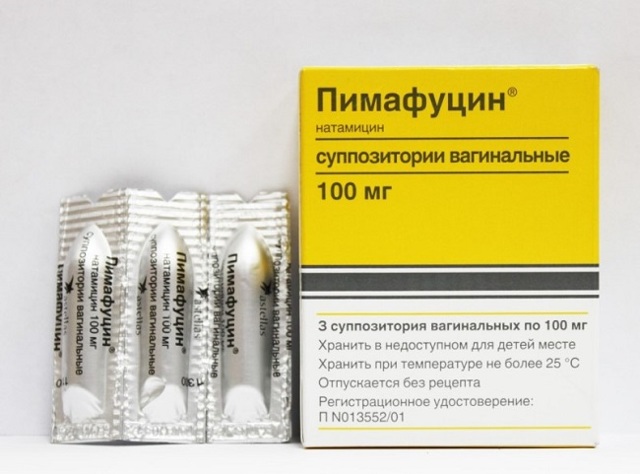
Пимафуцин в своем составе содержит фунгициды. Это такие вещества, которые разрушают споры грибков и не дают разрастаться мицелию. Натамитацин в составе медикамента убивает инфекцию: проходит через оболочку бактерии и уничтожает ее изнутри.
Таблица – Плюсы и минусы Пимафуцина
| Достоинства | Недостатки |
| Можно применять почти всем | Нельзя пить спиртное |
| Разные формы выпуска | Нельзя совмещать с другими лекарствами |
| Лечит все виды вагинита | Нельзя ставить свечи во время менструации |
| Нет привыкания к веществу | |
| Профилактика заболеваний | |
| Для хронической формы молочницы | |
| Разрешен при беременности |
Самолечение этим препаратом не приветствуется. Не стоит принимать советы знакомых относительно лекарства. Если им помогло – это не значит, что он помогает во всех случаях. Доктор может выписать Пимафуцин, опираясь на результаты обследования и формы присущего кандидоза.
Как долго лечится молочница Пимафуцином?
Пиафуцин бывает разный. Есть таблетки, есть свечи и крем. Прием таблеток рассчитан на 7-14 дней. При тяжелом протекании недуга назначается пить пилюли 4 раза в день. Если молочница только начинается, два раза вполне достаточно.
Свечи советуют использовать на ночь. В лежачем положении лекарство задержится на стенках вагины. Будет лучший эффект. Чтобы молочница не вернулась, надо применять свечи еще 3-4 дня после того, как пропадут ее признаки. Лечатся свечами 3-10 дней. Если болезнь протекает тяжело надо вводить двойную дозу медикамента.
Дрожжевую инфекцию на коже можно лечить кремом. Намазывать воспаленное место надо 4 раза в день. После окончания лечения, надо применять препарат еще дня 3 для профилактики.
Источник: https://kandidoz.pro/dolgo-ne-prohodit.html