Поджелудочная железа – это часть пищеварительной системы, которая работает с двойной нагрузкой.
Во-первых, она производит ферменты, способные расщеплять жиры, белки, углеводы (диастаза, эластаза, мальтаза, лактаза, липаза, амилаза, химотрипсин, трипсин), которые участвуют в процессе пищеварения и регулируют его.
Во-вторых, она синтезирует глюкагон и инсулин (бета-клетками островков Лангерганса). Эта железа обеспечивает гомеостаз внутренней среды организма, поскольку регулирует жировой, белковый и углеводный обмен.
Острый панкреатит
Совершенно очевидно, что наличие патологических изменений в поджелудочной железе может сказываться на многих функциях организма. Признаки наличия заболеваний поджелудочной у мужчин и женщин идентичны.
Чаще всего поджелудочная железа подвергается воспалениям и деструктивным процессам. Поэтому типичными симптомами наличия патологии поджелудочной железы являются признаки острого панкреатита.
Острый панкреатит – это воспаление ткани железы неинфекционного характера с признаками отмирания железистой ткани (за счет самопереваривания трипсином и липазами), ее распада и отека, нарушением функционирования и анатомического строения железы, образованием соединительнотканных рубцов. Существуют случаи, когда к первичному воспалению может присоединиться воспаление брюшины, кровотечение, образование кист, бактериальное нагноение.
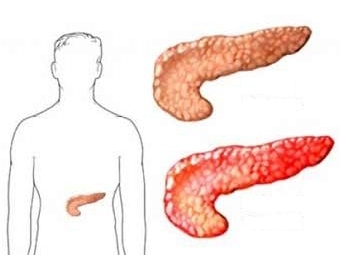
Пусковыми факторами острого панкреатита являются прием алкоголя, травмы поджелудочной железы, патологии двенадцатиперстной кишки и желчевыводящих путей, затруднение оттока секрета из органа, вследствие сужения протока рубцом или опухолью.
Интересным фактом является отсутствие прямой зависимости между длительностью алкоголизации. Довольно часто люди, страдающие от хронического алкоголизма, могут обходиться без воспалительных заболеваний железы на протяжении долгих лет, в то время, как непьющий человек погибает от деструкции органа на фоне однократного приема небольшой дозы алкоголя.
Существует несколько заболеваний железы, которые имеют схожие симптомы. Дифференцировать такие патологии может только опытный врач путем инструментальных исследований и лабораторных исследований.

Симптомы острого панкреатита
Главным проявлением острого панкреатита является боль, которая может иметь тупой и тянущий и до острого и режущего характер.
Эта характеристика зависит от характера поражения (некроз, отек), объемов поражения, вовлеченности в процесс листков брюшины (при перитоните).
Последний случай отличается присутствием симптомов раздражения брюшины, поэтому при пальпации железы боль будет усиливаться не при прижатии органа, а при ослаблении давления.
- При отеке болевые ощущения обусловлены растяжением железистой капсулы, что приводит к переполнению протоков органа секретом собственной секреции и сдавлением нервных окончаний.
- Длительное время присутствует несоответствие между значительной интенсивностью боли и отсутствием защитной реакции в виде напряженности мышц передней брюшной стенки (при пальпации живот остается мягким).
- Локализируется боль в средней, правой или левой части надчревья, что обусловлено размещением очага патологии в теле, головке или хвосте органа.
- Иррадиация боли в спину характеризуется тем, что орган располагается в забрюшинном пространстве на уровне от 4 поясничного до 12 грудного позвонка, а также особенностями иннервации железы (ветками блуждающего нерва и чревного сплетения).
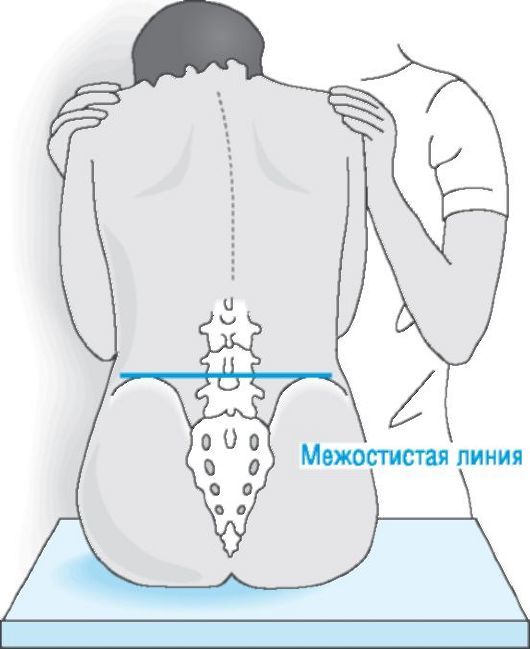
Боль обычно не связана с приемом пищи и имеет постоянный продолжительный характер, с усилением по мере развития патологических изменений в органе. Редко, но случается, что боли отдают в загрудинное пространство, а именно – в сердце с иррадиацией в ключицу. В таком случае очень важно дифференцировать боли от сердечных (инфаркта миокарда, стенокардии).
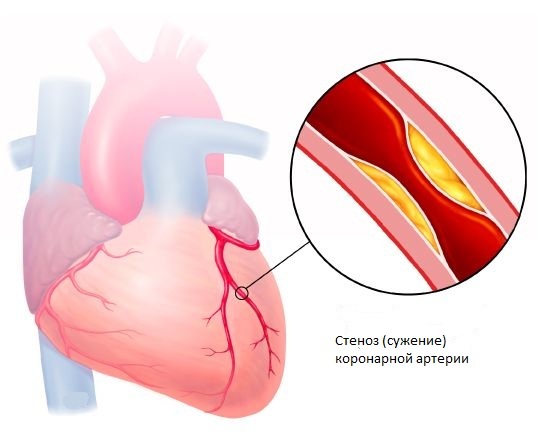
Наивысшей степени боль достигает при панкреонекрозе и может стать причиной болевого шока, от которого пациент рискует скончаться.
Диспепсические явления
Диспепсия, которая сопровождает панкреатит, отличается неустойчивостью стула, рвотой, нарушением аппетита, тошнотой.
В большинстве случаев диспепсия проявляется на начальной стадии заболевания, вследствие погрешностей в диете (употребление алкоголя, меда, помидоров, грибов, копченой, жирной пищи). Классикой жанра является водка, закушенная помидором и холодной котлетой.
Также случается, что прием лекарственных препаратов может стать пусковым механизмом патологии органа (цитостатики, сульфасалазиты, азатиоприн, вальпроевая кислота, сульфаниламиды, антибиотики, нитрофураны).
Тошнота появляется перед рвотой и является следствием перераздражения блуждающего нерва, который иннервирует поджелудочную железу. В более чем 80% случаев развивается рвота, которая не приносит больному облегчения.
Это происходит вследствие интоксикации организма. Изначально рвота имеет желудочный характер (рвота употребленной пищей), после чего в рвотных массах появляются примеси желчи, что свидетельствует о вовлечении двенадцатиперстной кишки.
Частота рвоты и ее объемы могут быть значительными, вследствие чего развивается обезвоживание организма с потерей электролитов. Преимущественно теряются соли, что ведет к гипоосмотической дегидратации.
Выделяют несколько степеней обезвоживания, при этом каждая из них отличается собственной клинической картиной.
- Первая степень характеризуется потерей до 3% массы тела, влажностью слизистых, пациент испытывает слабую жажду. Выраженная жажда не характерна для потери электролитов, поэтому она заменяется учащенным дыханием.
- При второй степени происходит потеря до 9% массы тела. Развивается сухость слизистых оболочек и выраженная жажда. Наблюдается снижение упругости кожи (отличительная черта – снижение скорости расправления забранной в щипок кожной складки). Происходят нарушения в системе кровообращения – присутствует учащение сердцебиения и пульса. Уменьшается объем выделяемой мочи и соответственно сокращается количество мочеиспусканий. Урина приобретает темный оттенок.

- На третьей степени обезвоживания наблюдаются выраженные нарушения электролитического баланса и потеря веса до 10%. Общее состояние пациента отличается сонливостью и заторможенностью. Артериальное давление падает, может присутствовать спутанность сознания и речи, обеднение мимики, сухость кожи и слизистых, расстройства сердечного ритма. В крови наблюдается развитие ацидоза и гиповолемический шок с полиорганной недостаточностью и потерей сознания. Проявляется в виде смены запоров поносами.
На ранних этапах заболевания у пациента присутствует ярко выраженное вздутие живота и запор. Такие особенности объясняются тем, что желчные кислоты и панкреатические ферменты, которые отличаются слабительным эффектом, не попадают в кишечник в необходимых количествах. Однако через несколько дней запор может смениться жидким стулом.
Кожные изменения
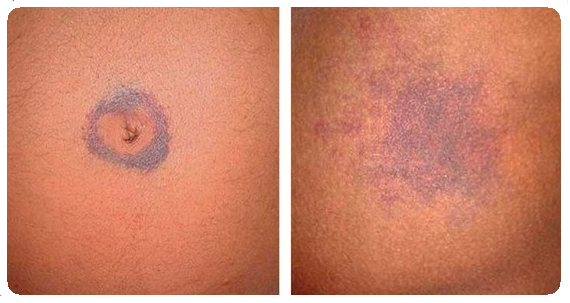
Проявления панкреатита на коже сводятся к желтушности и бледности вследствие сдавления желчных протоков отеком поджелудочной железы. Кроме того, может присутствовать синюшность пальцев и носогубного треугольника, вследствие дыхательных расстройств (симптом Лагерлефа) и интоксикации.
Подобная синюшность в виде пятен может наблюдаться на коже живота, чаще всего правее от пупка. Это проявление известно в медицине как симптом Холстеда. Посинение живота (боковых отделов) является результатом расстройства кровообращения в брюшной полости (другое название – симптом Грея-Тернера).
Симптом Кююлена – это синюшно-желтоватый цвет пупка, а синяки, которые окружают пупок – это уже симптом Грюнвальда.
Специальные симптомы
Специальные симптомы могут определиться только врачом путем пальпации живота пациента.
- Симптом Щеткина-Блюмберга – усиление болевых ощущений при отдергивании руки во время пальпации живота. Этот симптом наиболее характерен для перитонита. При появлении патологического выпота, который связан с раздражением брюшины ферментами и распадом поджелудочной железы, в брюшной полости появляются симптомы раздражения стенки брюшины, что свидетельствует о начале перитонита.
- Симптом Чухриенко – болевые ощущения при выполнении толчкообразных движений в надчревье ребром руки.
- Симптом Дудкевича – это болезненность при пальпации в случае, когда рука врача ощупывает живот ниже пупка на 2 сантиметра и движется косо вверх и внутрь.
- Симптом Мэйо-Робсона – болезненность при пальпации реберно-позвоночного угла слева.
Лабораторные признаки
Наиболее характерным и частым признаком при деструкции и воспалении поджелудочной железы является наличие изменений в биохимическом и клиническом анализе крови, а также изменения в анализе мочи.
На наличие патологии в поджелудочной железе кровь реагирует увеличением скорости оседания эритроцитов (свыше 10 мм/час у мужчин и свыше 20 мм/час у женщин) и относительным лейкоцитозом (повышение уровня лейкоцитов до 9 Г/л и выше). Это свидетельствует о наличии воспаления.
При присоединении гнойной инфекции и выраженной деструкции присутствует эффект «сдвига лейкоцитарной формулы влево», или же повышение числа палочкоядерных и сегментоядерных лейкоцитов.
При этом соотношение числа эритроцитов к объему плазмы (гематокрит) увеличивается за счет обезвоживания организма (у женщин – выше 47%, у мужчин – 54%).
Также появляется относительное увеличение количества эритроцитов. При наличии геморрагического панкреатита на поздних стадиях может развиваться анемия (падение уровня гемоглобина и эритроцитов).
Уровень глюкозы в таких случаях начинает возрастать и превышает 5,5 ммоль/л.
Биохимический анализ крови
Отличается повышением уровня амилазы выше 125 Ед/л на первых этапах (12 часов) заболевания. После некроза железы уровень амилазы существенно падает. Более показательными характеристиками является повышение уровня ингибиторов ферментов, трипсина, липазы. Сегодня наиболее информативным и специфическим является повышение уровня эластазы крови в первые двое суток.
Но этот фермент можно определить не во всех лабораториях. Повышается показатель ЛДГ, АСаТ, АЛаТ, что свидетельствует о начале распада клеток. Желтуха способствует повышению уровня общего и непрямого билирубина. Ацидоз приводит к падению показателей уровня хлоридов, магния, кальция.
Увеличивается относительная плотность урины. В ней появляются эритроциты, лейкоциты и цилиндры (белок), что характерно при токсических поражениях почек или обезвоживании. Диастаза мочи превышает 100 Ед, при том, что норма этого показателя составляет 64 Ед. Кроме того, в моче появляются кетоновые тела и сахар, что говорит о нарушении белкового и углеродного обменов.
Симптоматика прочих патологий поджелудочной железы
Кроме острого панкреатита, существует ряд патологий, которые поражают поджелудочную железу. Симптомы таких заболеваний, их диагностика и терапия зависит от локализации процесса и его стадии.
Наиболее характерные симптомы для таких патологий представлены в таблице ниже.
| Боль | |
| Хронический панкреатит | Болевой синдром не беспокоит вне периода обострения. В период обострения присутствует тупая тянущая или острая боль в эпигастральной области, которая часто иррадиирует в поясницу. Также могут присутствовать опоясывающие боли, которые имеют различную степень интенсивности. |
| Рак поджелудочной железы | Характер боли зависит от локализации опухоли. Поэтому могут присутствовать как ноющие эпизодические боли, так и болевой синдром, характерный для острого панкреатита. |
| Сахарный диабет первого типа | Боли отсутствуют. |
| Муковисцидоз | Боли по ходу кишечника схваткообразного характера. |
| Панкреонекроз | Острая резкая боль в области за грудиной и надчревья, которая отдает в ключицу или спину. В пиковом положении может развиваться состояние шока и потеря сознания. |
| Киста поджелудочной железы | Мало выраженная, непостоянная тупая боль при небольшом размере кисты. При значительных размерах образования появляется ярко выраженный болевой синдром, вследствие сдавления нервных стволов и протоков или натяжения капсулы органа. При развитии процесса в головке боль присутствует в надчревье справа, при поражении хвостовой части – слева. При локализации кисты в теле органа боль присутствует в области эпигастрия. |
| Диспепсические проявления | |
| Хронический панкреатит | Неустойчивость стула (чередование поносов и запоров). При нарушении диеты (употребление кабачков, помидор, меда, жареного, копченого, жирного) – тошнота, учащенный стул, эпизодическая рвота желчью и пищей. |
| Рак поджелудочной железы | Снижение аппетита, неустойчивость стула и тошнота при диетических погрешностях. Характерна потеря веса и вздутие живота. На поздних стадиях заболевания присутствует частая рвота и профузный понос. |
| Сахарный диабет первого типа | Резкое чувство слабости и голода при гипогликемических состояниях. При кетоацидозе – рвота, тошнота. Сильное снижение веса. |
| Муковисцидоз | Частый жирный жидкий стул, объемы которого превышают нормальный показатель в несколько раз. Метеоризм, снижение аппетита. |
| Панкреонекроз | Задержка стула, вздутие живота. |
| Киста поджелудочной железы | При кисте головки поджелудочной железы – учащение стула, похудение, вздутие живота. При поражении хвоста тела – эпизоды тошноты, запоры, обесцвеченный стул. |
| Специфические признаки | |
| Хронический панкреатит | Обострение симптомов вследствие употребления сладкого, маринадов, копченой, жареной, жирной пищи, алкоголя. |
| Рак поджелудочной железы | Раковая кахексия на поздних стадиях патологии. Выраженная бледность или желтуха. |
| Сахарный диабет первого типа | Жажда, зуд слизистых и кожи, увеличение объема выделяемой мочи. Склонность к кетоацидозу (кома, потеря сознания, запах ацетона изо рта, рвота, тошнота, слабость), гипогликемии (обморок, учащенное сердцебиение, голод, потливость). |
| Муковисцидоз | Мышечная слабость, сухость во рту, отложение солей на коже. |
| Панкреонекроз | Токсический или болевой шок, признаки острого живота. |
| Киста поджелудочной железы | Прощупывание крупных образований через переднюю брюшную стенку. Боль в животе и высокая температура при нагноении кисты. |
| Лабораторные исследования и инструментальная диагностика | |
| Хронический панкреатит | Повышение эластазы 1 крови в периоды обострения. Эластаза кала снижена. Лабораторные признаки характерные острому панкреатиту. |
| Рак поджелудочной железы | Ускорение СОЭ (более 30 мм/час). Признаки анемии и лейкоцитоза. Определение округлого образования на УЗИ. Верификация диагноза на основании данных биопсии. |
| Сахарный диабет первого типа | Уровень гликированного гемоглобина выше 6,5%. Сахар в крови выше 6,1 ммоль/л. |
| Муковисцидоз | Снижение эластазы кала, потовый тест положительный на повышение хлоридов. |
| Панкреонекроз | Данные лабораторных исследований соответствуют острому панкреатиту. УЗИ – признаки развития деструкции органа. |
| Киста поджелудочной железы | Незначительное повышение уровня ферментов в моче и крови. На УЗИ – признаки жидкостного образования. Верификация диагноза на основании результатов биопсии. |
Источник: http://doctoroff.ru/zabolevaniya-podzheludochnoy-zhelezy
Что такое липоматоз поджелудочной железы?
Липоматоз поджелудочной железы — процесс необратимого характера в тканях органа, при котором его клеточная структура претерпевает изменения и заменяется на жировую ткань. Иное название патологии — жировая дистрофия железы (стеатоз), иногда встречается неверное толкование — липомотоз.
Атрофические процессы в тканях поджелудочной железы развиваются постепенно. На фоне перенесенных инфекционных и органических патологий клетки органа погибают, на их месте начинают расти жировые — так начинается процесс необратимого перерождения. Дистрофические изменения носят доброкачественный характер, нет никакой связи между липоматозом и онкологией. Прогрессирование идет медленно.
Причины
Факторы, провоцирующие развитие стеатоза, изучены не полностью.
Доказано, что существует взаимосвязь между наличием жировиков (липом) в соседних органах, в подкожном слое и липоматозом поджелудочной железы.
Генетический фактор имеет немаловажное значение — у лиц, чьи близкие родственники страдали от жировой дистрофии органа и имели липомы на теле, патология диагностируется в 1,5 раза чаще.
Существует ряд причин, провоцирующих появление стеатоза поджелудочной:
- склонность к полноте и ожирение;
- частый прием алкогольных напитков (включая алкогольную интоксикацию), курение;
- хронические болезни поджелудочной железы (панкреатит);
- острые и инфекционные поражения органа;
- болезни эндокринного характера — сахарный диабет 1–2 степени, гипотериоз;
- поражение печени (гепатит);
- онкологические процессы в дыхательных путях;
- замедленные метаболические процессы;
- возрастной фактор — лица старше 70 лет склонны к перерождению тканей.

Классификация патологии
В гастроэнтерологии липоматоз поджелудочной железы классифицируют по степени (стадии) дистрофии и формам поражения тканей.
Классификация по степеням:
- 1 степень — жировая дистрофия развита слабо, жировые клетки заместили до 30% от общего объема органа; патология при 1 степени протекает без явной симптоматики и часто ее обнаруживают случайно, во время эхографии органов брюшной полости;
- 2 степень — клетки жирового депо составляют до 60% от объема органа; поджелудочная железа не в состоянии полноценно выделять пищеварительные ферменты (амилазу, трипсин, липазу), поэтому клиническая картина становится более явной;
- 3 степень — обширное перерождение тканей органа, клетки жирового депо составляют более 60% от объема железы; пищеварительный функционал снижен до минимума — выработка ферментов практически отсутствует, нарушается выработка инсулина, страдает весь организм.
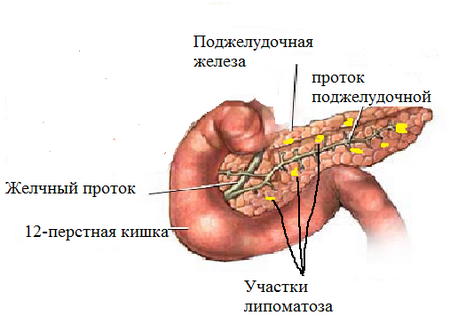
Классификация патологии по формам основана на локализации жировых клеток в поджелудочной. Их скопление может быть локальным или генерализованным. С этой позиции выделяют формы липоматоза:
- узловатая — для нее типично образование единичных клеток жирового депо в строме поджелудочной железы;
- диффузная — жировые узлы множественные, расположены в строме и паринхематозном слое хаотично, без определенной последовательности; при дуффузном поражении очаги скопления жировых клеток размыты, не имеют четких границ;
- смешанная форма — поражение поджелудочной, представленное единичными узлами и крупными областями жировых «островков».
Иногда в процессе перерождения поджелудочной железы образуются очаги жировой и соединительной тканей. При запущенном течении обнаруживают участки плотной рубцовой ткани. Такое состояние именуют фибролипоматозом — особая форма патологии, возникающая на фоне хронического панкреатита.
Течение фибролипоматоза тяжелое — поджелудочная увеличивается в размерах, сдавливая соседние органы, в паринхематозном слое образуется множество фиброзных узлов и уплотнений. Лечение — исключительно хирургическое.
Симптоматика
Липоматоз поджелудочной железы часто протекает скрыто, особенно на первой стадии в сочетании с узловатой формой. Одиночные липомы не вызывают серьезных проблем с расщеплением пищи и дискомфорта для больного не создают. Клинические проявления становятся ощутимыми на 2 стадии с более обширным перерождением тканей — развивается диспепсия с характерными проявлениями:
- умеренные боли в левом подреберье и по центру живота, иногда боли усиливаются ночью;
- повышенное газообразование обусловлено неполноценным перевариванием пищи — ее остатки начинают бродить в толстом кишечнике, вызывая вздутие, метеоризм;
- отрыжка с неприятным запахом после приема пищи;
- легкая тошнота после еды.

По мере прогрессирования болезни симптомы включают не только диспепсические явления, но и картину расстройства эндокринной системы (проявления диабета):
- боль в животе приобретает регулярный характер;
- возникает расстройство стула — запоры сменяются на диарею, в каловых массах можно заметить капли жира;
- нередко возникает рвота после еды;
- кожные покровы теряют эластичность, становятся сухими;
- присутствует ощущение постоянной жажды;
- усиливается аппетит, на фоне этого больной набирает лишение килограммы;
- появляются дизурические расстройства.
Признаки сахарного диабета на фоне липоматоза обусловлены понижением внутрисекреторной функции органа — при жировой дистрофии секреция инсулина и глюкагона недостаточна. Возникает дефицит инсулина, при длительной его нехватке развивается сахарный диабет.
Выявление патологии
Диагностика липоматоза поджелудочной железы включает проведение УЗИ органов брюшной полости. При эхографии видна структура тканей органа с повышенной эхогенностью, наличие нетипичных очагов в виде жировых «островков». По результатам УЗИ можно достоверно установить степень и форму поражения поджелудочной.
Если у врача, проводившегося УЗИ-диагностику, остаются сомнения в строении нетипичных участков железы, проводится биопсия с последующим морфологическим изучением взятых тканей. Биопсия на 100% подтвердит наличие липоматоза — при жировой дистрофии материал будет сплошь состоять из патологических клеток жирового депо.
Лечение
Лечение липоматоза сводится к недопущению прогрессирования патологии и сдерживанию роста жировых клеток. Полностью восстановить поджелудочную железу и ее ткань невозможно ни лекарствами, ни хирургическим вмешательством.
Лечение стеатоза включает консервативные методы, направленные на поддержание секреторной функции органа. При запущенном течении (3 стадия с обширным диффузным перерождением тканей) проводят операции (иссечение очагов дистрофии).
Первая и вторая стадии липоматоза требуют назначения заместительной консервативной терапии:
- строгое соблюдение диеты для предотвращения ожирения и дальнейшего отложения жира в ткани поджелудочной;
- курсовое лечение препаратами с содержанием панкреатина (Фестал, Креон, Пангрол) для восстановления адекватного пищеварения и дефицита гормонов;
- употребление спазмолитиков для купирования болей (Бускопан, Дротаверин, Баралгин);
- прием медикаментов для снятия диспепсических симптомов — Лоперамид от диареи, Церукал и Домперидон от тошноты, рвоты;
- отказ от вредных привычек и ведение здорового образа жизни.
Особенности питания больных
Диета при липоматозе поджелудочной железы имеет ведущее значение в сдерживании процесса дистрофии органа. Правильно организованное питание снижает нагрузку на железу, позволяя ей функционировать спокойно, без сбоев.
Основной диетический принцип — дробное и частое питание, до 5–6 приемов пищи за сутки. Идеальным для страдающих жировой дистрофией является стол № 5, разработанный Певзнером специально для лиц с поражением органов ЖКТ.
Главные правила по питанию для больных липоматозом:
- снижение количества жиров в питании с сохранением адекватного объема белковой и углеводистой пищи;
- полное исключение соленого, жареного, сладкого и острого;
- отказ от продуктов с грубой клетчаткой и высоким содержанием экстрактивных веществ;
- предпочтительные способы приготовления еды — варка, тушение, запекание, припускание.

Для больных стеатозом ограничивают суточную калорийность, но снижать суммарный объем калорий ниже 2800 не рекомендуется. Основу рациона составляют блюда из постного мяса, белой рыбы, молочных продуктов с низким процентом жирности, крупы в виде гречки и овсянки. Диета не запрещает употребление овощей — кабачков, картофеля, тыквы и моркови.
Народная медицина
Липоматоз не относят к угрожающим жизни патологиям, но контроль за состоянием поджелудочной железы требуется постоянный. Народная медицина предлагает лечить стеатоз с помощью фитотерапии. Настои и отвары из целебных трав помогут затормозить рост жировой ткани и частично восстановить секреторные способности поджелудочной.
Важно уяснить — перед использованием народных рецептов нужно обратиться к лечащему врачу. Специалист учтет общее состояние больного, взвесит пользу и возможный риск от траволечения. Дополнительно необходимо убедиться в отсутствии аллергических реакций на составные компоненты фитосборов.
Популярные народные рецепты от жировой дистрофии поджелудочной железы:
- отвар из очищенного овса помогает наладить обменные процессы в органе, улучшить секреторную функцию; отвар пьют вместо чая по 400 мл за сутки;
- настой из черничного листа полезен при липоматозе на начальных стадиях, средство пьют по 100 мл утром и вечером до еды;
- регулярное употребление в пищу свежих ягод клюквы способно предотвратить дальнейшее образование жировиков в поджелудочной;
- отвар из ежевичных листьев пьют длительно при диффузном поражении железы; за сутки принимают по 20–30 мл до 4-х раз в сутки;
- травяной настой из листьев крапивы, корня валерианы, ноготков и зверобоя употребляют курсами по 3 недели с 7-ми дневным перерывом длительно; за день необходимо выпивать до 250 мл;
- помимо траволечения применяют мумие — мощный природный стимулятор; при неосложненном стеатозе восстановить работу поджелудочной поможет пероральный прием мумие по 20 мг дважды за сутки на протяжении 14 дней.

Профилактика
Соблюдение элементарных мер профилактики помогает на 80% снизить вероятность развития стеатоза поджелудочной железы. К действенным профилактическим мероприятиям относятся:
- контроль нормального веса, недопущение развития ожирения;
- здоровый, тщательно сбалансированный рацион питания;
- отказ от курения и приема алкоголя;
- адекватная физическая активность;
- профилактические медосмотры и своевременное лечение обнаруженных недугов (особенно связанных с нарушением функционирования поджелудочной, печени и эндокринной системы).
Предотвратить развитие стеатоза поджелудочной может любой, а лечение уже подтвержденного заболевания займет длительный период.
Недуг часто проявляет себя на запущенных стадиях, когда без оперативного вмешательства обойтись сложно.
Поэтому важно при любых тревожных признаках со стороны органов ЖКТ и поджелудочной железы (боли, тошнота, проблемы с аппетитом, набор веса) обратиться к гастроэнтерологу за квалифицированной помощью.
Источник: https://kiwka.ru/podzheludochnaya-zheleza/lipomatoz.html
Расстройство поджелудочной железы
Поджелудочная железа в человеческом организме играет большую роль и является важнейшим органом. Данному органу свойственно вырабатывать специальные гормоны, которые принимают участие в обменных процессах и сок, способствующий перевариванию пищи.
Без нормального функционирования поджелудочной железы нарушаются обменные процессы, не усваиваются в полном объеме углеводы, жиры, белки.
Помимо всего прочего, нарушаются и функции печени, в результате накапливается в крови и моче сахар, что в свою очередь чревато осложнениями.
Синдромы, наблюдаемые при расстройстве поджелудочной железы, называются диспанкреатизмом. Данные расстройства вызваны целым рядом различных факторов, как инфекционные заболевания, отравления, болезни ЖКТ и считаются временными. Отметим, что причиной диспанкреатизма бывает хронический алкоголизм, причем довольно часто, а также заболевания сосудистой системы.
Достаточно часто диспанкреатизм проявляется болевыми ощущениями. Локализуется боль, как правило, под левым ребром, но может возникать и «под ложечкой». Постепенно появляются ощущения, что тупая боль словно обволакивает половину туловища.
Болевые симптомы у детей при диспанкреотизме напоминают часто приступы острого аппендицита, они острые и сильные.

Данная патология может сопровождаться и изменением стула, который приобретает кашицеобразную констистенцию, порою бывает жидким. Но, как правило, данный симптом чаще всего проявляется у детей. Наблюдается при пальпации живота урчание, иногда прослушивается характерный плеск.
При диспанкреатизме отмечается горький привкус во рту, часто наблюдаются отрыжка, тошнота, рвота.
Бывает, что нарушения функции поджелудочной железы не проявляются никакими симптомами и проходят совершенно незаметно.
Обследование пациента при подозрении на диспанкреатизм начинается с осмотра и подробного опроса.
При диагностировании заболевания необходимы:
- общий анализ крови;
- биохимический анализ крови;
- анализ на подтверждение дисбактериоза;
- анализ мочи и кала.
При необходимости назначаются инструментальные методы диагностики:
- сканирование;
- эхография;
- УЗИ.
Данные анализы назначаются еще и по причине исключения панкреатита и других заболеваний поджелудочной железы.
Самой эффективной профилактической мерой является правильный подход к питанию. Прежде всего, рацион должен быть сбалансированным, не следует переедать, злоупотреблять жирными, острыми блюдами и, особенно, алкогольными напитками. Также следует питаться вовремя, по определенному режиму.
Необходимо своевременно выявлять, а в дальнейшем и лечить, заболевания внутренних органов, которые негативно влияют на поджелудочную железу.
Для лечения диспанкреатизма показаны препараты различного спектра действия. Если наблюдается внешнесекреторная недостаточность, то назначаются: фестал, панкреатин, солизим, сомилаза, а также рекомендуются мезим и но-шпа.
В определенной терапии нуждаются и функциональные нарушения, которые обусловлены церебральными механизмами регуляции. В качестве лечения используют: транквилизаторы и седативные препараты. Лечение и прием препаратов проводят под контролем психоневролога.
Используется также для лечения и фитотерапия, но опять же, исключительно по показаниям специалиста. Самолечением заниматься ни в коем случае нельзя.
Рекомендуется при диспанкреатизме обильное питье, которое желательно пить маленькими и частыми глоточками.
Существуют ограничения в рационе питания. Например, следует отказаться от острых, жирных блюд, как и от копченостей, так как они несут дополнительную нагрузку на поджелудочную железу.
Желательно ввести в свой ежедневный рацион рыбу, мясо, тушеные и пропаренные овощи. Хлеб следует покупать, произведенный без дрожжей.
Питание рекомендуется дробное небольшими порциями, где-то грамм от 180 до 230.
Как правило, все симптомы диспанкреатизма проходят быстро, конечно же, при своевременном лечении. Остаточные явления, совсем незначительные, могут проявляться на протяжении 2 – 4 недель.
Источник: https://nebolet.com/bolezni/dispankreatizm-rasstroistvo-podgelydochnoi-zhelezy.html
Рак поджелудочной железы: причины и симптомы
Если вы заметили такие симптомы как:
- слабость
- резкое снижение веса
- потеря аппетита
- желтуха
- тошнота и рвота,
вам следует обратиться за консультацией к врачу!
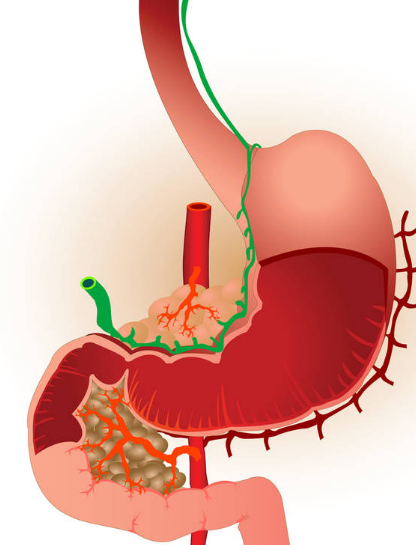
Что такое поджелудочная железа и как она устроена?
Поджелудочная железа – орган пищеварительной системы, который выполняет такие функции:
- экзокринная (пищеварительная, внешнесекреторная)
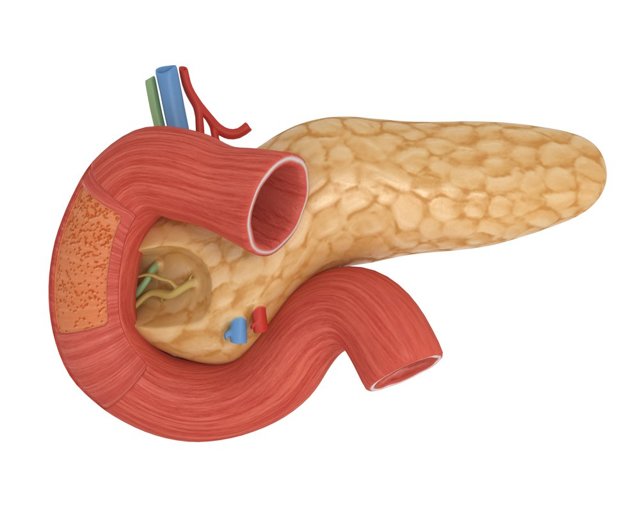
Поджелудочная железа вырабатывает все необходимые ферменты (трипсин, хемотрипсин, амилазу, липазу) для переваривания жиров, белков, углеводов, которые поступают из протока железы в двенадцатиперстную кишку.
- эндокринная (внутрисекреторная)
Поджелудочная железа вырабатывает гормоны инсулин и глюкагон. Инсулин регулирует углеводный и жировой обмен и поддерживает оптимальный уровень сахара в крови, понижая его.
Глюкагон противоположен инсулину по действию: он увеличивает концентрацию сахара в крови.
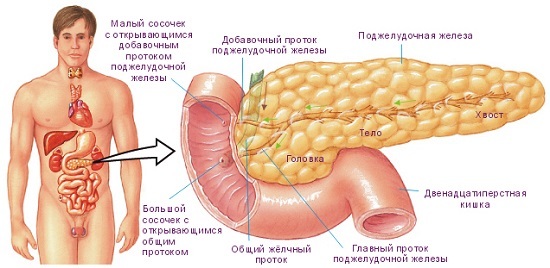
Поджелудочная железа располагается в забрюшинном пространстве позади желудка и состоит из трех основных частей – головки, тела и хвоста.
Головка поджелудочной железы тесно примыкает к двенадцатиперстной кишке. Через головку проходит общий желчный проток, по которому желчь, вырабатывающаяся в печени, поступает в двенадцатиперстную кишку. Тело поджелудочной железы имеет форму треугольника и оканчивается хвостом, по форме напоминающим грушу.
По оценкам специалистов, в 75% случаев опухоль поражает головку железы; в 15-20 — тело. Реже всего злокачественные клетки обнаруживаются в хвосте — в 5-10% случаев.
Что такое рак поджелудочной железы?
Рак поджелудочной железы — это злокачественное образование, которое развивается из эндокринных и экзокринных клеток поджелудочной. Он занимает 4-е место среди онкологических причин смерти в мире (после рака легких, рака простаты и колоректального рака у мужчин и рака легких, молочной железы и колоректального рака у женщин).
Частотность возникновения рака поджелудочной железы у мужчин и женщин существенно не отличается.
Механизм возникновения рака поджелудочной железы
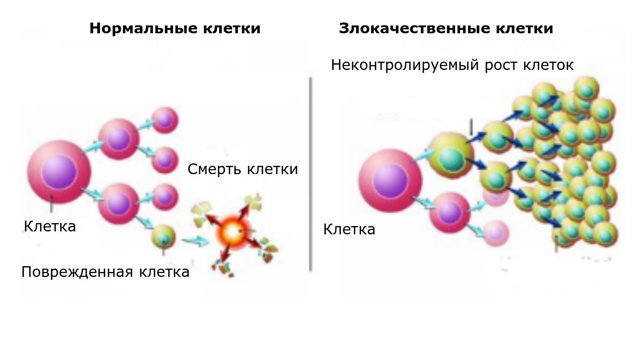 Рак – это болезнь клеток, при которой они бесконтрольно делятся. Нормальные клетки растут и делятся для образования новых клеток, когда это нужно организму. Когда нормальные клетки стареют или повреждаются, они погибают. Этот процесс называется апоптозом.
Рак – это болезнь клеток, при которой они бесконтрольно делятся. Нормальные клетки растут и делятся для образования новых клеток, когда это нужно организму. Когда нормальные клетки стареют или повреждаются, они погибают. Этот процесс называется апоптозом.
Гены “инструктируют” клетки и контролируют их в процессе образования новых клеток и гибели старых. Изменения в генах вследствие мутаций или внешнего влияния приводят к перерождению нормальных клеток в опухолевые, которые не погибают, а постоянно делятся, формируя первичную опухоль.
Одни генные мутации появляются случайно, другие возникают под влиянием негативных факторов окружающей среды, третьи могут быть наследственными.
В отличие от нормальных, злокачественные клетки могут распространяться в другие органы, формируя в них вторичные опухолевые очаги (метастазы).
Рак поджелудочной железы лечится в зависимости от стадии заболевания, пораженных метастазами органов и общего состояния организма.
Какие симптомы и проявления рака поджелудочной железы?
Ранние признаки при раке поджелудочной железы обычно отсутствуют, поэтому распознать рак поджелудочной железы тяжело. Зачастую пациенты отмечают общие симптомы, которые не связывают с поражением поджелудочной железы:
- слабость;
- вздутие, расстройство стула;
- отсутствие аппетита.
Но есть и признаки, которые говорят о явном нарушении, например:
- пожелтение кожных покровов и склер, сопровождающееся кожным зудом, потемнением мочи и обесцвечиванием кала;
- резкое снижение веса (например, 10-15 кг за 3-6 месяцев);
- повышение билирубина и печеночных ферментов в крови (АЛТ, АСТ)
- повышение уровня глюкозы в крови;
- внезапное появление диабета 2 типа у пациентов после 50 лет; при этом необходимо исключить рак поджелудочной железы;
- тошнота и рвота застойным содержимым, которые возникают на поздних стадиях заболевания, когда опухоль прорастает в двенадцатиперстную кишку, закрывая ее просвет.
Боль при раке поджелудочной железы обычно возникает на более поздних стадиях по мере роста опухоли.
Причины рака поджелудочной железы
От чего бывает рак поджелудочной железы, на данный момент точно неизвестно.
Однако установлены факторы риска, которые повышают вероятность рака, но не являются причинами сами по себе.
Наличие факторов риска — не обязательное условие для развития опухоли.
Это значит, что человек, который находится под влиянием многих факторов, может и не заболеть; и наоборот, человек может заболеть раком поджелудочной железы, не имея ни единого фактора риска.
На развитие рака поджелудочной влияют:
- генетическая предрасположенность
Около 10% случаев злокачественной опухоли связаны с генетической предрасположенностью. Если у членов семьи 1-го колена была обнаружена опухоль поджелудочной железы, то риск развития аналогичного заболевания у родственников возрастает.
Генетические основы предрасположенности к раку до конца не изучены.
Установлено, что повышен риск заболевания у пациентов с синдромом Пейтц-Егерса (семейный полипоз толстой кишки), когда у ближайших родственников был острый или хронический фиброзно-дегенеративный панкреатит.
Также риск развития опухоли повышен у пациентов с синдромом Линча (генетическая предрасположенность к раку толстой кишки).
Курение в два раза повышает риск заболеть раком поджелудочной железы.
- злоупотребление алкоголем
Американское онкологическое общество (American Cancer Society) установило, что злоупотребление алкоголем может привести к хроническому панкреатиту и повысить риск развития опухоли в поджелудочной железе.
- повышенный индекс массы тела (ожирение) и низкая физическая активность
Международное агентство по изучению рака (IARC) и Американский Институт по исследованию рака (AICR) установили, что повышение индекса массы тела на 5 единиц повышает шанс заболевания на 10%. Прирост каждых 10 см объема талии увеличивает риск на 11%.
- сниженное употребления в пищу овощей и фруктов
- употребление в пищу большого количества красного мяса и молочных продуктов
Доказано, что активное потребление обработанного мяса повышает риск развития рака.
- профессиональный контакт с химическими веществами
Постоянное воздействие химических веществ, таких как бетанфтиламин, бензидин, используемых в химической и металлургической промышленности, повышает риск рака поджелудочной железы.
- низкое содержание 25-гидроксивитамина Д в плазме крови
Недостаток витамина D существенно повышает риск рака поджелудочной железы и других опухолей.
Цирроз — это рубцевание печени, вызванное вирусным гепатитом, злоупотреблением алкоголя. Люди с циррозом печени имеют повышенный риск развития рака поджелудочной железы.
Рак поджелудочной железы чаще обнаруживается у людей с диабетом 2 типа. Этот тип диабета чаще всего развивается в зрелом возрасте и связан с избыточным весом.
- предраковые болезни поджелудочной железы
Одним из предраковых заболеваний поджелудочной железы является хронический панкреатит.
Хронический панкреатит — это хроническое воспаление поджелудочной железы. Иногда оно развивается из-за наследственной генной мутации. Люди с этим унаследованным панкреатитом в течение всей жизни склонны к образованию злокачественной опухоли поджелудочной железы.
Муцинозная кистозная неоплазма и интрадуктальная папиллярная муцинозная неоплазма являются кистозными опухолями, которые могут иметь небольшой размер и развиваться бессимптомно. Обычно они являются случайными находками при УЗИ, КТ, МРТ.
Интрадуктальная папиллярная муцинозная неоплазма (ИПМН, IPMN) может поражать главный панкреатический проток и ветки главного панкреатического протока и обладает высшим потенциалом злокачественности, с риском малигнизации до 62%.
Риск малигнизации муцинозной кистозной неоплазмы составляет меньше 15%. При муцинозных кистозных неоплазмах международные группы исследователей рекомендуют резекцию во всех случаях, когда у пациента нет противопоказаний к операции.
Профилактика рака поджелудочной железы
Как избежать рака поджелудочной железы? Специалисты не дают однозначный ответ. Установлено, что профилактика опухоли заключается в избежании факторов риска. Американское онкологическое общество рекомендует придерживаться правильного, сбалансированного питания, отказаться от вредных привычек и поддерживать вес в норме, не пренебрегая спортом.
Пациентам с наличием факторов риска, в т. ч. указанных выше генетических синдромов в анамнезе, следует вести здоровый образ жизни и проходить ежегодный скрининг.
Источник: https://ru.bookimed.com/article/rak-podzheludochnoj-zhelezu-prichinu-i-simptomu/
Признаки заболеваний поджелудочной железы
Поджелудочная железа – это орган, выполняющий ряд важнейших функций в организме человека. Она вырабатывает ферменты, которые являются частью пищеварительного сока и участвуют в процессах пищеварения, а также гормоны.
При различных заболеваниях поджелудочной железы нарушается переваривание пищи, расщепление и всасывание необходимых организму веществ, что сопровождается определенными симптомами, многие из которых не специфичны, особенно на ранних стадиях болезни.
На основании жалоб врач может заподозрить у пациента патологию этого органа, но для уточнения диагноза обязательно пройти обследование.

Учащенный кашицеобразный, жирный стул — признак патологии поджелудочной железы.
Основными симптомами, которые могут указывать на патологию поджелудочной железы, считаются болевой и диспепсический (расстройство пищеварения).
Боль обычно локализуется в подложечной области, может иррадиировать в левое подреберье, левую лопатку, поясницу, при остром процессе болевой синдром принимает опоясывающий характер.
Боль появляется или усиливается после обильного приема пищи, особенно жирной, острой или жареной, алкоголя.
Местный холод способствует облегчению боли, иногда пациенты для уменьшения неприятных ощущений принимают вынужденное положение (лежа на боку с притянутыми к животу коленями или сидя, согнувшись вперед).
Расстройства пищеварения проявляются в виде тяжести в животе, тошноты и рвоты, которые появляются после приема пищи, у пациентов также может наблюдаться вздутие живота, метеоризм, диарея. Иногда больные сами обращают внимание на то, что стул стал кашицеобразным, частым (до 4-5 раз в день), жирным, плохо смывается, приобретает серый цвет.
При прогрессировании заболевания нарушаются обменные процессы, больные теряют массу тела, ухудшается аппетит. Из-за витаминной недостаточности кожа у больных становится сухой, может нарушиться зрение, развиться анемия и другие состояния, связанные с гиповитаминозом.
Симптомы, описанные выше, могут возникать при остром и хроническом панкреатите, опухолях поджелудочной железы, образовании в ней кист или камней значительного размера. Однако схожие признаки могут указывать и на заболевания кишечника, желчного пузыря и других органов пищеварительной системы.
А в некоторых случаях, из-за иррадиации болевого синдрома в поясничную область, нижние отделы живота или лопатку, врач может принять острую патологию поджелудочной железы за радикулит, приступ стенокардии или острый аппендицит. Именно поэтому для верификации диагноза необходимо обследование.
Не стоит также забывать и о внутрисекреторной функции поджелудочной железы, при нарушении которой страдает выработка гормонов, принимающих непосредственное участие в углеводном обмене.
При нарушении выработки инсулина и других гормонов этим органом у пациента будут наблюдаться признаки сахарного диабета.
К ранним симптомам этого заболевания относятся полиурия (суточный диурез может превышать 2-3 литра), постоянная жажда, сухость во рту, сухость кожи и слизистых оболочек, повышение аппетита.
При прогрессировании заболевания могут развиться такие осложнения заболевания, как ангиопатия, нефропатия, нарушение зрения и др.
Симптомы панкреатита
Острый панкреатит чаще всего развивается при злоупотреблении алкоголем и его суррогатами, особенно на фоне обильного приема жирной пищи, при травмах органа.
У здоровых людей острая форма заболевания встречается редко, чаще всего происходит обострение хронического воспалительного процесса в железе.
Основной признак острого панкреатита – невыносимая опоясывающая боль в подреберьях, сопровождаемая многократной рвотой и повышением температуры тела. В таких случаях больным необходима срочная медицинская помощь в стационаре.
При хроническом панкреатите симптомы заболевания могут длительное время отсутствовать или быть выражены настолько слабо, что люди не обращают на них внимания.
При этом происходит постепенный процесс замещения здоровых клеток органа соединительной тканью, в результате чего и развивается недостаточность функций поджелудочной железы.
Больных начинает беспокоить ноющая тупая боль, чувство распирания, тяжести в левом подреберье, возникающее или усиливающееся после приема пищи или алкоголя, иногда даже в небольших количествах.
Заболевание может протекать с чередованием периодов обострения и ремиссии, во время обострения возникают симптомы, характерные для острого панкреатита. Возникают и диспепсические расстройства. Нередко у больных хроническим панкреатитом наблюдается нарушение толерантности к глюкозе.
Симптомы онкологических заболеваний поджелудочной железы
К сожалению, в последние десятилетия выросло число пациентов, страдающих онкологическими патологиями этого органа. Опухоли могут развиваться из клеток поджелудочной железы, отвечающих за ее экзокринную (ферментативную) функцию, а также могут быть гормонально-активными, развивающимися из специальных клеток.
Симптомы рака поджелудочной железы чаще всего напоминают признаки панкреатита, но в зависимости от локализации опухоли могут быть и другие проявления.
При раке головки поджелудочной железы происходит разрастание опухоли, передавливающей общий желчный проток, в результате чего одним из первых признаков заболевания у пациентов является желтуха.
При возникновении опухоли в теле или хвосте органа на первый план могут выйти симптомы быстро прогрессирующего сахарного диабета.
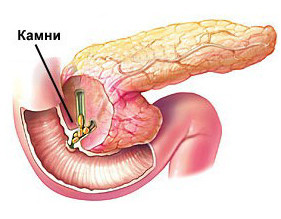
Кисты и камни поджелудочной железы
Киста поджелудочной железы представляет собой капсулу, в которой определяется скопление жидкости.
Кисты могут локализоваться в любом отделе органа, симптоматика обычно появляется, когда они достигают больших размеров, начинают смещать или сдавливать близлежащие органы.
У пациентов могут возникать боли в верхней части живота, расстройства пищеварения, снижение массы тела. Эти симптомы абсолютно неспецифичны, и требуется обследование для выявления их причины. Лечение в большинстве случаев проводится хирургическим путем.
Образование камней в поджелудочной железе происходит редко, эта патология может развиваться самостоятельно в результате отложения солей в тканях органа, либо в результате перенесенных или сопутствующих болезней поджелудочной железы (хотя на сегодняшний день причины образования камней в этом органе окончательно не ясны). Чаще всего камни обнаруживаются в головке органа, в большинстве случаев они являются случайной находкой во время исследования внутренних органов по другому поводу.
Симптомами наличия камней в паренхиме поджелудочной железы может быть боль в вверху живота, иррадиирующая в спину, иногда она носит приступообразный характер, усиливаясь через некоторое время после приема пищи.
Может произойти перемещение камня в общий желчный проток, в результате чего появляются признаки механической желтухи.
Хирургическое лечение применяется в случае тяжелого течения заболевания, сопровождающегося частыми болевыми приступами и расстройствами пищеварения.
Диагностика заболеваний поджелудочной железы
 Ультразвуковое исследование поджелудочной железы помогает диагностировать воспалительный процесс в ее тканях, а также опухоли, камни, рубцы и возрастные изменения.
Ультразвуковое исследование поджелудочной железы помогает диагностировать воспалительный процесс в ее тканях, а также опухоли, камни, рубцы и возрастные изменения.
При появлении признаков, характерных для болезней поджелудочной железы, необходимо обратиться к терапевту или гастроэнтерологу, которые при необходимости могут направить на консультацию к другим специалистам (эндокринолог, хирург и др.).
После осмотра и установки предварительного диагноза врач направит пациента на лабораторно-инструментальные исследования. Для подтверждения диагноза необходимы анализы мочи, крови (клинический и биохимический), косвенно на наличие заболеваний поджелудочной железы могут указывать отклонения в результатах анализов кала.
Одним из самых информативных методов диагностики патологий этого органа является ультразвуковое исследование, во время которого врач может определить размеры органа, оценить состояние паренхимы, обнаружить в ней кисты, камни или новообразования.
Заподозрить панкреатит врач может по результатам рентгенологических исследований органов брюшной полости и ФГДС.
В сложных случаях для диагностики болезней поджелудочной железы пациенту могут быть рекомендованы компьютерная и магнитно-резонансная томография, а также биопсия тканей органа.
Заниматься самодиагностикой и самолечением при подозрении на патологию поджелудочной железы не следует. Одни и те же симптомы могут указывать как на панкреатит, так и на наличие опухоли органа, а чем раньше будет установлен диагноз и назначено правильное лечение, тем лучше прогноз заболевания.
В запущенных случаях в результате хронического панкреатита могут развиться тяжелые заболевания пищеварительной системы, почек, сердца. Острые патологии при отсутствии лечения могут привести к некрозу тканей поджелудочной железы и летальному исходу.
К какому врачу обратиться
При появлении болей в животе, нарушениях пищеварения следует обратиться к терапевту. Врач проведет первоначальное обследование и установит диагноз, назначит лечение. При необходимости пациент наблюдается у гастроэнтеролога. При поражении поджелудочной железы может потребоваться необходимость осмотра онколога, эндокринолога, хирурга. Полезно будет посетить диетолога.
Источник: https://myfamilydoctor.ru/priznaki-zabolevaniya-podzheludochnoj-zhelezy/