Одно из венерологических заболеваний — гонорея проявляется воспалительными процессами в мочевыводящих путях.
Гонорея при беременности в первом триместре проявляется в виде поражения внутреннего слоя матки, маточной трубки и яичников.
В некоторых случаях заболевание может протекать бессимптомно, что значительно усложняет лечение беременных женщин и может спровоцировать серьезные осложнения.
Гонорея при беременности
Причиной возникновения заболевания чаще всего становится половой акт, не защищенный контрацептивными средствами.

При попадании на слизистую оболочку микроорганизма возбудителя гонококка на половые органы.
Так же, заражение может произойти в процессе рождения ребенка, через инфицированные половые пути матери. Болезнь протекает быстрыми темпами и сопровождается ярко выраженными.
Симптомы заболевания:
- при мочеиспускании появляются резкие болевые ощущения;
- выделение гноя из половых путей;
- появление лихорадки.
Несвоевременное лечение заболевания или полное отсутствие терапии, грозит поражением многих внутренних органов матери и плода.
 Возбудитель гонококк при гонорее у беременных женщин поражает:
Возбудитель гонококк при гонорее у беременных женщин поражает:
- матку;
- мочевой пузырь;
- почки.
У мужчин, помимо почек и мочевого пузыря, страдают яички, их придатки и семявыносящие сосуды.
Часто результатом гонореи становится бесплодие как у женщин, так и у мужчин. Возбудитель гонореи — гонококк может провоцировать воспаление и других органов.
Гонококк провоцирует воспаление:
- тканей с железистым или цилиндрическим эпителием;
- прямой кишки;
- появление конъюнктивита;
- воспаление глотки.
Паразитирует возбудитель как внутри клетки, так и на их поверхности. Поселиться вредный микроорганизм может в половых путях, прямой кишке и слизистой ротовой полости.
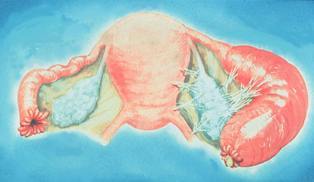 У женщин в положении микроорганизм поражает шейку матки в первую очередь, далее распространяется на маточные трубы.
У женщин в положении микроорганизм поражает шейку матки в первую очередь, далее распространяется на маточные трубы.
В конце концов происходит поражение яичников. У детей только что родившихся гонорея может вызвать конъюнктивит.
Причинами возникновения гонореи может стать:
- не использование презервативов;
- неразборчивые половые отношения;
- нарушение личной гигиены.
Исходя из причин заболевания гонореей, можно его избежать, путем соблюдения простых правил личной гигиены с контролем половых связей.
Симптомы
Условно гонорею делят на 3 стадии. Различаются они в зависимости от клинических проявлений.
Стадии гонореи у беременных:
- Свежая форма гонореи — инфекция имеет острую, подострую или вялотекущую форму. Форма диагностируется в течение 2 месяцев со дня инфицирования.
- Скрытая форма или латентная инфекция — при беременности встречается крайне редко. В основном она провоцирует бесплодие. Формируется инфекция в области маточных труб в виде спаек, что в последствии препятствует встречи сперматозоидов с яйцеклеткой. Женщина, страдающая этой формой заболевания, представляет постоянную угрозу для заражения партнера.
- Тропидная форма – при несвоевременном обращении к врачу, форма приобретает хронический характер. Лечение гонореи у беременных в этой форме лечится сложнее и дольше, чем острая форма. Она протекает практически бессимптомно.
Симптомы гонореи при беременности не редко возникают через несколько дней после инфицирования. Этот период может варьироваться от 3 дней до 14.
Гонорея при беременности симптомы:
- общее недомогание и лихорадка;
- резкие головные боли;
- интоксикация с местной симптоматикой;
- резкие болевые ощущения при мочеиспускании;
- выделение гноя из половых путей.
При беременности, признаки появления любого из симптомов должны побудить женщину обратиться к врачу.
Желательно, чтобы обращение было на начальной стадии заболевания, пока гонорея не приобрела хроническую форму.
Последствия заболевания для беременных
Прежде всего нужно разобраться, как влияет гонорея на беременность. Фактом является то, что патология может быть опасна как для матери, так и для плода.
Работа репродуктивной системы женщины и развития ребенка внутри утробы матери, зависит непосредственно от периода развития заболевания.
После родов, инфицированные гонореей женщины могут страдать от тяжелых воспалительных процессов матки.
Последствия для ребенка
 В течение беременности, гонорея может негативно влиять на развитие плода. Инфицирование и развитие болезни в начальный период беременности, как правило сопровождено воспалительным процессом стенок матки. Поэтому, в это время не исключается выкидыш.
В течение беременности, гонорея может негативно влиять на развитие плода. Инфицирование и развитие болезни в начальный период беременности, как правило сопровождено воспалительным процессом стенок матки. Поэтому, в это время не исключается выкидыш.
Критическим моментом является беременность на сроке 8-10 недель.
Инфицирование на 2 и 3 триместрах беременности, ребенку грозит внутриутробному гонококковому сепсису. Что провоцирует тахикардию и повышение температуры у матери. При этом ребенок получает недостаточно кислорода, питательных веществ. Вес малыш набирает медленно.
Чаще всего заражение ребенка происходит при рождении. Последствия гонореи при беременности, для ребенка могут быть очень серьезными.
Последствие гонореи у новорожденного:
- воспаление слизистой глаз;
- конъюктивы слизистой и глазного яблока;
- гонорея половых органов у девочек.
Гнойное воспаление гонококковой флорой может привести к полной слепоте ребенка.
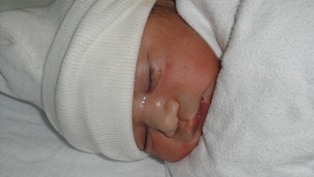 Осложнения у ребенка начинают проявляться после родов на 2-3 сутки. Веки малыша отекают, а через 24-72 часа наблюдается выделение гноя из глаз. В тяжелых случаях это может привести к возникновению бельма на глазу.
Осложнения у ребенка начинают проявляться после родов на 2-3 сутки. Веки малыша отекают, а через 24-72 часа наблюдается выделение гноя из глаз. В тяжелых случаях это может привести к возникновению бельма на глазу.
Беременность после гонореи не является показанием к кесареву сечению. Его проводят только в том случае, если ребенок подвергается сильной интоксикации.
Диагностика
При постановке диагноза достаточно сдать мазок на флору и гонорею при беременности. Анализ совершенно безопасен для мамы и плода. После того, как мазок слизистой сдан, его рассматривают под микроскопом и высеивается для определения специальных питательных сред.
Еще один метод диагностирования гонореи — ПЦР, то есть метод полимеразной цепной реакции. Метод позволяет выявить инфицирование гонококков, но не определяет их количество. Хотя в диагностировании гонореи их присутствия в микрофлоре достаточно.
Дополнительно врачами могут назначаться на анализы по выявлению гонореи некоторые группы лиц.
 На исследование по выявлению гонореи направляются:
На исследование по выявлению гонореи направляются:
- новорожденные дети, после рождения, которые имеют признаки конъюктивита;
- женщины, планирующие прерывание беременности;
- при постановке на учет беременные;
- при комплексной диагностики;
- лица, подтвердившие половой контакт с инфицированными гонореей партнерами;
- женщины, страдающие патологиями мочеполовой системы.
Беременная направляется врачом на исследования после беседы на основании ее жалоб и после гинекологического осмотра.
Подтвердить диагноз гонореи нельзя только по 1 исследованию:
- культуральному методу или бактериологии — в 95% случаев, диагноз подтверждается, но его проведение занимает достаточно долгое время. Анализы будут готовы только через неделю;
- ELISA-тест — проводится не во всех лабораториях;
- ПЦР — требует дополнительной проверки результатов, так как может выдать ложные;
- микроскопия уретры, мазка и цервикального канала — быстрый и простой тест, но непосредственно зависит от квалификации лаборанта. Эффективность его составляет 65-70%.

Антибактериальная терапия
Во время беременности при гонорее женщине назначается антибактериальная терапия. Она может быть назначена на любом сроке беременности.
- Процедура заключается в введении препаратов группы цефалоспоринов, внутримышечно однократно.
- Повторное введение препарата может потребоваться за редким исключение.
- Многократные клинические испытания доказали, что препараты этой группы безопасны для здоровья матери и ребенка в ее утробе.
Отказ от терапии антибактериальными препаратами приводит к необратимым последствиям, где не исключается прерывание беременности.
Другие методы лечения
При сочетании нескольких заболеваний мочеполовой системы, назначаются другие препараты более широкого эффективного спектра действия.
 На 2 половине срока могут назначаться антибактериальные свечи. Они устраняют симптомы заболевания и снимают воспаление половых путей.
На 2 половине срока могут назначаться антибактериальные свечи. Они устраняют симптомы заболевания и снимают воспаление половых путей.
На сроке 16 недель назначаются препараты иммунномодуляторы. Если существует угроза выкидыша, назначается сохраняющая терапия. Она направлена на снижение тонуса матки.
Очень важно, полный курс лечения гонореи у беременных должна пройти не только женщина, но и ее партнер. Иначе, она может быть инфицирована повторно.
Источник: https://kakrodit.ru/gonoreya-pri-beremennosti/
Опасна ли гонорея при беременности: симптомы и лечение
Гонорея — венерическое заболевание, возбудителем которого является гонококк, по форме напоминающий кофейное зерно. Эта бактерия обитает в слизистом эпителии мочеполовых органов, в ротовой полости, на глазных оболочках и в прямой кишке.
Обнаружение данного заболевания во время вынашивания ребенка пугает беременных женщин, так как последствия могут быть достаточно серьезными. Но в первую очередь, это зависит от того, на каком этапе беременности женщина заразилась гонореей.
Симптомы и формы заболевания
Особенность этой болезни заключается в том, что она в разной степени поражает практически все детородные органы, а при длительном развитии в организме распространяется и на другие системы, проникая в мочевыводящие структуры, в кишечник, эпителий гортани и пр.

По международной классификации заболеваний болезнь классифицируется в рубрике А54 как гонорея, вызывающая осложнения беременности, деторождения или послеродового периода (О98.2).
Опасность гонореи заключается в том, что общая клиническая картина часто напоминает обострение урологических воспалений, которые нередко возникают во время вынашивания ребенка.
Женщина может решить, что с этой проблемой она способна справиться самостоятельно.
Но беременность — не подходящий момент для экспериментов со здоровьем, поэтому при первых же симптомах необходимо срочное обращение к врачу.
Симптоматика напрямую зависит от формы протекания болезни:
- первичная (острая), которая появляется впервые после заражения;
- хроническая (длительная);
- латентная (скрытая).
Первичная форма
После окончания инкубационного периода, продолжающегося до нескольких недель, у беременной начинают проявляться первые симптомы:
- сильные головные боли;
- жжение и зуд наружных половых органов;
- повышение температуры до 38,0-38,5°С;
- боль внизу живота, которая становится интенсивнее во время полового акта и после него;
- незначительные выделения крови после секса;
- острые рези и боль при оттоке мочи;
- гнойные выделения с неприятным запахом.
Заражение во время анального секса вызывает поражение прямой кишки. Тогда акты дефекации становятся болезненными, возможны геморроидальные кровотечения.
Если беременная заразилась при оральном контакте, то возникает воспалительный процесс в горле и ротовой полости. Это сопровождается болевыми ощущениями при глотании пищи или при интенсивном дыхании.
Иногда возбудитель попадает в глаза, что становится причиной быстрого развития инфекции. Глаза начинают сильно зудеть, жечь, появляются рези, слизистая воспаляется, а при остром течении выделяется гнойная слизь.
Все эти симптомы нарастают и усиливаются на протяжении двух недель, после чего начинают утихать, вызывая иллюзию того, что болезнь уходит, в то время, как она переходит к хроническому течению.
У некоторых женщин гонорея не вызывает таких резких симптомов и проходит подостро. При этом все проявления сводятся к зуду половых органов, незначительным гнойным выделениям и дискомфорту в нижней части живота.
Хроническая форма
Симптоматика в этом случае носит волнообразный характер: иногда проявления болезни заметны, а временами полностью отсутствуют. Несмотря на то, что симптомы этой формы проходят гораздо проще, последствия, как правило, более серьезные и касаются не только мочеполовой системы.
При хроническом течении у беременных гонококки активно развиваются на эпителии влагалища, что приводит к гонорейному воспалению.
Так происходит из-за гормональной перестройки слизистой внутривлагалищной ткани, которая наблюдается в период вынашивания ребенка. Внутривагинальное воспаление вызывает сильных зуд, жжение, выделение обильных белей.
Состояние больной очень напоминает проявления кандидоза, но антимикотические препараты оказываются неэффективными в борьбе с симптомами.
Развитие возбудителя на эпителии влагалища может вызвать появление эрозий в области шейки матки, что будет замечено специалистом во время планового осмотра беременной. Длительное течение патологии также может привести к спаечным образованиям в полости маточных труб, что сделает их непроходимыми и составит проблему для следующих беременностей.
Латентная форма
Такая форма является самой распространенной среди случаев заболевания гонореей при беременности. Она проявляется почти у 70% больных женщин.

При скрытом течении симптомы полностью отсутствуют, несмотря на то, что беременная является носителем болезни и может заразить полового партнера. Самая большая сложность заключается в том, что при латентной форме гонококки в мазке обнаружить не получается, поэтому женщина служит источником заражения, даже не догадываясь об этом.
Риски для плода и матери
Гонорея не вызывает уродств и отклонений развития плода, однако может повлиять на ход самой беременности. Опаснее всего, если заражение происходит на протяжении первого триместра.
Последствия хронической формы могут быть такими:
- внематочная беременность;
- самопроизвольные аборты;
- досрочное отхождение внутриутробных вод;
- преждевременные роды и глубокая недоношенность.
Развитие гонококков в околоплодных водах или в амниотических оболочках может спровоцировать плацентарную недостаточность, что плохо сказывается на состоянии беременной и плода.
В том случае, если терапия не проводится, заболевание может вызвать такие последствия для женщины:
- эндометрит;
- сальпингит;
- невозможность забеременеть и выносить ребенка;
- синдром Рейтера (одновременное присутствие острых конъюнктивита, артрита и уретрита).
Опасно также инфицирование ребенка во время родов, так как это может стать причиной таких патологий:
- сепсис (заражение крови) в неонатальном периоде;
- инфекции суставов;
- кожные заболевания (чаще всего на волосистой части головы);
- конъюнктивиты;
- менингит.
Все перечисленные осложнения у ребенка развиваются в том случае, если заболевание не лечилось. При своевременной терапии прогноз, как правило, положительный, облегчение наступает быстро и негативных последствий не наблюдается.
Диагностика гонореи при беременности
После обнаружения у себя настораживающих симптомов беременной необходимо обратиться к гинекологу, который ведет контроль за внутриутробным развитием малыша и состоянием будущем матери. Как правило, женщина обслуживается таким специалистом в женской консультации.
Диагностика пациентки происходит в три этапа:
- устный опрос (составление анамнеза);
- осмотр беременной;
- инструментально-лабораторные исследования.
Во время устного вопроса врач старается выяснить возможные сроки и источники заражения. Важно уточнить, через какой промежуток времени после предполагаемого заражения начали проявляться первые симптомы и был ли обследован половой партнер.

На втором этапе проводится всесторонний осмотр пациентки:
- исключаются клинические проявления других болезней, передаваемых половым путем;
- оценивается плотность и размер всех групп лимфоузлов, особенно — в области малого таза;
- проводится подробная пальпация живота, матки, яичников, мочевого пузыря, периуретальных желез;
- на гинекологическом кресле осматривают уретру, проводят обследование состояния влагалища на предмет отеков, опухолей, эрозий, ведется оценка шейки матки и наружного зева.
Необходимый перечень лабораторных анализов определяется врачом в зависимости от необходимости. Инструментальные методы обнаружения гонококков включают:
- Осмотр окрашенных мазков под микроскопом. Результаты этого исследования могут быть получены очень быстро, к тому же, анализ выполняют практически во всех лабораториях, так как для его проведения не нужно дорогостоящее оборудование. Но точность методики довольно низкая, в лучших случаях доходит до 70%, поэтому результаты нуждаются в подтверждении при помощи других анализов.
- Культуральный анализ (позволяет выявить возбудителя и определить его чувствительность к основным группам антибиотиков). На данный момент этот метод для диагностики гонореи применяется чаще всего, и позволяет выявить гонококки в 95% случаев патологии. Единственным недостатком метода является то, что результаты не могут быть получены раньше, чем через неделю.
- Метод полимеразной цепной реакции (ПЦР). Основан на выделении ДНК гонококков. Он часто дает ложноположительные результаты, поэтому служит ориентировочным методом, нуждающимся в уточнении культуральным анализом.
Поскольку гонококки крайне неустойчивы к высыханию, то их транспортировка от места отбора пробы до места проведения анализа проводится с использованием специальных транспортных сред.
Основным материалом для анализа служат мазки из таких областей:
- содержимое шейки матки и мочеиспускательного канала;
- прямая кишка;
- слизистый эпителий глотки.
Реже материалами для анализов становятся:
- образцы эпителия органов таза, взятые при помощи лапароскопии;
- синовиальная (суставная) жидкость;
- кровь или гной (при вторичном самозаражении);
- первая порция (15 мл) урины.
В последнее время в ходе диагностики начали использовать ELISA-тест (специальное определение антител в крови), который обладает всеми преимуществами остальных методик: он чувствительный и дает быстрые результаты. Но выполняют его в единичных лабораториях, так как методика еще не получила широкого распространения.
Лечение
Терапией гонореи занимаются гинеколог или венеролог.
Беременных лечат вне зависимости от сроков беременности. Это необходимо, чтобы предотвратить любе негативное влияние на развивающийся плод.
Сложность и продолжительность лечения прежде всего зависят от того, насколько запущенным было заболевание на момент начала терапии. На время лечения беременная помещается в стационар.
Основными препаратами, влияющими на гонококки, являются антибиотики. Они подбираются таким образом, чтобы не навредить ни будущей маме, ни малышу.
Самыми безопасными по праву считают производные пенициллинового ряда:
- Флемоксин,
- Аугментин,
- Бензилпенициллин и пр.
Но у них есть два недостатка: во-первых, они довольно слабые и действуют медленно, а во-вторых, многие штаммы успели приобрести к ним устойчивость. В таких случаях назначают цефалоспориновые антибиотики: Цефалексин или Цефтриаксон.
В том случае, если вместе с гонореей лечат и другие ИППП, предписывают Эритромицин, Ровамицин и пр. Полный курс антибиотикотерапии продолжается неделю-полторы.
Для укрепления иммунных сил организма обязательно назначают иммуномодуляторы: Береш Плюс, Лимонтар, Виферон, Магне В6 и пр. Для поддержания и укрепления плаценты предписывают Трентал, Актовегин, Курантил и др.
Если течение болезни было осложненным, то лечение может продолжаться до 4 недель. После завершения курса через неделю проводится контрольное обследование, которое покажет, побеждена ли инфекция. Такие проверки повторяют 3 месяца подряд.
Одновременно с беременной должны лечить ее полового партнера, даже в том случае, если у него не диагностировано данное заболевание. Также при наличии детей в семье они должны пройти обследование.
Профилактика гонореи при беременности
Для того, чтобы не волноваться за здоровье и развитие плода, лучше предупредить это опасное заболевание. Для этого необходимо:

- наличие постоянного полового партнера;
- использование барьерных методов контрацепции (во время беременности лучше их использовать на всех сроках);
- обязательные анализы на гонококковую инфекцию при постановке на учет по беременности и в третьем триместре.
Соблюдение этих правил поможет избежать инфицирования, а в случае имеющегося заболевания — быстро диагностировать и вылечить его. Кроме того, ранняя диагностику убережет женщину от возможного бесплодия и позволит еще не раз ощутить радость материнства.
Источник: https://myvenerolog.com/spisok-boleznej/bakterialnye-infektsii/gonoreya/o-gonoreyi-pri-beremennosti.html
Последствия гонореи во время беременности
Любые проблемы со здоровьем будущей мамы негативно отражаются на организме развивающегося в ее утробе ребенка.
Не являются исключением в своём влиянии на течение беременности и гонорея, и другие инфекции, передаваемые половым путем.
Именно поэтому обследование на возбудителей венерических заболеваний и своевременное их устранение являются важным моментом для планирующих и уже ожидающих малыша родителей.
Как можно заразиться
Гонорея (другое название – триппер) относится к классическим венерическим болезням, поскольку основным путем ее передачи признан половой. Возбудитель инфекции – парные диплококки семейства Neiseria gonorheae (гонококки).
Среди преимущественной локализации воспалительного процесса выделяют мочеиспускательный канал, шейку матки, прямую кишку, глотку и глаза. Чаще всего болезнь протекает с развитием гонорейного уретрита, цервицита, проктита, фарингита, конъюнктивита.
Особая форма поражения глаз новорожденных детей при инфицировании гонококками получила название бленнорея.
Чаще всего гонорея у беременных развивается вследствие незащищённого полового акта с больным человеком. Самые опасные в плане заражения – традиционные вагинальные и анальные контакты. При оральном сексе инфицироваться возможно, но риск остаётся небольшим.
Женщины более подвержены риску проникновения в организм возбудителей гонореи, чем мужчины. Фактически даже единичный половой контакт с больным человеком приводит к заражению в 80-85% случаев.
Обратите внимание! Передача возбудителя опасна и при петтинге – соприкосновении половых органов без непосредственного проникновения пениса во влагалище.
Кроме полового, распространен вертикальный путь передачи инфекции от больной матери ребенку. Чаще всего заражение происходит во время изгнания головки новорожденного по родовым путям женщины.
Клинические проявления
Несмотря на широко применяемые меры профилактики, гонорея при беременности встречается достаточно часто. В среднем от момента инфицирования до появления первых признаков заболеваний проходит от 5 до 10 суток.
Воздействие патогенных бактерий на организм приводит к появлению следующих симптомов:

- усиление влагалищных выделений (имеют желтовато-белый цвет и неприятный запах);
- режущие боли при мочеиспускании;
- боли в нижней части живота;
- возможны межменструальные кровотечения.
Гонорея во время беременности может вызвать воспаление больших преддверных влагалищных желез — бартолинит. При этом заболевании около половой губы появляется болезненное образование диаметром до 4-5 сантиметров. Общее состояние женщины ухудшается, появляются признаки интоксикации.
Проникновение возбудителей инфекции в полость матки у беременных наблюдается нечасто. Оно сопровождается усилением болей в нижней части живота, дисменореей. Выделения из влагалища становятся более обильными, приобретают слизисто-гнойный или кровянистый характер.
Еще реже развивается гонорейный сальпингоофорит, сопровождающийся интенсивными болями в животе, лихорадкой до 39-40 °С, тахикардией, снижением артериального давления. Возбудитель вызывает гнойное воспаление яичников и маточных труб, что чревато развитием бесплодия.
Без своевременного лечения гонококковая инфекция становится причиной сепсиса с полиорганным поражением.
Гонококковый проктит (воспаление прямой кишки) протекает бессимптомно. Реже женщина предъявляет жалобы на дискомфорт, боли во время дефекации, зуд и выделения из ануса. При гонококковом фарингите обращают на себя внимание першение в горле, длительно неподходящий кашель.
Течение гонореи при беременности может быть и без яркой клинической симптоматики. Кроме того, даже явные признаки инфекции не всегда рассматриваются как проявления ЗППП: часто выделения у беременной связывают с кандидозом (молочницей), а рези при мочеиспускании – с циститом.
Влияние инфекции на беременность и роды
А как связаны наступление беременности и гонорея? Каково влияние инфекции на плод и негативные последствия для организма будущей матери и ребёнка? И как предотвратить возможные проблемы со здоровьем?
Гонорея во время беременности может быть опасна: это факт. То, как заболевание повлияет на работу репродуктивной системы женщины и внутриутробное развитие ребенка зависит, прежде всего, от срока давности заражения.
Как протекает гонорея у будущих мам
Выраженных отличий между течением гонореи у беременных и небеременных женщин нет: обычно заболевание развивается по классическому сценарию.
Будущие мамы чаще сталкиваются с бессимптомными и стертыми формами инфекции, которые представляют опасность и для женщины, и для ребенка.
Кроме того, вследствие функциональной перестройки клеток влагалища при беременности выше риск развития гонорейного вагинита. Он сопровождается жжением, зудом, обильными слизисто-гнойными или гнойными выделениями из половых путей.
Обратите внимание! Гонорея у женщин может осложниться бесплодием: часто беременность не наступает вообще.
Как действует инфекция на малыша
Будущая мама, столкнувшаяся с гонореей, должна знать, что инфекция не вызывает врожденных пороков и аномалий развития ребенка. Вместе с тем, заражение во время вынашивания малыша может негативно повлиять на плод и течение беременности.
Проникновение возбудителей инфекции в организм женщины в первой половине беременности часто сопровождается воспалением стенок матки.
Гонококковый эндометрит – одна из причин самопроизвольного аборта (выкидыша) в первые 8-10 недель беременности: плод не может имплантироваться в рыхлый отечный эндометрий и отторгается маткой, нарушая работу репродуктивной системы женщины.
При заражении в первом триместре также возможно формирование замершей беременности, требующей своевременной диагностики и лечения.
Инфицирование беременной женщины во втором-третьем триместрах беременности также имеет свои негативные последствия. Обычно гонококки не могут проникнуть в полость матки вследствие защитного действия гематоплацентарного барьера и плодных оболочек.
Однако при сниженном иммунитете матери плод подвергается внутриутробному заражению с развитием хориоамнионита или гонококкового сепсиса новорожденного. Эти патологии сопровождаются резким и, как правило, внезапным повышением температуры тела беременной женщины, тахикардией.
Помимо этого, гонококк может стать причиной фетоплацентарной недостаточности, при которой плод испытывает недостаток кислорода и питательных веществ, плохо набирает вес.
Но обычно заражение малыша от больной матери происходит именно во время родов. При этом чаще всего оно сопровождается развитием гонобленнореи (воспалительного поражения глаз).
У девочек возможна сопутствующая гонорея половых органов. Бленнорея (дословный перевод с греческого – истечение слизи) – гнойное воспаление конъюнктивы (слизистого слоя глазного яблока). Вызывается гонококковой флорой. Может привести к слепоте.
Первые признаки заболевания становятся заметными на 2-3 сутки после родов. Веки ребенка сильно отекают, и спустя 48-72 часа начинается обильное выделение гноя из обоих глаз. Тяжёлое течение инфекции сопровождается повреждением роговицы с формированием бельма – белого фиброзного пятна, препятствующего попаданию света на сетчатку.
Обратите внимание! В послеродовом периоде у женщин, страдающих гонореей, часто развиваются тяжёлые воспалительные поражения матки.
Диагностика гонококковой инфекции
Согласно медицинской документации, исследование на гонорею проводится:
- женщинам с проявлениями уретрита, цервицита, аднексита;
- дамам, подтверждающим незащищённый сексуальный контакт с больным гонореей;
- любым лицам при комплексной диагностике ИППП;
- беременным во время постановке на учёт;
- женщинам, готовящимся к прерыванию беременности;
- новорожденным с признаками гнойного конъюнктивита (в случае обнаружения гонореи обязательному обследованию подлежат родители).
В диагностике заболевания важное место уделяется жалобам беременной женщины (в теме беседы врач обращает внимание на изменение характера влагалищных выделений, рези при мочеиспускании, боли в животе), данным гинекологического осмотра (гиперемия слизистой вокруг отверстия мочеиспускательного канала, шеечная эрозия, гнойные выделения из цервикального канала).
Между тем, только на основании клинической картины подтвердить диагноз заболевания нельзя. В план лабораторного обследования при подозрении на гонорею входит:
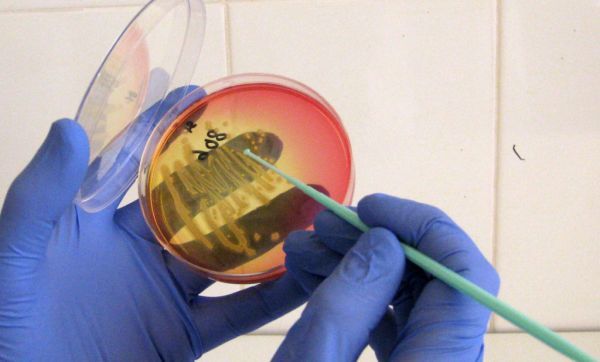
- Культуральный метод (бактериология) – эталонный метод диагностики. Заключается в посеве биологического материала (отделяемого из уретры, влагалища, цервикального канала) на питательные среды с определением возбудителя и его чувствительности к антибиотикам. Позволяет выявить гонорейную инфекцию в 95% случаев, но требует времени (7-10 дней).
- Микроскопия мазка из уретры или цервикального канала – простой и быстрый тест, используемый для предварительной диагностики гонореи. Его эффективность зависит от квалификации лаборанта и составляет 60-75%.
- ПЦР – результативный метод диагностики, основанный на выявлении ДНК возбудителя в организме женщины. Может давать ложноположительные результаты и требует обязательной перепроверки культуральным методом.
- ELISA-тест – менее распространенный способ определения специфических антител к гонококкам. Используется не во всех лабораториях.
Помимо гноя из уретры и цервикального канала, а также венозной крови, материалом для лабораторного исследования могут служить выделения из прямой кишки, глотки, конъюнктивы, реже – синовиальной жидкости.
Принципы лечения и профилактики осложнений
А как лечить гонорейную инфекцию у беременных? В терапии заболевания у будущей мамы должны принимать участие два врача – дерматовенеролог и акушер-гинеколог. Так как патология представляет опасность для течения беременности, лечение предпочтительнее проводить в стационаре.
Этиотропная терапия включает назначение противомикробных средств. Выбор препарата осуществляется врачом индивидуально в зависимости от результатов теста на чувствительность.
Препараты первого выбора – пенициллиновые антибиотики – Ампициллин, Бензилперициллин, Амоксиклав. Несмотря на популярность и доказанную безопасность использования во время беременности, эффективность средств невысока: с каждым годом число бактерий, устойчивых к пенициллинам растет. Ещё одним негативным моментом считается высокий риск развития побочных эффектов и аллергических реакций.
При неэффективности или непереносимости беременной пациенткой пенициллиновых антибиотиков возможно использование цефалоспоринов (Цефалексина, Цефтриаксона).
В случае комбинации гонореи с ассоциированными инфекциями (микоплазмозом, хламидиозом) используются разрешенные во время ожидания малыша препараты из группы макролидов (Эритромицин).
Противомикробные средства должен принимать и муж беременной, независимо от того, обнаружен у него возбудитель гонореи или нет.
Обратите внимание! Популярные и очень эффективные антибиотики из группы фторхинолонов (Офлоксацин, Левофлоксацин), сульфаниламидов (Бисептол) и тетрациклинов (Тетрациклин) в лечении гонореи у беременных строго противопоказаны.
Наряду с антибиотикотерапией женщине назначают препараты, улучшающие плацентарный кровоток (Курантил, Трентал), иммуномодуляторы, общеукрепляющие и симптоматические средства.
Первая оценка эффективности лечения проводится через 7-10 дней лечения. Затем культуральное исследование повторяют каждый месяц ещё три раза.
В большинстве случаев терапия оказывается успешной, и пациентка считается полностью выздоровевшей.
Профилактика бленнореи новорожденных в РФ проводится всем детям. Еще в родзале младенцу протирают веки стерильным тампоном и закапывают в глаза раствор 20%-ного Сульфацила натрия (Альбуцида). Девочкам дополнительно проводится обработка вульвы. Через 120 минут процедуру повторяют.
Гонорея – серьезная инфекция, имеющая тяжёлые последствия для здоровья. Особенно опасной считается генерализация специфического патологического процесса для будущих мам. Вместе с тем, ранняя диагностика и своевременное лечение заболевания помогают избежать серьезных осложнений.
Источник: https://venerbol.ru/gonoreya/beremennost-posledstviya-dlya-rebenka-vliyanie-na-plod.html
Гонорея и беременность

Возбудителем заболевания является гонококк (Neisseria gonorrhoeae). Это микроорганизм предпочитает селиться на слизистой органов мочеполовой системы, прямой кишки и ротовой полости.
В первую очередь у беременных женщин гонококк поражает канал шейки матки, впоследствии переходя на маточные трубы и яичники.
У новорожденных гонорея нередко вызывает конъюнктивит (поражение слизистой оболочки глаз).
Заболевание передается половым и контактно-бытовым путем. Отказ от использования презервативов, случайные половые связи, несоблюдение правил личной гигиены – вот главные факторы, способствующие развитию гонореи. В последние годы отмечается некоторое снижение заболеваемости по всей стране.
Симптомы гонореи у беременных женщин
Инфекционный процесс развивается спустя 3-14 дней от момента заражения. В большинстве случаев болезнь начинается остро и сопровождается повышением температуры тела и другими признаками интоксикации. Возможно хроническое рецидивирующее течение, при котором все клинические проявления инфекции будут смазаны.
У женщин гонорея вызывает следующие заболевания половых путей:
- уретрит (воспаление мочеиспускательного канала);
- цервицит (поражение канала шейки матки);
- проктит (воспаление прямой кишки);
- эндометрит (инфицирование внутреннего слоя матки);
- сальпингоофорит (поражение маточных труб и яичников).
Признаки гонореи у будущих мам не имеют отличительных особенностей. Болезнь протекает точно так же, как и у женщин, не ожидающих ребенка. На фоне снижения иммунитета во время беременности возможно одновременное поражение несколькими инфекционными агентами.
Симптомы гонореи:
- обильные сливкообразные густые выделения из половых путей;
- зуд и жжение во влагалище;
- болезненность во время полового акта;
- дискомфорт при мочеиспускании;
- боли в области прямой кишки (при проктите).
Во время беременности гонорея нередко протекает бессимптомно. При присоединении других инфекций диагностика патологии значительно затрудняется, поскольку исчезают типичные клинические симптомы болезни. Такой расклад усложняет лечение будущих мам и нередко приводит к развитию серьезных осложнений.
Последствия гонореи для беременных женщин
В первом триместре беременности заболевание может протекать в виде эндометрита и сальпингоофорита. При этом происходит поражение внутреннего слоя матки, маточных труб и яичников. На фоне инфекции возможен самопроизвольный выкидыш, нередко осложняющийся выраженной интоксикацией.
Гонорея сама по себе может стать причиной бесплодия. При воспалении маточных труб в их просвете формируются спайки, препятствующие прохождению сперматозоида к яйцеклетке. При длительных безуспешных попытках завести ребенка паре обязательно следует провериться на гонококковую инфекцию.
Последствия гонореи для плода
Инфицирование плода может произойти как во время беременности, так и в процесс родов. На ранних сроках беременности попадание инфекции в матку может стать причиной самопроизвольного выкидыша или же формирования серьезных пороков развития. Но даже благополучное течение первого триместра беременности не гарантирует отсутствие проблем на более поздних сроках.
Во второй половине беременности инфекция может попасть в плодные оболочки с развитием хорионамнионита. Нередко гонорея осложняется формированием плацентарной недостаточности и последующей гипоксии плода. В третьем триместре возможно развитие многоводия.
Гонококковая инфекция после 30 недель грозит преждевременным излитием околоплодных вод. Такая ситуация может привести к заражению ребенка гонококками. Возможно рождение малыша раньше положенного срока. Все недоношенные дети переводятся в специализированное отделение для дальнейшего выхаживания.
Заражение ребенка также может произойти в родах. При рождении малыш цепляет на себя все гонококки, что обитают в половых путях женщины. У детей, родившихся от матерей с гонореей, возможно развитие конъюнктивита и сепсиса.
Диагностика
Для выявления возбудителя берется соскоб со слизистой оболочки половых путей женщины. Эта процедура является совершенно безопасной и не несет никаких последствий для плода. Полученный материал рассматривается под микроскопом, а также высеивается на специальные питательные среды. У всех беременных женщин обязательно проводится определение чувствительности гонококков к антибиотикам.
В последние годы для диагностики гонореи активно применяется метод ПЦР (полимеразная цепная реакция). Этот способ дает возможность выяснить лишь сам факт присутствия гонококков, но не их количество. Поскольку гонококков на слизистой оболочке половых путей в норме быть не должно, метода ПЦР достаточно для установки точного диагноза.
Антибактериальная терапия при гонорее во время беременности
В большинстве случаев терапия гонококковой инфекции у будущих мам проводится на приеме у гинеколога. Госпитализация в стационар может потребоваться при выраженной интоксикации или в случае угрозы прерывания беременности. В этой ситуации необходимо лечение не только основного заболевания, но и его осложнений.
Антибактериальная терапия при гонококковой инфекции назначается на любом сроке беременности. Для лечения используются антибиотики из группы цефалоспоринов (цефтриаксон, цефиким, цефотаксим). Препарат вводится однократно внутримышечно. При аллергии на цефалоспорины применяется эритромицин и другие средства из группы макролидов.
Одного курса терапии бывает достаточно, чтобы гарантированно избавить беременную женщину от проявлений гонореи. В редких случаях может потребоваться повторное применение антибиотиков. При этом подбирается другой препарат, на который у бактерий еще не выработалось устойчивости.
Можно ли вылечить гонорею без назначения антибиотиков? Многие будущие мамы, опасаясь за своего малыша, задаются этим вопросом. Существует мнение, будто бы любые антибактериальные препараты во время беременности вредны для плода.
Все совсем нет так, и многие лекарственные средства разрешены к применению у будущих мам. Цефалоспорины и макролиды прошли клинические испытания, где была доказана их относительная безопасность для малыша утробе матери.
Отказ от антибактериальной терапии может существенно ухудшить состояние женщины и привести к необратимым последствиям вплоть до прерывания беременности.
Другие методы лечения при гонорее
При сочетании гонококковой инфекции с другими заболеваниями половых путей назначаются препараты местного действия. В первом триместре для уменьшения выделений и снятия зуда применяются различные антисептики («Гексикон», «Бетадин», «Флуомизин» и другие). Они обладают широким спектром действия и значительно улучшают состояние будущей мамы в течение 48 часов.
Во второй половине беременности к лечению подключаются более мощные препараты. «Тержинан», «Макмирор», «КлионД» и другие антибактериальные свечи снимают воспаление в половых путях и устраняют симптомы инфекции. Длительность лечения местными средствами составляет от 7 до 10 дней.
Для стимуляции общего иммунитета после 16 недель гинекологи рекомендуют пройти курс иммуномодуляторов. Лучшим препаратом для беременных женщин считается «Виферон». Средство вводится в прямую кишку, откуда с током крови разносится по всему телу. «Виферон» повышает защитные силы организма и дает ему возможность эффективно бороться с опасной инфекцией.
При развитии осложнений на фоне гонореи беременная женщина госпитализируется в стационар. При угрозе выкидыша проводится сохраняющая терапия, заключающаяся в применении средств, снижающих тонус матки. Сформировавшуюся плацентарную недостаточность лечат препаратами, улучшающими кровоток в матке и пуповине плода.
Пройти полный курс лечения при гонорее должна не только беременная женщина, но и ее партнер. В противном случае терапия не имеет смысла, ведь спустя некоторое время произойдет повторное заражение. Лечением мужчин занимается врач-уролог или андролог.
Роды при гонорее
Перенесенная во время беременности гонококковая инфекция не является основанием для проведения кесарева сечения. В большинстве случаев женщины рожают самостоятельно, если не возникает других показаний к операции. Акушер может предложить кесарево сечение в случае тяжелого состояния инфицированного плода или при преждевременном излитии околоплодных вод.
Вопрос об операции может встать и в том случае, если дебют гонореи пришелся как раз на момент родов. В этом случае в несколько раз повышается вероятность инфицирования плода при прохождении по родовым путям матери.
Кроме того, при выраженной интоксикации организма роды могут пройти не слишком благополучно. В этом случае способ родоразрешения во многом будет зависеть от состояния женщины и выраженности клинических проявлений болезни.
Для профилактики гонореи гинекологи рекомендуют воздерживаться от случайных половых связей, а также не забывать о мерах защиты от инфекций, передаваемых половым путем.
Использование презерватива значительно сокращает риск заражения гонореей беременной женщины, а значит, предупреждает инфицирование ее ребенка.
Соблюдение этих рекомендаций позволит избежать возникновения гонореи и всех осложнений, связанных с этим опасным заболеванием.
врач акушер-гинеколог Екатерина Сибилева
Источник: https://spuzom.com/gonoreya-i-beremennost.html